12 червня, 2018
Эндоскопическая микродискэктомия – инновация в хирургическом лечении межпозвоночных грыж
 Боль в поясничном отделе позвоночника может быть вызвана множеством причин, одной из которых является грыжа межпозвоночного диска. Люди часто предполагают, что боли в пояснице вызваны именно грыжей диска, однако это не совсем так. Что же такое грыжа межпозвоночного диска и каковы современные подходы к ее лечению?
Боль в поясничном отделе позвоночника может быть вызвана множеством причин, одной из которых является грыжа межпозвоночного диска. Люди часто предполагают, что боли в пояснице вызваны именно грыжей диска, однако это не совсем так. Что же такое грыжа межпозвоночного диска и каковы современные подходы к ее лечению?
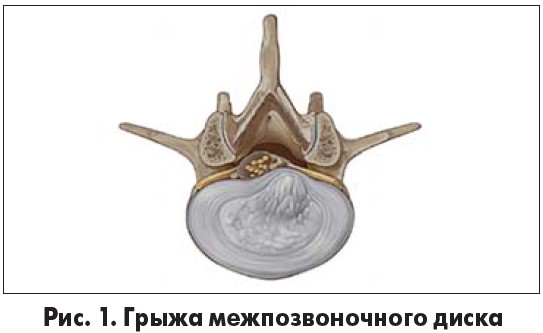
Грыжей межпозвоночного диска (ГМД) называют такое состояние, при котором пульпозное ядро перфорирует фиброзное кольцо. В зависимости от расположения и размеров грыжа может вызывать раздражение и/или компрессию расположенного поблизости спинномозгового нерва (рис. 1). Это приводит к развитию болевого синдрома в пояснице и/или в нижней конечности.
 ГМД могут возникать при значительных нагрузках, обычно вызванных падением с высоты на ноги или ягодицы, а также при неправильном подъеме тяжестей. Даже незначительные нагрузки могут привести к образованию грыжи диска при ослаблении волокон фиброзного кольца, вызванного повторными его повреждениями.
ГМД могут возникать при значительных нагрузках, обычно вызванных падением с высоты на ноги или ягодицы, а также при неправильном подъеме тяжестей. Даже незначительные нагрузки могут привести к образованию грыжи диска при ослаблении волокон фиброзного кольца, вызванного повторными его повреждениями.
Симптомы
Наиболее распространенным симптомом ГМД считается боль в пояснице. Однако в ряде случаев ГМД может и не приводить к развитию болевого синдрома и иметь малосимптомное течение.
Симптомы грыжи диска обычно включают:
- боль, которая иррадиирует в одну или в обе ноги;
- онемение или «мурашки» в области бедра, голени, стопы;
- слабость мышц;
- снижение или отсутствие рефлексов.
Также пациенты могут отмечать нарушение мочеиспускания и половую дисфункцию.
Диагностика
Золотым стандартом диагностики ГМД считается магнитно-резонансная томография (МРТ). В редких случаях прибегают к дополнительным обследованиям в виде электронейромиографии.
Лечение
При терапии ГМД чаще всего применяют консервативные или интервенционные методы. Лишь в редких случаях возникает необходимость в открытых хирургических вмешательствах.
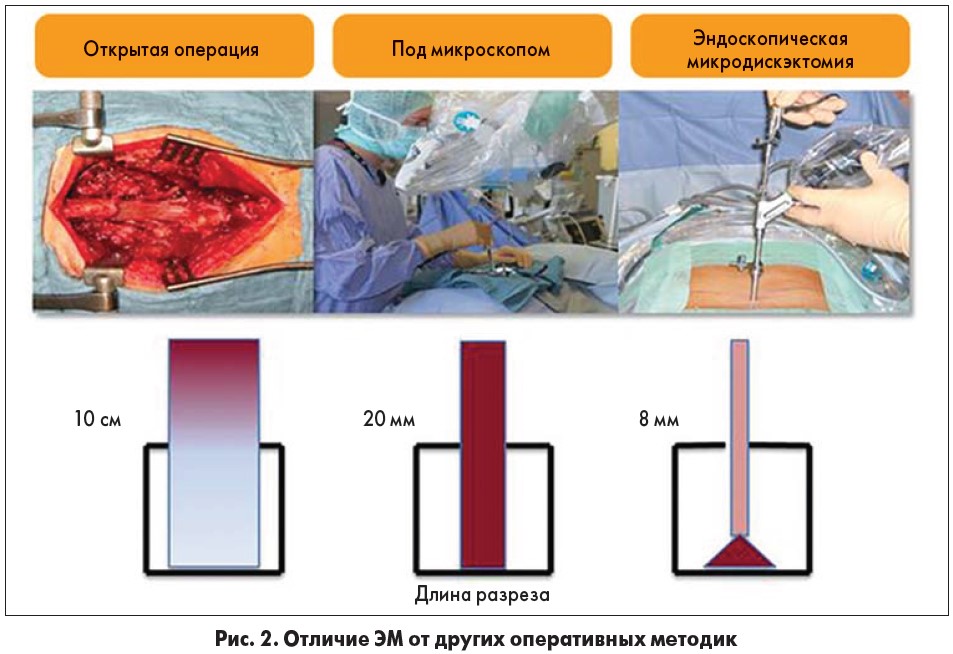
Эндоскопическая микродискэктомия (ЭМ) – минимально инвазивная операция удаления ГМД через небольшой прокол с помощью эндоскопа. Отличия ЭМ от других оперативных методик отображает рис. 2.
Преимущества эндоскопической микродискэктомии:
- Маленький прокол вместо разреза, минимальная травматизация тканей, хороший косметический результат;
- Максимальное сохранение стабилизирующих структур позвоночника: связок, мышц, костей;
- Короткий период реабилитации и быстрое возвращение к работе и активной социальной жизни;
- Специальный дизайн инструментария фактически нивелирует вероятность повреждения нервных структур позвоночного канала.
Показания к эндоскопическим операциям на позвоночнике
Показания к ЭМ те же, что и для обычной открытой микродискэктомии. Как правило, это ишиас, вызванный ГМД. Даже рецидивы грыж дисков и фораминальный стеноз относительно легко устраняются этим методом. Только краниальные или каудальные миграции секвестров делают процедуру более сложной. Отметим, что ЭМ противопоказана пациентам со спондилолистезом, а также при тяжелых врожденных стенозах позвоночного канала.
Кто кандидат на лечение?
- Пациенты с болью в пояснице и/или ноге, связанной с грыжей позвоночника;
- Пациенты, для которых неэффективны консервативные методы лечения и эпидуральные стероидные инъекции.
О процедуре
 Процедура ЭМ проводится под местной анестезией. Пациент во время процедуры пребывает в полном сознании, что обеспечивает обратную связь с хирургической бригадой. После проведения местной анестезии тонкая игла вводится в область, прилегающую к пораженному диску. В отличие от других дискэктомий, благодаря небольшому разрезу происходит лишь минимальная травматизация мышц и окружающих тканей позвоночника.
Процедура ЭМ проводится под местной анестезией. Пациент во время процедуры пребывает в полном сознании, что обеспечивает обратную связь с хирургической бригадой. После проведения местной анестезии тонкая игла вводится в область, прилегающую к пораженному диску. В отличие от других дискэктомий, благодаря небольшому разрезу происходит лишь минимальная травматизация мышц и окружающих тканей позвоночника.
Для доступа к грыже используются специально разработанные инструменты (рис. 3), которые исключают травматизацию нервных структур позвоночника. Позвоночный эндоскоп представляет собой тонкую трубочку диаметром со стандартный карандаш, в котором находятся камера, подсветка и портал для специального инструментария.
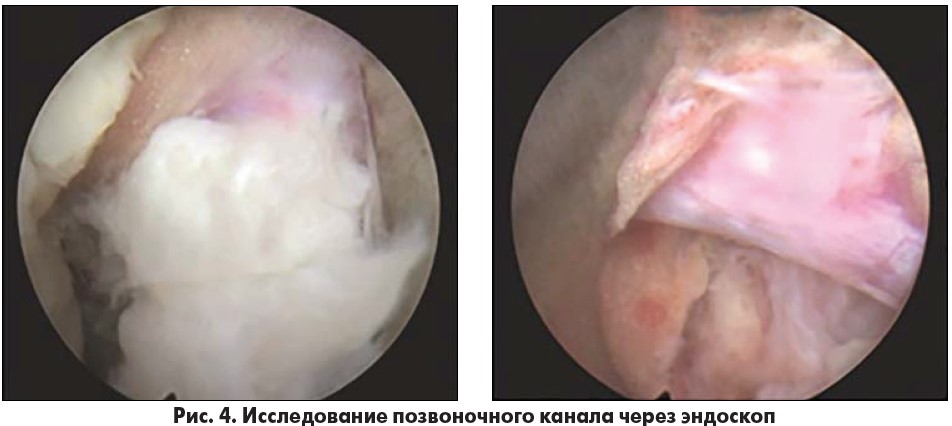
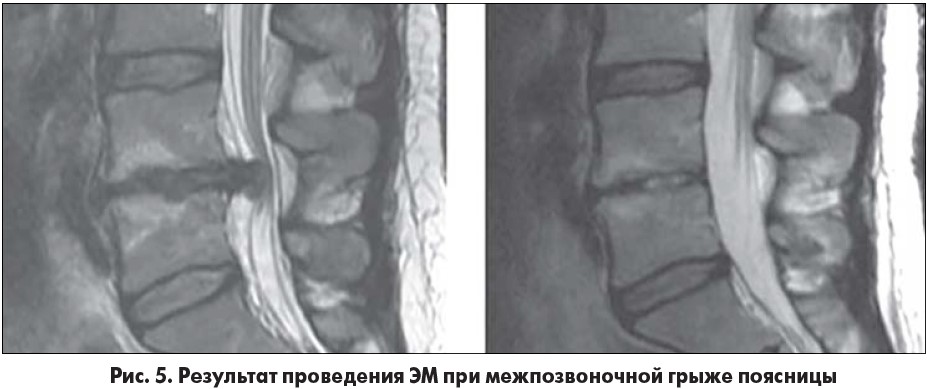
Превосходная визуализация через эндоскоп позволяет врачу исследовать анатомию позвоночного канала (рис. 4) и идентифицировать элементы, генерирующие боль, и таким образом выборочно удалять грыжу с сохранением здоровых тканей (рис. 5). Эндоскоп имеет открытый портал для доступа специальных микроинструментов, подходящих для зондирования, рассечения, схватывания и удаления патологических элементов.
Вся процедура проходит под флюороскопической навигацией, что обеспечивает точное и безопасное размещение всех необходимых инструментов. По завершении процедуры эндоскоп удаляют и на разрез накладывают 1 шов. Через 2 ч после процедуры пациент может вставать и с минимальными ограничениями обслуживать себя. Вечером или на следующий день пациент выписывается из больницы.
Возможные осложнения
Осложнения вследствие процедуры ЭМ достаточно редки, но могут включать:
- Дуротомия. Непреднамеренная дуротомия может привести к постуральной головной боли, тошноте, рвоте, светобоязни и боли в спине. Консервативное лечение обычно помогает избавиться от этих симптомов.
- Повреждение нервного корешка. Поскольку пациент не находится под наркозом, то любое грубое соприкосновение с нервным корешком будет вызывать резкий болевой синдром.
- Инфицирование раны. Большинство инфекций лечатся путем применения пероральных антибиотиков.
- Временный парез. Большинство случаев временного пареза происходят из-за использования местных анестетиков, и поэтому проблема исчезает вскоре после операции.
- Послеоперационное кровоизлияние. Потери крови во время ЭМ минимальны (<10 мл), поэтому послеоперационное кровотечение встречается крайне редко.
- При невозможности тотального удаления ГМД и сохранении болевого синдрома возможна необходимость в открытой микродискэктомии.
Таким образом, в пользу предложенного метода лечения межпозвоночных грыж с помощью ЭМ свидетельствуют следующие преимущества:
- Длительность пребывания в стационаре – 1-2 дня;
- Длительность процедуры – 40-60 мин;
- Местная анестезия нивелирует риски, связанные с общим наркозом, и обеспечивает хорошее самочувствие после операции;
- Низкий уровень послеоперационной боли, обычно не требующий обезболивания;
- Уже через пару часов после операции пациент может покинуть стационар;
- Маленький прокол приводит к снижению частоты инфекционных осложнений и минимизирует кровопотерю.
Тематичний номер «Хірургія, Ортопедія, Травматологія, Інтенсивна терапія» № 2 (32), травень 2018 р.