20 червня, 2018
Гострий гастроентерит у дітей в Європі

Рекомендації Європейського товариства фахівців у галузі дитячої гастроентерології, гепатології та нутриціології1,
Європейського товариства дитячих інфекціоністів2
(2014 р.)
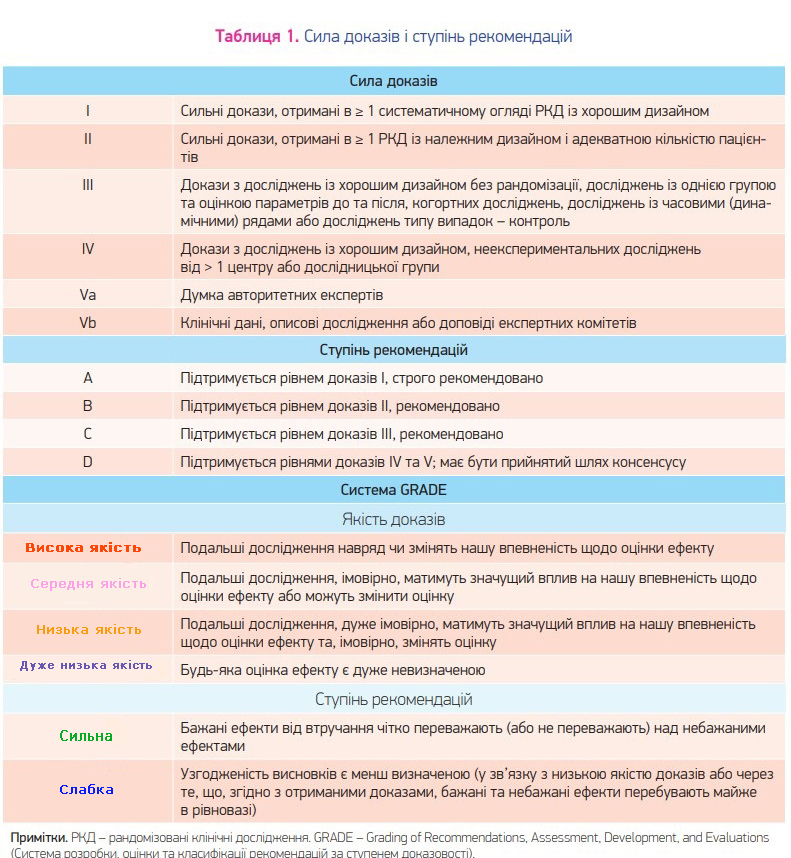
 У 2008 році Європейське товариство дитячих гастроентерологів, гепатологів і нутриціологів та Європейське товариство дитячих інфекціоністів розробили рекомендації щодо ведення дітей із гострим гастроентеритом (ГГЕ). Ці рекомендації передбачені для спеціалістів усіх рівнів медичної допомоги (працівників первинної ланки медичної допомоги, педіатрів, сімейних лікарів) у Європі. У 2014 році рекомендації були переглянуті з урахуванням нових даних. На відміну від попереднього, в оновленому керівництві для визначення якості та ступеня рекомендацій використано систему GRADE (табл. 1), яка має переваги над іншими системами оцінки рекомендацій. Крім того, оновлений документ містить новий розділ, присвячений веденню дітей у лікарні. Зокрема, в цьому розділі висвітлено питання ентеральної та парентеральної регідратації, корекції водно-електролітного балансу, ускладнень та моніторингу перебігу хвороби.
У 2008 році Європейське товариство дитячих гастроентерологів, гепатологів і нутриціологів та Європейське товариство дитячих інфекціоністів розробили рекомендації щодо ведення дітей із гострим гастроентеритом (ГГЕ). Ці рекомендації передбачені для спеціалістів усіх рівнів медичної допомоги (працівників первинної ланки медичної допомоги, педіатрів, сімейних лікарів) у Європі. У 2014 році рекомендації були переглянуті з урахуванням нових даних. На відміну від попереднього, в оновленому керівництві для визначення якості та ступеня рекомендацій використано систему GRADE (табл. 1), яка має переваги над іншими системами оцінки рекомендацій. Крім того, оновлений документ містить новий розділ, присвячений веденню дітей у лікарні. Зокрема, в цьому розділі висвітлено питання ентеральної та парентеральної регідратації, корекції водно-електролітного балансу, ускладнень та моніторингу перебігу хвороби.
Визначення гострого гастроентериту
Гострий гастроентерит зазвичай визначають як розрідження консистенції випорожнень (рідкі або водянисті) та/або збільшення їхньої частоти (як правило, ≥ 3 протягом 24 год), з або без лихоманки або блювання; однак зміна консистенції випорожнень у порівнянні з попередньою консистенцією більшою мірою вказує на діарею, ніж їхня частота, особливо у дітей перших місяців життя. Гостра діарея зазвичай триває < 7 днів та не > 14.
Епідеміологія
У Європі серед дітей < 3 років частота діарей варіює від 0,5 до 2 епізодів на дитину на рік.
Гастроентерит є основною причиною госпіталізації дітей цієї вікової категорії.
Ротавірус – найчастіша причина ГГЕ; проте у країнах із достатнім охопленням популяції вакцинацією проти ротавірусу на перші позиції як причина ГГЕ виходить норовірус.
Найчастішим бактеріальним збудником є Campylobacter або Salmonella залежно від країни.
Кишкові інфекції є основною причиною нозокоміальних інфекцій.
Фактори ризику тяжкого та/або персистуючого захворювання
Чи є зв’язок між тяжкою або персистуючою діареєю та етіологічним чинником?
Ротавірус є найбільш серйозним кишковим збудником діареї у дітей (III, C) (сильна; середня якість).
У дітей із персистуючою діареєю переважно виявляються такі патогени:
- ротавірус, норовірус, астровірус, ентероагрегативна Escherichia coli та атипова E. coli (III, C) (слабка; низька якість)
- Giardia (I, A) (слабка; середня якість).
- Cryptosporidium і Entamoeba histolytica (III, C) (слабка; низька якість).
Чи є зв’язок між факторами з боку організму та ризиком тяжкої або персистуючої діареї?
Ранній вік
Висока частота розвитку зневоднення у немовлят віком < 6 міс. пов’язана з тим, що організм дитини більшою мірою зазнає негативного впливу ротавірусу (III, C) (слабка; низька якість).
У країнах, що розвиваються, ранній вік (< 6 міс.) пов’язаний із тяжкістю та персистуючим характером діареї (II, B) (сильна; низька якість).
Практика вигодовування
Переважно грудне вигодовування може знижувати ризик ГГЕ у європейських немовлят (III, C) (сильна; середня якість).
У регіонах, що розвиваються, раннє припинення грудного вигодовування може бути пов’язане з більш раннім початком тяжкої або тривалої діареї (III, C) (слабка; низька якість) .
Хронічні захворювання або імунодефіцит
Діти з імунодефіцитом мають вищий ризик розвитку більш тривалого та більш тяжкого захворювання (III, C) (слабка; низька якість).
Недостатнє харчування та імунодефіцит є факторами ризику персистуючої паразитарної діареї в країнах, що розвиваються (III, C) (слабка; низька якість).
C. difficile є основною причиною тяжкої діареї при таких хронічних захворюваннях, як запальне захворювання кишок та онкологічна патологія (III, C) (слабка; низька якість).
Чи є зв’язок між клінічним станом дитини та ризиком тяжкої або персистуючої діареї?
Втрата апетиту, лихоманка, блювання та наявність слизу у випорожненнях часто асоціюються з персистуючою діареєю (III, C) (слабка; дуже низька якість) .
Лихоманка, тяжке зневоднення та летаргія, які більш характерні для ротавірусної інфекції, вказують на системний патологічний процес та асоціюються з тяжкою діареєю (III, C) (слабка; низька якість).
Чи є зв’язок між соціально-економічними факторами та ризиком тяжкої або персистуючої діареї?
Діти, які відвідують дитячі заклади, мають вищий ризик розвитку захворювання, яке супроводжується діареєю, легкого та тяжкого ступеня, ніж діти, які перебувають вдома (III, C) (слабка; низька якість) .
Щодо європейських країн є доказові дані, хоча й слабкі, про зв’язок між низьким соціально-економічним статусом і тяжкістю або персистуванням діареї (III, C) (слабка; дуже низька якість) .
Клінічне обстеження та тяжкість захворювання
Якими є показання до відвідання лікаря?
Телефонне сортування є доцільним для ведення дитини з неускладненим ГГЕ дистанційно або визначення необхідності відвідати лікаря (Vb, D) (слабка; низька якість) .
Немовлят та дітей переддошкільного віку з ГГЕ слід направити на медичне обстеження за будь-якої з цих умов:
- вік < 2 міс. (III, C) (сильна; низька якість);
- інше тяжке захворювання (наприклад, цукровий діабет або ниркова недостатність) (Vb, D) (сильна; дуже низька якість);
- постійне блювання (III, C) (сильна; низька якість);
- посилена діарея зі збільшеним об’ємом випорожнень (> 8 епізодів на день) (III, C) (сильна; низька якість);
- ознаки тяжкого зневоднення, про які повідомляють батьки (Vb, D) (сильна; дуже низька якість).
Як оцінюється зневоднення?
Найкращим мірилом зневоднення є відсоток втраченої маси тіла (Vb, D) (слабка; низька якість).
Дані анамнезу мають середню чутливість щодо визначення зневоднення (III, C) (слабка; середня якість) .
Класифікація зневоднення за тяжкістю (відсутнє або мінімальне, від легкого до помірного, тяжке) є необхідною умовою для призначення відповідного лікування (I, A) (сильна; середня якість).
Повідомлення батьків про симптоми зневоднення мають таку низьку специфічність, що можуть не бути корисними; проте повідомлення батьків про нормальний діурез знижують імовірність зневоднення (Vb, C) (сильна; низька якість).
Мало що відомо про тяжкість діареї та/або блювання і зневоднення в індустріалізованих країнах; тому рекомендації переважно базуються на даних із країн, що розвиваються. В останніх немовлята та діти раннього віку, що мають часті епізоди діареї з великим об’ємом випорожнень і блювання, зазнають найбільшого ризику (III, C) (слабка; низька якість).
Клінічні тести для оцінки зневоднення є неточними, зазвичай вони показують посередню узгодженість між лікарями, які проводять обстеження (III, C) (слабка; середня якість).
Найкращими трьома ознаками для визначення дегідратації при обстеженні
є (III, C) (слабка; середня якість):
- подовжений час наповнення капілярів,
- порушений тургор шкіри,
- порушені показники дихання.
Шкали оцінки зневоднення та тяжкості захворювання
Шкали для оцінки клінічних ознак зневоднення
Є корисним мати в своєму арсеналі звичайні засоби для оцінки зневоднення. Дані переконливо свідчать на користь Шкали для оцінки клінічних ознак зневоднення (Clinical Dehydration Scale, CDS), її легко використовувати при оцінці зневоднення (III, C) (слабка; низька якість).
Цю шкалу слід використовувати у поєднанні з іншими критеріями для того, щоб визначити терапевтичний підхід у кожному окремому випадку (III, C) (слабка; низька якість).
Шкала для оцінки клінічних ознак зневоднення наведена у таблиці 2.
Оцінка тяжкості
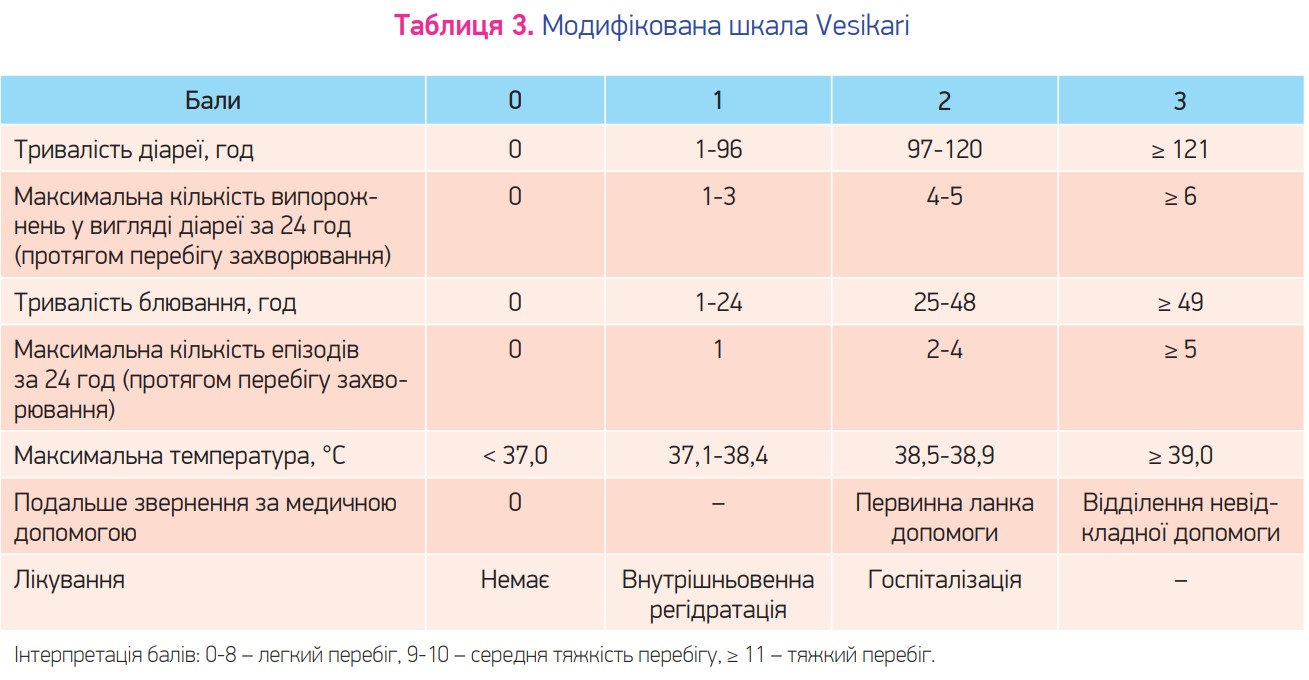
Для оцінки загальної тяжкості гастроентериту надійним інструментом є модифікована шкала Vesikari (табл. 3).
Чи є клінічні ознаки, які б допомогли відрізнити бактеріальну етіологію діареї від вірусної?
Висока температура (> 40°C), видима кров у випорожненнях, абдомінальний біль, залучення центральної нервової системи – кожна з цих ознак наводить на думку про бактеріальний патоген. Блювання та респіраторні симптоми асоційовані з вірусною етіологією (III, C) (слабка; низька якість).
Діагностичні дослідження
Гострий гастроентерит зазвичай не потребує проведення специфічних діагностичних досліджень (Vb, D) (сильна; низька якість).
Чи мікробіологічне дослідження є корисним у дітей із ГГЕ?
У дітей із ГГЕ зазвичай немає потреби в проведенні рутинних досліджень для визначення збудника; проте можуть бути особливі ситуації, у яких для діагностики та лікування необхідні мікробіологічні дослідження (Vb, D) (сильна; низька якість).
Доцільність мікробіологічного дослідження можна розглянути у дітей із хронічними захворюваннями (наприклад, онкологічна патологія, запальне захворювання кишечника тощо), у дітей у особливо тяжких станах та у дітей із тривалими симптомами, яким може знадобитися специфічне лікування (Vb, D) (сильна; дуже низька якість).
Чи є надійний гематологічний маркер бактеріальної діареї?
Розрізнення бактеріальної етіології від небактеріальної навряд чи змінить лікування. Рутинне вимірювання вмісту С-реактивного білка та прокальцитоніну для визначення бактеріальної етіології не рекомендується (Vb, D) (слабка; низька якість).
Чи можливо відрізнити бактеріальних збудників від небактеріальних за допомогою фекальних маркерів?
З урахуванням наявних даних, не рекомендується рутинне визначення фекальних маркерів для розрізнення вірусного та бактеріального ГГЕ у клінічній практиці (Vb, D) (слабка; низька якість).
Чи результати біохімічних тестів можуть змінити алгоритм ведення дитини із ГГЕ?
Тести на визначення зневоднення є неточними, і зазвичай вони показують посередню узгодженість між лікарями, які проводять обстеження (III, C) (слабка; низька якість).
Єдиним лабораторним дослідженням, яке є корисним щодо зниження імовірності зневоднення > 5%, є визначення бікарбонату в сироватці (отримання нормальних його показників) (III, C) (слабка; низька якість).
У госпіталізованих дітей слід вимірювати вміст електролітів:
- у дітей із помірним зневодненням, у яких анамнез та результати фізикального огляду не узгоджуються з наявністю тяжкого захворювання, що супроводжується діареєю; у всіх дітей із тяжким зневодненням (Va, D) (сильна; низька якість) ;
- у всіх дітей перед початком та під час здійснення внутрішньовенної терапії, оскільки виявлення гіпер- або гіпонатріємії вплине на швидкість, з якою будуть вводитися регідратаційні розчини (Va, D) (сильна; низька якість).
Чи ендоскопічне та/або гістологічне дослідження є корисними при веденні дітей із ГГЕ?
Для ендоскопії показань немає, за винятком окремих обставин або випадків, як наприклад диференційна діагностика з запальним захворюванням кишечника на початковій стадії (Vb, D) (сильна; низька якість).
Ведення дитини у лікарні
Якими є показання до госпіталізації?
Рекомендації щодо госпіталізації базуються на консенсусі, госпіталізація показана при будь-якому з таких станів/умов (Vb, D) (сильна; низька якість):
- шок;
- тяжка дегідратація (> 9% маси тіла);
- неврологічні порушення (летаргія, судоми тощо);
- блювання, яке неможливо купірувати, або блювання жовчю;
- невдалі спроби пероральної регідратації;
- підозра на патологію, яка потребує хірургічного втручання;
- умови, які не дають змоги безпечно лікувати дитину та спостерігати за нею вдома.
Які запобіжні заходи щодо гігієни та ізолювання показані для дитини із ГГЕ?
Рекомендовано профілактичні заходи під час контакту із пацієнтом, які мають доповнювати стандартні запобіжні заходи (гігієна рук, індивідуальні засоби захисту, запобіжні заходи при контакті із забрудненим медичним обладнанням, контроль за навколишнім середовищем (це також стосується обробки текстильних виробів, прання), правильне розміщення пацієнта (Vb, D) (сильна; дуже низька якість).
Згідно з рекомендаціями Американської академії педіатрів, під час ведення дітей із ГГЕ слід дотримуватися таких заходів під час контакту з пацієнтом:
- за можливості – окрема палата для пацієнта (для дітей раннього віку, які не контролюють свої випорожнення);
- рукавички (нестерильні);
- гігієна рук після зняття рукавичок;
- халати під час процедур та догляду за пацієнтами.
Групування пацієнтів, навіть якщо воно базується на етіологічному чиннику, не рекомендується через ризик передачі різних збудників, які можуть погіршити перебіг захворювання.
Якими є показання до регідратації через назогастральний зонд?
Коли пероральна регідратація не є можливою, ентеральна регідратація через назогастральний зонд є пріоритетним методом, його слід спробувати до того, як розпочинати внутрішньовенну регідратацію (I, A) (сильна; середня якість).
У порівнянні з внутрішньовенною ентеральна регідратація пов’язана зі значно меншою частотою побічних реакцій та меншою тривалістю перебування в лікарні, вона є ефективною у більшості дітей (I, A) (сильна; середня якість).
Швидка (40-50 мл/кг протягом 3-6 год) та стандартна (24 год) регідратація через назогастральний зонд є однаково ефективними та можуть бути рекомендовані (II, B) (слабка; середня якість).
Якими є показання до внутрішньовенної регідратації?
У внутрішньовенному введенні рідини є потреба у таких випадках (Vb, D) (сильна; низька якість):
- шок;
- зневоднення з порушеним рівнем свідомості або тяжким ацидозом;
- посилення зневоднення або брак його усунення, незважаючи на пероральну або ентеральну регідратаційну терапію;
- постійне блювання, незважаючи на належне введення рідини перорально або через назогастральний зонд;
- тяжке здуття живота та кишкова непрохідність.
Як вводити внутрішньовенно рідину?
Діти із шоком
Діти, у яких розвинувся шок внаслідок ГГЕ, мають отримати швидку внутрішньовенну інфузію ізотонічного кристалоїдного розчину (0,9% сольового розчину або розчину Рінгера з лактатом) болюсом 20 мл/кг (Vb, D) (сильна; дуже низька якість).
Якщо після першого болюсу артеріальний тиск не нормалізується, слід ввести другий (або навіть третій) болюс 20 мл/кг > 10-15 хв та розглянути інші можливі причини шоку (Vb, D) (сильна; дуже низька якість).
Діти з тяжким зневодненням без шоку
Дітям із тяжким зневодненням, які потребують введення внутрішньовенно рідини, можна призначити швидку регідратацію 0,9% сольовим розчином 20 мл/кг/год протягом 2-4 год (II, B) (сильна; середня якість).
У дітей, яким вже була проведена внутрішньовенна регідратація, для підтримки можна призначити розчин, що містить декстрозу (III, C) (слабка; низька якість).
Для запобігання гіпонатріємії рекомендовано розчин, який містить не < 0,45% солі (щонайменше 77 мЕкв/л Na+), протягом перших 24 годин внутрішньовенної регідратаційної терапії (III, C) (слабка; низька якість).
Після того, як у дитини відновилося сечовипускання, та при умові, що показники електролітів сироватки крові відомі, слід додати 20 мЕкв/л хлориду калію (Vb, D) (слабка; низька якість).
 Швидкість внутрішньовенної регідратації
Швидкість внутрішньовенної регідратації
Швидка регідратація 20 мл/кг/год протягом 2-4 год з подальшою пероральною регідратацією або безперервна інфузія розчину декстрози є адекватними для початкової регідратаційної терапії у більшості хворих, які потребують ведення у лікарні
(II, B) (сильна; середня якість).
Більш швидка внутрішньовенна регідратація може бути асоційована з порушенням вмісту електролітів та пов’язана з тривалим перебуванням у госпіталі, тому вона не рекомендується (II, B) (сильна; середня якість).
Метою внутрішньовенної регідратації є усунення дефіциту рідини внаслідок ГГЕ та подальших фізіологічних втрат (підтримувальна терапія, табл. 4).
Склад регідратаційних розчинів
Ізотонічний (0,9%) сольовий розчин ефективно знижує ризик гіпонатріємії, він рекомендується для початкової регідратації у більшості випадків. У рідких, але особливо тяжких випадках шоку рекомендовано розчин Рінгера з лактатом (III, C) (сильна; низька якість).
Після відновлення об’єму рідини у наступній фазі внутрішньовенної регідратації (підтримувальній) до сольового розчину можна додати глюкозу (III, C) (слабка; низька якість).
Лікування гіпернатріємії
Пероральна або назогастральна регідратація за допомогою гіпоосмолярного перорального регідратаційного розчину (ПРР) є ефективним і безпечним лікуванням та має менше побічних ефектів, ніж внутрішньовенна регідратація (III, C) (слабка; дуже низька якість).
Якщо у дитини виявлена гіпернатріємія та є потреба у внутрішньовенній регідратації:
- слід використовувати ізотонічний (0,9% сольовий) розчин для усунення дефіциту рідини та підтримувальної терапії (III, C) (сильна; дуже низька якість);
- усунення дефіциту рідини слід проводити повільно, зазвичай протягом 48 год, з метою зменшення вмісту натрію в крові < 0,5 ммоль/л/год (III, C) (слабка; дуже низька якість);
- необхідно часто перевіряти вміст натрію в плазмі крові (Vb, D) (слабка; дуже низька якість).
Чи може якесь терапевтичне втручання зменшити тривалість перебування в лікарні?
Введення ефективних пробіотичних штамів зменшує час перебування в лікарні та може бути застосоване у дітей, госпіталізованих із приводу ГГЕ (II, B) (сильна; низька якість).
Госпіталізовані діти з тяжким ротавірусним гастроентеритом можуть мати користь від перорального прийому сироваткових імуноглобулінів (III, C) (слабка; дуже низька якість).
Можна розглянути доцільність безлактозних сумішей у госпіталізованих дітей віком < 5 років із ГГЕ (I, A) (слабка; низька якість).
Коли виписувати дитину, госпіталізовану з приводу ГГЕ?
Можна негайно виписати дитину, яка була госпіталізована у зв’язку ГГЕ, за таких умов (Vb, D) (слабка; низька якість):
- досягнуто достатньої регідратації за показниками маси тіла та/або клінічного статусу;
- більше немає потреби у внутрішньовенному введенні розчинів;
- пероральне вживання рідини дорівнює її втратам або перевищує їх;
- медичне спостереження можливе за допомогою телефону або відвідування лікаря.
Лікування
Регідратація
Пероральні регідратаційні розчини зі зниженою осмолярністю
У дітей із ГГЕ як першу лінію терапії слід використовувати пероральні регідратаційні розчини (ПРР) зі зниженою осмолярністю (50/60 ммоль/л Na) (I, A) (сильна; середня якість).
ПРР зі зниженою осмолярністю є більш ефективними, ніж ПРР зі стандартною осмолярністю, щодо таких клінічних результатів, як знижена частота випорожнень, знижена частота блювання та зменшена потреба у проведенні додаткової внутрішньовенної терапії (I, A) (сильна; середня якість).
Ефективність розчинів, рекомендованих ESPGHAN, була показана у кількох РКД та багатьох нерандомізованих клінічних дослідженнях із участю європейських дітей. Такі розчини можна використовувати у дітей із ГГЕ (II, A) (сильна; середня якість).
Модифіковані ПРР
Недостатньо доказів, щоб рекомендувати (або не рекомендувати) ПРР, збагачені певними додатковими компонентами (II, B) (слабка; низька якість).
Мало доказів щодо подібної ефективності ПРР зі звичайним смаком та ПРР із поліпшеним смаком (II, B) (слабка; середня якість).
Заморожені ПРР зі смаком фруктів краще переносяться, ніж звичайні пероральні регідратаційні розчини (III, C) (слабка; дуже низька якість).
Харчування
Раннє vs пізнє відновлення харчування у дітей із ГГЕ
Рекомендовано раннє відновлення харчування після регідратаційної терапії. Проте необхідні подальші дослідження, щоб визначити, чи час, коли відновлюється харчування (раніше чи пізніше), впливає на такі показники, як тривалість діареї, загальний обсяг випорожнень та набирання маси тіла (I, A) (сильна; низька якість).
Чи показані модифіковані суміші при ГГЕ?
В амбулаторних умовах рутинне використання сумішей, які не містять лактозу, на сьогодні не рекомендується (I, A) (сильна; низька якість).
Недостатньо доказів, щоб рекомендувати (або не рекомендувати) використання розведеного лактозовмісного молока (I, A) (слабка; низька якість).
Дієта при ГГЕ
Дієта BRAT (банани, рис, яблучне пюре, тости) не вивчалася і тому не рекомендується (Vb, D) (сильна; низька якість).
Слід уникати напоїв із високим вмістом цукру (III, C) (сильна; низька якість).
Фармакотерапія
Протиблювальні засоби
Ондансетрон
Ондансетрон (у дозах, які використовувалися в аналізованих дослідженнях; перорально або внутрішньовенно) може бути ефективним у дітей раннього віку, у яких спостерігається блювання внаслідок гострого гастроентериту. Проте перед тим, як буде розроблено остаточну рекомендацію, необхідно з’ясувати питання безпеки цього препарату у дітей (II, B) (сильна; низька якість).
Інші протиблювальні засоби
Немає доказів, які свідчили б на користь застосування інших протиблювальних засобів (II, B) (сильна; низька якість).
Засоби, які пригнічують перистальтику (лоперамід)
При веденні дітей із ГГЕ лоперамід не рекомендується (II, B) (сильна; дуже низька якість).
Адсорбенти
Діосмектит
При лікуванні ГГЕ може бути розглянута доцільність діосмектиту (II, B) (слабка; середня якість).
Діосмектит + Lactobacillus rhamnosus GG
Смектит плюс Lactobacillus rhamnosus GG та монотерапія Lactobacillus rhamnosus є однаково ефективними лікувальними підходами у дітей раннього віку із ГГЕ. Комбіноване лікування смектитом та L. rhamnosus GG не виправдане (II, B) (слабка; низька якість).
Інші адсорбенти
Інші адсорбенти (а саме активоване вугілля з каоліном/пектином та аттапульгітом (силікатом магнію/алюмінію)) не рекомендуються (III, C) (слабка; дуже низька якість).
Антисекреторні препарати
Рацекадотрил
При веденні дітей із ГГЕ можна розглянути доцільність рацекадотрилу (II, B) (слабка; середня якість).
Субсаліцилат вісмуту
Субсаліцилат вісмуту не рекомендується при лікуванні дітей із ГГЕ (III, C) (сильна; низька якість).
Цинк
Діти віком > 6 міс. у країнах, що розвиваються, можуть мати користь від використання цинку при лікуванні ГГЕ; проте у регіонах, де дефіцит цинку не поширений, не очікується користі від вживання цього елементу (I, A) (сильна; середня якість).
Пробіотики
Активне лікування пробіотиками як доповнення до застосування ПРР є ефективним щодо зменшення тривалості та інтенсивності симптомів гастроентериту. У дітей із ГГЕ можна використати вибрані пробіотики (I, A) (сильна; середня якість).
Нові дані підтвердили, що пробіотики є ефективними у скороченні тривалості симптомів ГГЕ у дітей (I, A) (сильна; середня якість).
Як доповнення до регідратаційної терапії при ГГЕ слід розглянути доцільність таких пробіотиків: L. rhamnosus GG та Saccharomyces boulardii (I, A) (сильна; низька якість).
Загалом на сьогодні є така доказова база для пробіотиків при лікуванні ГГЕ:
рекомендуються:
- L. rhamnosus GG (LGG): ≥ 1010 КУО/день (зазвичай 5-7 днів) (сильна);
- Saccharomyces boulardii: 250-750 мг/день (зазвичай 5-7 днів) (сильна);
- Lactobacillus reuteri DSM 17938: 108 – 4 × 108 (зазвичай 5-7 днів) (слабка);
- Lactobacillus acidophilus LB, інактивовані нагріванням: мінімум – 5 доз 1010 КУО протягом 48 год; максимально – 9 доз 1010 КУО протягом 4,5 днів (слабка).
не рекомендуються:
- Enterococcus faecium (штам SF68), оскільки може містити гени резистентності до ванкоміцину.
- недостатньо даних для рекомендацій:
- E. coli Nissle 1917;
- L. acidophilus;
- L. acidophilus rhamnosus 573L/1, 573L/2, 573L/3;
- L. paracasei ST11;
- L. acidophilus, L. rhamnosus, B. longum, S. boulardii;
- L. helveticus R0052, L. rhamnosus R0011;
- Bacillus mesentericus, Clostridium butyricum, Enterococcus faecalis;
- L. delbrueckii вар bulgaricus, L. acidophilus, Str. thermophiles, B. bifidum (штами LMG-P17550, LMG-P 17549, LMG-P 17503, LMG-P 17500)
- Bifidobacterium lactis Bb12;
- B. lactis Bb12, Str. thermophiles TH3;
- Bacillus clausii (O/C84, N/R84, T84, SIN84);
- L. acidophilus, L. paracasei, L. bulgaricus, L. plantarum, B. breve, B. infantis, B. longum, Str. thermophiles;
- L. acidophilus, B. infantis;
- L. acidophilus, B. bifidum.
Синбіотики
Дослідження синбіотиків не проводилися, тому принаймні поки вони не можуть бути рекомендовані (II, B) (слабка; низька якість).
Пребіотики
Використання пребіотиків у лікуванні дітей із ГГЕ не рекомендується (II, B) (слабка; низька якість).
Мікроелементи
Фолієву кислоту не рекомендовано при веденні дітей із ГГЕ (II, B) (слабка; дуже низька якість).
Желатину таннат
Желатину таннат не рекомендовано при веденні дітей із ГГЕ (III, C) (слабка; дуже низька якість).
Протимікробна терапія
Більшості дітей із ГГЕ, здоровим за іншими показниками, не слід призначати протимікробну терапію (Va, D) (сильна; низька якість).
Антибактеріальна терапія
У разі бактеріального гастроентериту зазвичай потреби в антибіотиках немає, за винятком окремих патогенів або певних клінічних умов (Va, D) (сильна; низька якість).
Патогенетичний підхід при лікуванні гастроентериту
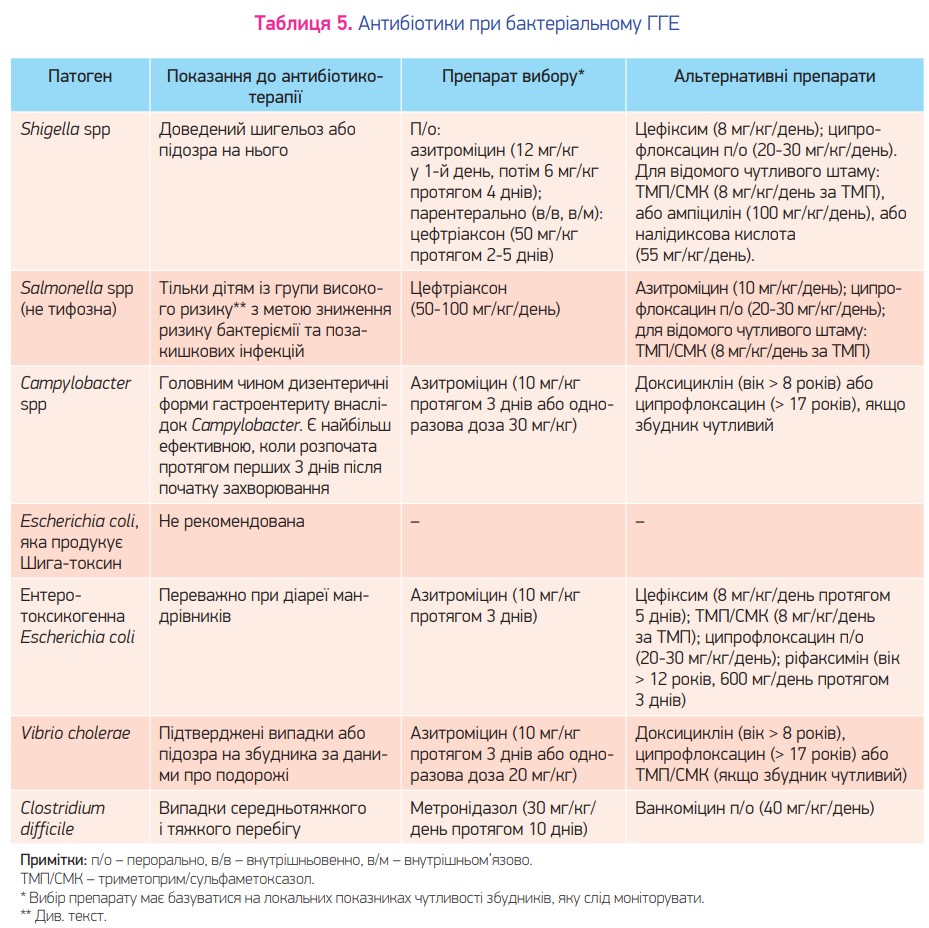
Збудники бактеріального гастроентериту та терапія антибіотиками наведені в таблиці 5.
Shigella
У разі позитивних результатів культурального дослідження або підозри щодо Shigella у дітей із гастроентеритом рекомендовано лікування антибіотиками (II, B) (сильна; середня якість).
Першою лінією терапії при шигельозі є азитроміцин протягом 5 днів (II, B) (сильна; середня якість).
Salmonella
Антибіотикотерапія не є ефективною щодо симптомів і не запобігає розвиткові ускладнень. Вона асоціюється з подовженою екскрецією Salmonella з випорожненнями. Тому у дітей, у яких гастроентерит зумовлений Salmonella, але які здорові за іншими показниками, антибіотики не слід використовувати (I, A) (сильна; середня якість).
Антибіотики можуть бути призначені дітям із групи високого ризику з метою зниження ризику бактеріємії та позакишкових інфекцій (Vb, D) (сильна; низька якість). До такої групи належать новонароджені та немовлята віком до 3 міс., діти з імунодефіцитом, анатомічною та функціональною аспленією, запальним захворюванням кишечника, ахлоргідрією, а також ті, хто отримує кортикостероїди або імуносупресивну терапію (Vb, D) (сильна; низька якість).
Campylobacter
Антибіотикотерапія при гастроентериті внаслідок Campylobacter рекомендується у разі дизентерійних форм та для зниження передачі збудника в дитячих закладах. Таке лікування зменшує тривалість симптомів, якщо воно було призначене на ранній стадії захворювання (протягом 3 днів після початку) (I, A) (сильна; середня якість).
Препаратом вибору є азитроміцин, проте вибір антибіотика має базуватися на локальних показниках резистентності збудника (III, C) (слабка; низька якість).
E. coli, що зумовлює діарею
Не слід рутинно призначати антибіотики для лікування ГГЕ внаслідок E. coli. Таке лікування не є специфічним, а застосування антибіотиків може призводити до побічних ефектів (Vb, D) (слабка; дуже низька якість).
Антибіотикотерапію у разі E. coli, яка продукує Шига-токсин, не рекомендовано (Vb, D) (сильна; низька якість).
Антибіотики рекомендовано у разі ентеротоксикогенної E. coli (II, B) (сильна; середня якість).
Інші причини бактеріального гастроентериту
Лікування антибіотиками рекомендовано у разі гастроентериту, зумовленого Vibrio cholerae (II, B) (сильна; середня якість).
Зазвичай немає потреби в антибіотиках при антибіотикоасоційованій діареї, але їхню доцільність слід розглянути у разі помірного або тяжкого перебігу (Vb, D) (слабка; дуже низька якість).
Емпірична антибіотикотерапія в спорадичних випадках ГГЕ
Вибір антибіотика залежить від локальної поширеності 3 патогенів (Shigella spp, Campylobacter spp і Salmonella enterica) та показників резистентності (Va, B) (сильна; середня якість).
У дітей із водянистою діареєю антибіотики не рекомендуються, за винятком випадків, коли пацієнт у недавньому минулому подорожував або наражався на ризик зараження холерою (Vb, D) (сильна; середня якість).
Кривава діарея, з незначним підвищенням температури тіла або без нього, є типовою для ентерогеморагічного E. coli, але також може бути при легкому перебігу шигельозу або сальмонельозу. Антибіотики не рекомендовано, за винятком випадків, коли епідеміологічні дані вказують на шигельоз (Vb, D) (слабка; низька якість).
Рекомендовано віддавати перевагу парентеральному шляху введення антибіотиків над пероральним у таких випадках (Va, D) (сильна; низька якість):
- Пацієнт не є в змозі приймати пероральні препарати (блювання, ступор тощо).
- Пацієнти з імунодефіцитом, у яких спостерігається ГГЕ з лихоманкою.
- Тяжка токсемія, підтверджена бактеріємія або підозра на неї.
- Новонароджені та немовлята віком до 3 міс. із лихоманкою. Слід розглянути доцільність обстеження щодо сепсису та призначення за потреби антибіотиків згідно з місцевим протоколом.
Протимікробне лікування при системних інфекціях, спричинених кишковими патогенами, або ураженні органів позакишкової локалізації
Антибіотикотерапію рекомендовано у разі рідких, але тяжких позакишкових інфекцій, спричинених кишковими бактеріальними патогенами (Vb, D) (сильна; низька якість).
Протимікробна терапія гастроентериту, спричиненого паразитами
У протипаразитарному лікуванні дітей із гастроентеритом, здорових за іншими параметрами, загалом потреби немає; проте його доцільність може бути розглянута, якщо симптоми є тяжкими (III, C) (сильна; дуже низька якість).
У тяжких випадках лямбліозу можна призначати метронідазол, нітазоксанід, альбендазол, тінідазол (III, C) (слабка; низька якість).
Криптоспородіаз слід лікувати переважно у імуноскомпрометованих дітей, призначаючи при цьому нітазоксанід (III, C) (сильна; низька якість).
Амебний коліт слід лікувати за допомогою метронідазолу (III, C) (сильна; низька якість).
Противірусне лікування
Специфічне антивірусне лікування при ГГЕ зазвичай не показане (Vb, D) (сильна; дуже низька якість).
При тяжкому коліті внаслідок цитомегаловірусної інфекції, особливо в імуноскомпрометованої дитини, слід призначати ганцикловір (III, C) (сильна; низька якість).
Доцільність перорального імуноглобуліну можна розглянути у дітей, госпіталізованих із приводу ротавірусного гастроентериту (III, C) (слабка; дуже низька якість).
Нітазоксанід при ротавірусній діареї
Недостатньо даних, щоб рекомендувати нітазоксанід для лікуванні дітей із ротавірусним ГГЕ (III, C) (сильна; низька якість).
Ефективність Saccharomyces boulardii у дітей і дорослих підтверджена у багатьох клінічних дослідженнях і метааналізах. Крім того, дані досліджень, у яких вивчали Saccharomyces boulardii різних виробників, показали, що тільки Saccharomyces boulardii у ліофілізованій формі виробництва компанії Biocodex (Ентерол в Україні) можна розглядати як пробіотик із найвищим рівнем клінічних доказів А. Препарат має підтверджену специфічність штаму (поліморфізм мікросателітних локусів), а його ефективність і безпека вивчена в оригінальних дослідженнях. Завдяки цьому для препарату точно відомі курс і дозування для ефективного лікування конкретної патології. Наприклад, при гострій діареї тривалість лікування Ентеролом становить близько 5 днів, дозування – 250-750 мг, залежно від віку.
-
підтримує щільні контакти клітин слизової кишечника і знижує їх проникність при інвазивних діареях;
-
запобігає втраті води й електролітів при холері та холероподібних діареях;
-
збільшує інтенсивність всмоктування натрію та глюкози;
-
чинить позитивний трофічний вплив і підвищує активність ферментів у кишечнику, що сприяє зменшенню патогенного впливу патогенів на слизову оболонку кишечника, поліпшує травлення і зменшує осмотичний компонент діареї;
-
має генететичну стійкість до антибіотиків, тому не руйнується на фоні антибіотикотерапії, немає ризику передачі резистентності до антибіотиків.
- пробіотики, які зареєстровані як ліки, мають переваги над тими, які вживаються як дієтичні добавки;
- ефективність, яка показана для одного штаму, не слід екстраполювати на інші штами або комбінації штамів (зокрема, на комбінації, що містять пробіотичний штам, для якого у вигляді монокомпонентного препарату була доведена ефективність);
- перевагу слід віддавати штамам, які мають високий рівень доказовості та рекомендуються у керівництвах.
Реферативний огляд підготовано за матеріалами: Guarino A, Ashkenazi S., Gendrel D., Lo Vecchio A., Shamir R., Szajewska H. European Society for Pediatric Gastroenterology, Hepatology, and Nutrition/European Society for Pediatric Infectious Diseases evidence-based guidelines for the management of acute gastroenteritis in children in Europe: update 2014 (J Pediatr Gastroenterol Nutr. 2014; 59 (1): 132-52)