5 липня, 2018
Лечение железодефицита и железодефицитной анемии у больных воспалительными заболеваниями кишечника: результаты исследования Gestiona Hierro-EII
Железодефицитная анемия (ЖДА) является типичным осложнением или характерным проявлением воспалительных заболеваний кишечника (ВЗК). Ее распространенность значительно варьирует в различных исследованиях: по данным разных авторов, 10-75% пациентов с ВЗК страдают ЖДА. Развитию анемии при ВЗК придается большое значение, т. к. она ассоциирована со снижением качества жизни, увеличением потребности в ресурсах системы здравоохранения, более агрессивным течением заболевания, ростом частоты госпитализации и хирургических вмешательств. Такие симптомы, как усталость и астения, значительно ухудшают качество жизни пациентов с ВЗК и характерны для анемии. Нивелирование усталости является основной целью терапии у 14% больных ВЗК, и при их лечении необходимо учитывать наличие ЖДА/железодефицита. Кроме того, ЖДА является маркером болезни Крона (БК) и развивается на фоне высокой активности воспалительного процесса. Железодефицит даже без сопутствующей ЖДА признан фактором, ассоциированным со снижением качества жизни.
Данные доказательной медицины свидетельствуют, что терапия ЖДА/железодефицита при ВЗК нуждается в совершенствовании. Например, в когортном популяционном исследовании ICURE, проведенном в Упсале, выявлено, что только 46% больных ЖДА используют заместительную терапию препаратами железа или гемотрансфузию. В ходе других исследований, например German AnaemIBD Study, охватившего данные пациентов 55 немецких госпиталей, подтверждено тот факт, что лечению ЖДА не уделяется должного внимания. В упомянутом исследовании установлено, что только 43,5% больных ЖДА и ВЗК получают терапию по поводу ЖДА. Опрос, проведенный среди пациентов – членов Европейской федерации ассоциаций пациентов с болезнью Крона и язвенным колитом (European Federation of Crohn’s and Ulcerative Colitis Associations, EFCCA), продемонстрировал, что 33% больных ВЗК и ЖДА не получают лечения по поводу ЖДА.
Помимо недостаточного охвата терапией, можно повлиять на другие аспекты повседневного лечения ВЗК-ассоциированной ЖДА. Одним из таких аспектов является применение внутривенных (в/в) форм препаратов железа. В руководстве Европейской организации по изучению болезни Крона и колита (European Crohn’s and Colitis Organisation, ECCO) подчеркивается, что в/в введение, а не пероральный прием препаратов железа следует рекомендовать в качестве терапии первой линии при ЖДА и клинически активном течении ВЗК. Однако в/в введение препаратов железа достаточно редко используется в клинической практике и, к сожалению, на протяжении последних нескольких лет ситуация в этом отношении не улучшилась.
Информация, раскрывающая особенности лечения ЖДА в реальной клинической практике, немногочисленна. По данным исследования REGIS, проведенного в Испании с участием госпитализированных больных ЖДА, обусловленной патологией желудочно-кишечного тракта, железодефицит диагностируют у многих стационарных больных ВЗК (54% пациентов с БК; 85% больных язвенным колитом). При поступлении ЖДА выявляют у 50% пациентов, при выписке – у 45%. Следовательно, можно сделать вывод о недостаточно эффективном лечении.
Вышеизложенные факты послужили основанием для разработки проекта Gestiona Hierro-EII. Это исследование задумывалось как специфический онлайн-опрос членов Испанского общества патологии органов пищеварения (Sociedad Española de Patologia Digestiva, SEPD), основной целью которого являлось изучение реальных клинических особенностей состояний, спровоцированных железодефицитом или ЖДА у больных ВЗК. Также учитывались клинический статус пациентов, схемы введения препаратов и альтернативные методы лечения, определялись возможности по улучшению эффективности терапии.
Материалы и методы
Инициатива Gestiona Hierro-EII представляет собой проспективное обсервационное исследование, основанное на структурном онлайн-наблюдении за членами Испанского общества патологии органов пищеварения (Sociedad Española de Patología Digestiva, SEPD).
В рамках проекта Gestiona Hierro-EII разработан перечень вопросов, освещавших различные аспекты лечения ЖДА и железодефицита у больных ВЗК. Они включали пункты относительно рекомендаций, принципиального подхода к терапии, стажа гастроэнтерологической практики, возможных ограничивающих факторов и потребностей врачей.
Окончательный вариант опросника состоял из 48 вопросов и был разделен на 4 части: демографические параметры, контролируемые показатели (критерии, параметры, время), ведение пациента с анемией (режимы, дозы, способы введения, продолжительность наблюдения), ограничивающие факторы / потребности врачей (несвоевременность назначения, инфраструктура, обучение).
Процедура
Приглашения рассылали практикующим врачам, членам SEPD (исходное количество участников – 1561 клиницист), по электронной почте, а также размещали оповещения на информационных каналах общества (веб-странице, в новостных бюллетенях, информационном журнале Info-SEPD). Участников просили пройти онлайн-опрос, используя платформу Formularios-SEPD в период с 24 апреля по 22 мая 2017 г. Впоследствии проанализировали все полностью заполненные анкеты.
Результаты
Всего получено 122 полностью заполненных опросника, что составило 8% от общего количества участников. В общем: 51,6% респондентов были моложе 40 лет, 84,4% работали в городах с населением >50 тыс. жителей, стаж работы 55,7% опрошенных составлял <10 лет, 69,7% работали в высокоспециализированной университетской клинике, 52,5% респондентов являлись лицами женского пола.
Мониторинг ЖДА
Респонденты полагали, что ЖДА/железодефицит являются типичными проявлениями ВЗК, которые возникают у 34,1% пациентов. Вероятно, поэтому почти все гастроэнтерологи (97,5%) считали необходимым контролировать течение ЖДА у больных ВЗК, несмотря на активность заболевания. Большинство специалистов назначали лабораторные исследования для определения активности воспалительного процесса, необходимые впоследствии для диагностики ЖДА у больных ВЗК. С этой целью наиболее часто определяли концентрации С-реактивного протеина (90,8%) и фекального кальпротектина (89,1%), проводили колоноскопию (31,1%). Частнопрактикующие врачи чаще рекомендовали проведение колоноскопии, чем специалисты, работающие в государственных учреждениях (45,9 vs 24,4% соответственно; р<0,05).
Практически все респонденты (85,1%) каждые 3-6 мес выполняли диагностический поиск возможной ЖДА у больных БК и неспецифическим язвенным колитом. Для диагностики ЖДА применяли различные лабораторные исследования. Наиболее часто прибегали к определению концентрации гемоглобина и уровня ферритина. Гематокрит в качестве маркера ЖДА использовали преимущественно специалисты с большим опытом работы (87,0 vs 70,6% врачей со стажем работы больше и меньше 10 лет соответственно; р<0,03). Выбор метода обследования не зависел от места работы, профессиональной активности или количества больных (р>0,05 во всех случаях).
Лечение ЖДА
Половина респондентов инициировала лечение ЖДА только при появлении значимой клинической симптоматики, другая половина опрошенных основывалась исключительно на лабораторных показателях и не принимала во внимание выраженность симптомов (51,6 vs 48,4% соответственно). Большинство частнопрактикующих врачей начинали лечение ЖДА при манифестации клинических проявлений (67,6 vs 44,7% частнопрактикующих врачей и сотрудников государственных учреждений соответственно; р<0,02). Среди лабораторных показателей, определение которых считалось необходимым для инициации терапии препаратами железа, наиболее часто использовали: ферритин (78,7%), гемоглобин (70,5%), индекс насыщения трансферрина (48,4%) и содержание железа в сыворотке крови (32,8%).
Значения гематокрита оценивали только у 19,7% участников, хотя опытные клиницисты чаще прибегали к определению этого показателя для начала терапии, чем начинающие врачи (29,6 vs 11,8% соответственно; р<0,014). Следовательно, 63,9% врачей назначали препараты железа при снижении уровня гемоглобина ниже 12 г/дл у женщин и 13 г/дл у мужчин, а 73,8% специалистов назначали препараты железа при условии пониженного уровня ферритина даже при нормальных показателях гемоглобина.
Решение о применении препаратов железа, предназначенных для перорального приема или парентерального введения, часто основывалось на уровне гемоглобина (84,4% случаев), тогда как активность ВЗК учитывали только 68,9% практикующих врачей. Фактически только 13,1% респондентов не назначали пероральные препараты железа при обострении заболевания. Замечено, что 63,9% гастроэнтерологов учитывали предпочтения пациентов, а 31,1% врачей принимали во внимание стоимость лечения с применением пероральных и в/в форм препаратов железа. Выбор препарата не зависел от демографических характеристик.
При проведении динамического наблюдения за состоянием больных ЖДА использовали следующие лабораторные критерии: гемоглобин (99,2% респондентов), ферритин (95,1%), индекс насыщения трансферрина (76,2%), средний корпускулярный объем эритроцитов (74,6%). Выбор показателя для мониторинга ЖДА определялся стажем практической деятельности: специалисты с >10-летним опытом работы и частнопрактикующие врачи чаще прибегали к определению среднего корпускулярного объема (р<0,04) и гематокрита (р<0,018). Большинство респондентов контролировали течение ЖДА каждые 3 мес (67,2%). Наиболее часто для лечения ВЗК-ассоциированной ЖДА применяли пероральные формы препаратов железа, реже – предназначенные для в/в введения, внутримышечный способ рекомендовали только 4,9% специалистов.
Лечение пероральными формами препаратов железа
 Важным аспектом лечения ЖДА препаратами железа, предназначенными для перорального приема, является продолжительность терапии. Большинство врачей рекомендовали прием препаратов железа вплоть до нормализации лабораторных показателей (в 50,8% случаев – до стабилизации уровня ферритина, в 12,3% случаев – гемоглобина). Однако 29,5% респондентов назначали терапию пероральными формами препаратов железа на протяжении строго фиксированного промежутка времени, не учитывая значения лабораторных показателей. В соответствии с рекомендациями по применению пероральных форм препаратов железа лечебное голодание не рекомендовали 33,6% опрошенных.
Важным аспектом лечения ЖДА препаратами железа, предназначенными для перорального приема, является продолжительность терапии. Большинство врачей рекомендовали прием препаратов железа вплоть до нормализации лабораторных показателей (в 50,8% случаев – до стабилизации уровня ферритина, в 12,3% случаев – гемоглобина). Однако 29,5% респондентов назначали терапию пероральными формами препаратов железа на протяжении строго фиксированного промежутка времени, не учитывая значения лабораторных показателей. В соответствии с рекомендациями по применению пероральных форм препаратов железа лечебное голодание не рекомендовали 33,6% опрошенных.
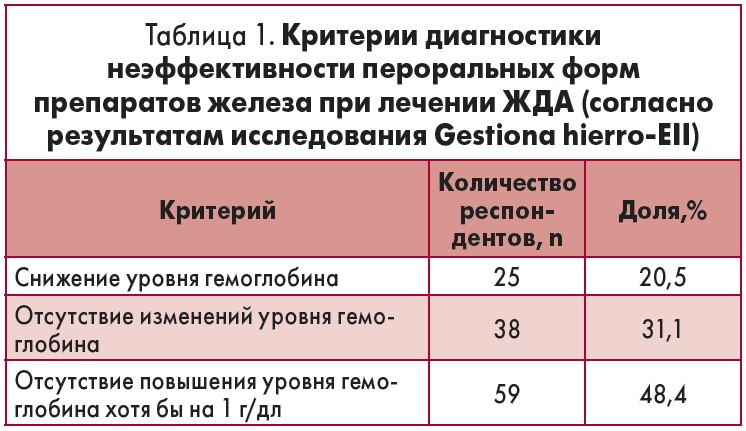
Подавляющее большинство гастроэнтерологов (92,6%) перед назначением пероральных форм препаратов железа учитывали пожелания пациента, а также их переносимость. Как оценивалась переносимость пероральных форм препаратов железа? Практически половина респондентов (53,3%) диагностировала непереносимость после применения двух препаратов железа, тогда как 36,1% опрошенных устанавливали факт непереносимости после применения >2 пероральных препаратов. Критерии неэффективности терапии пероральными формами препаратов железа представлены в табл. 1.
Лечение в/в формами препаратов железа
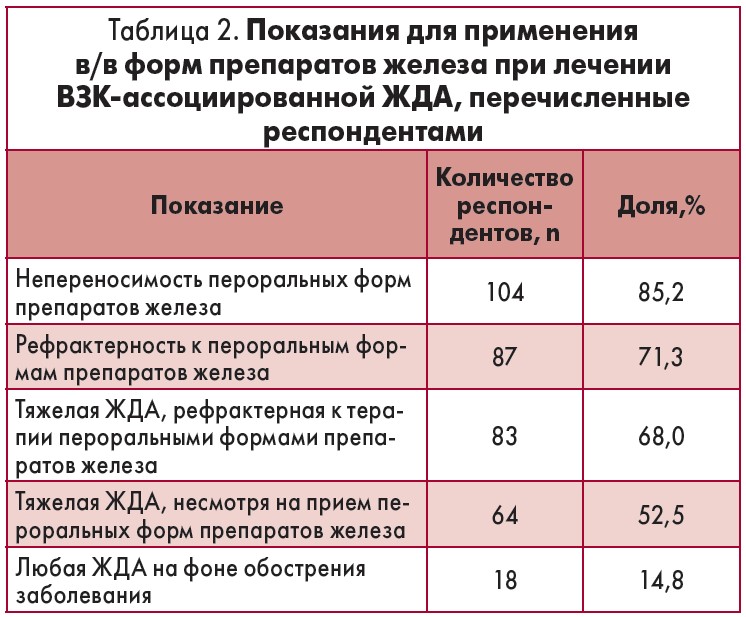 Основные показания для в/в введения препаратов железа приведены в табл. 2. Фактически большинство практикующих врачей назначало в/в формы препаратов железа только при неэффективности или непереносимости пероральных форм, очень редко в/в метод введения использовали в качестве терапии первой линии.
Основные показания для в/в введения препаратов железа приведены в табл. 2. Фактически большинство практикующих врачей назначало в/в формы препаратов железа только при неэффективности или непереносимости пероральных форм, очень редко в/в метод введения использовали в качестве терапии первой линии.
В действительности только 14,8% врачей назначали в/в формы препаратов железа при обострении заболевания, как это рекомендовано действующими практическими руководствами. Доза в/в форм препаратов железа рассчитывалась преимущественно в зависимости от потребности пациента с использованием формулы Ганзони (38,5%) или упрощенной формулы ЕССО (27,0%). Однако 34,4% респондентов применяли стандартные дозы в зависимости от состояния пациента. Кроме того, большинство практикующих врачей (63,1%) полагало, что инструменты, предназначенные для расчета потребности в в/в формах препаратов железа, не полностью отражают реальные потребности пациента в нем.
Большинство (90,2%) участников полагало, что в/в введение препаратов железа в условиях стационара способно оптимально удовлетворить все потребности пациента. Это, вероятно, связано с тем фактом, что многие профессионалы (81,1%) могли назначить терапию препаратами железа в высоких дозах, тогда как 12,3% респондентов использовали только препараты в низких дозах.
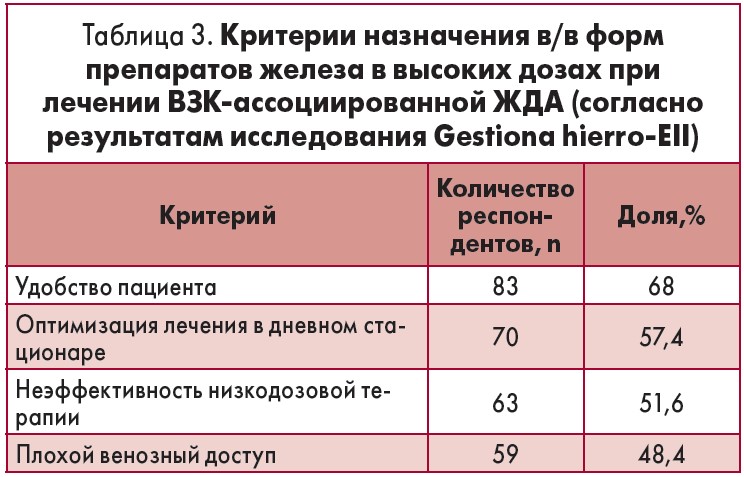 Зафиксирована значительная гетерогенность в отношении подхода с назначением высоко- и низкодозовой терапии, что зависело от лекарственных средств, использовавшихся в каждом центре. Большинство опрошенных (51,2%) в ряде случаев назначали повторные инъекции в дозе 500 мг или <1 г. Только 33,1% врачей использовали однократные или повторные инъекции в дозе ≥1 г в соответствии с действующими рекомендациями. Показания для назначения в/в форм препаратов железа в высоких дозах приведены в таблице 3.
Зафиксирована значительная гетерогенность в отношении подхода с назначением высоко- и низкодозовой терапии, что зависело от лекарственных средств, использовавшихся в каждом центре. Большинство опрошенных (51,2%) в ряде случаев назначали повторные инъекции в дозе 500 мг или <1 г. Только 33,1% врачей использовали однократные или повторные инъекции в дозе ≥1 г в соответствии с действующими рекомендациями. Показания для назначения в/в форм препаратов железа в высоких дозах приведены в таблице 3.
Ограничения/потребности для назначения в/в терапии железом
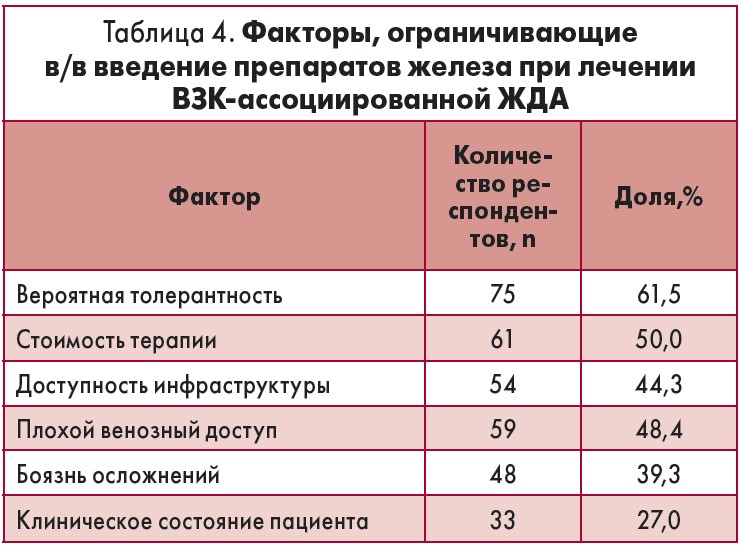 Потенциальным фактором, ограничивающим возможности использования подхода в/в введения препаратов железа, являлось время, необходимое для инфузии препарата. Однако в связи с этим отмечена положительная тенденция: 15,6% респондентов заявили, что они используют однократное в/в введение препаратов железа, а 64,8% опрошенных предпочитают проводить инфузии в течение 1 нед. Замедленное введение (>2 нед) использовали 3,3% врачей. Другие факторы, ограничивающие в/в введение препаратов железа, перечислены в табл. 4.
Потенциальным фактором, ограничивающим возможности использования подхода в/в введения препаратов железа, являлось время, необходимое для инфузии препарата. Однако в связи с этим отмечена положительная тенденция: 15,6% респондентов заявили, что они используют однократное в/в введение препаратов железа, а 64,8% опрошенных предпочитают проводить инфузии в течение 1 нед. Замедленное введение (>2 нед) использовали 3,3% врачей. Другие факторы, ограничивающие в/в введение препаратов железа, перечислены в табл. 4.
Потребность в обучении
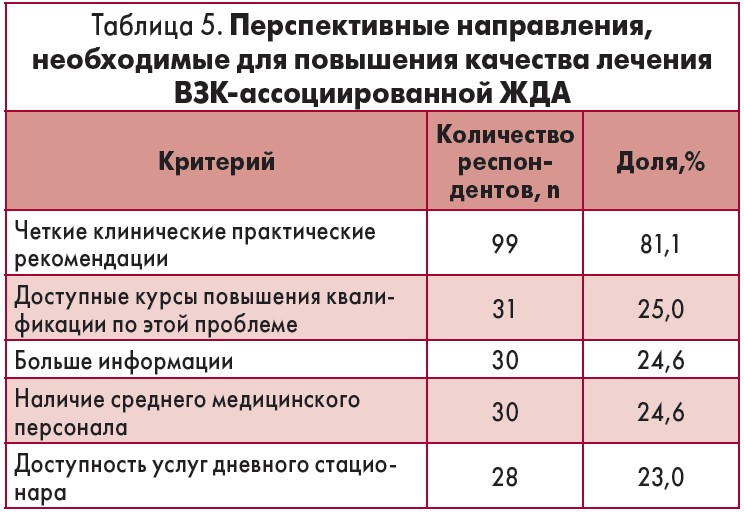
Получить дополнительную информационную поддержку и профессиональную подготовку в отношении лечения ВЗК-ассоциированной ЖДА хотели бы 84,4% респондентов (табл. 5). На протяжении последних трех лет 54,9% опрошенных не посещали никаких специализированных тренингов. Выраженная потребность в обучении может быть удовлетворена различными способами, наиболее предпочтительными являлись дистанционное обучение (47,6%), обучение в классе (21,4%) и смешанный подход. Только 11,7% врачей хотели бы получить письменные материалы для самостоятельного изучения.
Обсуждение
 Данные Gestiona Hierro-EII позволили пролить свет на текущую ситуацию по лечению железодефицита и ЖДА у больных ВЗК среди практикующих врачей. Ответы, предоставленные 122 участниками исследования, прояснили значимость таких аспектов, как осмотр пациентов с обострением ВЗК, применение в/в форм железа в высоких дозах, применение алгоритмов лечения в клинической практике и насущные потребности в образовании. Демографическое распределение респондентов соответствовало таковому в предыдущих наблюдениях, проведенных в рамках программы Gestiona, в которых эксперты SEPD определили значимость своевременной терапии гастроэнтерологической патологии.
Данные Gestiona Hierro-EII позволили пролить свет на текущую ситуацию по лечению железодефицита и ЖДА у больных ВЗК среди практикующих врачей. Ответы, предоставленные 122 участниками исследования, прояснили значимость таких аспектов, как осмотр пациентов с обострением ВЗК, применение в/в форм железа в высоких дозах, применение алгоритмов лечения в клинической практике и насущные потребности в образовании. Демографическое распределение респондентов соответствовало таковому в предыдущих наблюдениях, проведенных в рамках программы Gestiona, в которых эксперты SEPD определили значимость своевременной терапии гастроэнтерологической патологии.
Существует практически единодушное мнение о том, что ЖДА/железодефицит значительно влияют на течение ВЗК, поэтому наличие этих состояний следует контролировать у всех пациентов, независимо от активности заболевания. Активность воспалительного процесса при ВЗК в большинстве случаев оценивалась посредством определения лабораторных показателей: уровня С-реактивного протеина или фекального кальпротектина. Эндоскопия была отнесена к исследованиям второй линии по сравнению с лабораторным обследованием. Диагноз ЖДА основывался на патологических изменениях уровня гемоглобина или ферритина, тогда как показатель гематокрита, отодвинутый на задний план, по-прежнему продолжали использовать специалисты с большим стажем работы.
Важно отметить, что перед назначением препаратов железа для лечения ЖДА все специалисты требуют проведения лабораторного исследования, в частности определения уровней ферритина и гемоглобина даже при отсутствии клинических симптомов заболевания. Большая часть специалистов (73,8%) начинала лечение ЖДА при снижении уровня ферритина, независимо от уровня гемоглобина.
Следовательно, железодефицит даже без сопутствующей ЖДА оказывает значительное влияние на субъективное восприятие состояния здоровья. Это особенно актуально, поскольку международные руководства подчеркивают значимость снижения уровня гемоглобина как суррогатного маркера ЖДА и рекомендуют контролировать этот показатель при проведении динамического наблюдения, без каких-либо специфических упоминаний о гипоферритинемии без ЖДА.
Следует отметить, что решение о назначении препарата для перорального приема или парентерального введения основывалось на показателе уровня гемоглобина; почти треть респондентов не учитывала активность воспалительного процесса при ВЗК. Так, современные рекомендации основаны на применении препаратов железа для в/в введения в качестве терапии первой линии при лечении ЖДА у пациентов с клинически активным ВЗК.
Продолжительность терапии препаратами железа при ВЗК-ассоциированной ЖДА, по большей части, определялась лабораторными показателями: преимущественно нормализацией уровня ферритина. Однако почти 1/3 специалистов назначали терапию на протяжении фиксированного промежутка времени, несмотря на значения лабораторных показателей. Указанные результаты являлись вполне ожидаемыми, поскольку, согласно положениям современных руководств, лечение ЖДА должно способствовать нормализации концентрации гемоглобина и запасов железа, т. е. уровня ферритина. Потенциально спорный аспект заключается в том, следует ли учитывать качество жизни пациента. Поскольку ЖДА и железодефицит ухудшают данные показатели, потенциальной терапевтической целью может являться проведение поддерживающей терапии вплоть до нормализации качества жизни пациента. В обзорах, посвященных данной проблеме, повышение уровня гемоглобина должно привести к улучшению качества жизни.
Однако наиболее значимой целью при назначении препаратов железа является их эффективность. Поэтому ответ на лечение может варьировать от 9 до 43% в зависимости от критерия, использованного для определения цели терапии: нормализация или повышение уровня гемоглобина на 2 г/дл. Большинство специалистов контролировали эффективность назначенной терапии посредством определения уровня гемоглобина и/или ферритина, которые являются лучшими маркерами, демонстрирующими ответ на применение препаратов железа.
Настоящее исследование выявило тенденцию к отсроченному / недостаточно частому назначению в/в форм препаратов железа. Отсроченное назначение препаратов железа для в/в введения редко рассматривается практическими врачами в качестве терапии первой линии или лечения, необходимого при обострении заболевания. К другим ограничивающим факторам относят боязнь возникновения осложнений.
В\в формы препаратов железа всегда следует вводить в безопасных условиях для предупреждения возможных рисков, связанных с инфузией. Тем не менее, согласно действующим рекомендациям, введение в/в форм железа является действенной стратегией для лечения ЖДА и улучшения качества жизни пациентов: благоприятный профиль безопасности зафиксирован как при применении препаратов железа (ІІІ) изомальтозида, так и железа карбоксимальтозы.
Стоимость новых препаратов железа, предназначенных для в/в введения, также является ограничивающим фактором. Однако цена за одну единицу новых медикаментов, безусловно, выше, но общая стоимость лечения – ниже. До появления железа (ІІІ) изомальтозида экономия при использовании железа карбоксимальтозы оценивалась в 948 евро на одного пациента с ВЗК по сравнению с таковой при применении препаратов железа сахарата.
Терапия в/в формами препаратов железа, как правило, требует введения повторных доз (до 1 г). В настоящее время пересматривается стратегия инфузионной терапии в связи с появлением новых парентеральных форм, обеспечивающих достаточную эффективность терапии; безопасные дозы этих медикаментов позволяют увеличить количество введенного препарата до 2 г и выше на одну инфузию.
В данном опросе не удалось раскрыть причины сомнений в необходимости в/в введения препаратов железа в высоких дозах. Вероятно, они обусловлены достаточно строгими показаниями для проведения терапии в/в формами препаратов железа.
В ходе исследования Gestiona Hierro-EII установлена необходимость в улучшении знаний специалистов в вопросах лечения ВЗК-ассоциированной ЖДА. Основные требования для интенсификации парентеральной терапии включали улучшение инфраструктуры, необходимой для оптимизации в/в инфузии препаратов железа, наличие среднего медицинского персонала и, в частности, доступность информации. Это отражает потребность в ознакомлении с положениями практических руководств, изменении обучающих программ в соответствии с обновленными рекомендациями по лечению ВЗК-ассоциированной ЖДА. Организации, подобные SEPD, будут играть ключевую роль в обеспечении последнего пункта, предоставляя гастроэнтерологам необходимый доступ к непрерывному обучению.
Таким образом, лечение ЖДА и железодефицита при ВЗК может быть усовершенствовано; недостаточное понимание особенностей современной клинической практики затрудняет оптимизацию лечебной стратегии. Выявление потребностей специалистов должно способствовать улучшению лечения ЖДА посредством проведения специальных мероприятий, таких как обучающие программы, информационные кампании, соответствующее оснащение дневных стационаров для проведения в/в инфузий и наблюдения за пациентами. Проект Gestiona Hierro-EII, базировавшийся на анализе терапии ВЗК-ассоциированной ЖДА гастроэнтерологами, членами SEPD, подтвердил адекватное лечение этого сложного состояния. Мероприятия по совершенствованию лечения ЖДА включают в себя назначение препаратов железа для в/в введения больным с обострением ВЗК, применение препаратов в высоких дозах с потребностью в минимальном количестве инфузий, внедрение в клиническую практику современных алгоритмов лечения.
Статья печатается в сокращении.
Managing iron deficiency and iron deficiency anemia in inflammatory bowel disease. The results of the “Gestiona hierro-EII” survey. 2018.
DOI: 10.17235/reed.2018.5354/2017.
Перевела с англ. Татьяна Можина
Справка ЗУ
Информация для профессиональной деятельности врачей и фармацевтов
Среди множества железосодержащих препаратов, зарегистрированных на украинском фармацевтическом рынке, особо выделяется препарат Суфер, представляющий собой гидроксидсахарозный комплекс железа (III). Суфер производит один из флагманов отечественной фармацевтической индустрии – компания «Юрия-Фарм». Он предназначен для быстрой клинической и гематологической коррекции дефицита гемоглобина и дефицита железа посредством исключительно внутривенной капельной или струйной инъекции.
Препарат выпускается в ампулах по 5 мл № 5 в упаковке и во флаконах 10 мл и 100 мл растворителя (NaCl-Солювен) в упаковке; 1 мл раствора содержит 20 мг железа; непосредственно перед введением Суфера содержимое флакона следует растворить в 0,9% растворе хлорида натрия в соотношении 1:20. Стандартная доза Суфера составляет 5-10 мл (100-200 мг) железа 1-3 раза в неделю в зависимости от уровня гемоглобина. Более детальная информация по особенностям применения Суфера представлена в инструкции к препарату.
Медична газета «Здоров’я України 21 сторіччя» № 11-12 (432-433), червень 2018 р.


