10 липня, 2018
Гострий тонзиліт: сучасна етіопатогенетична концепція
 Принципи менеджменту гострого тонзиліту в Україні останнім часом були кардинально переглянуті. На розширеній нараді державних експертів відповідно до наказів Міністерства охорони здоров’я (МОЗ) України від 29.12.2016 № 1422 та від 21.03.2017 № 302 була затверджена клінічна настанова «Гострий тонзиліт», рекомендована для впровадження в Україні від 30 листопада 2017 р. Новий документ базується лише на принципах доказової медицини та на найкращому світовому досвіді. Незважаючи на публікацію детальної клінічної настанови, діагностика та лікування гострого тонзиліту все ще залишаються актуальною проблемою для медичного товариства.
Принципи менеджменту гострого тонзиліту в Україні останнім часом були кардинально переглянуті. На розширеній нараді державних експертів відповідно до наказів Міністерства охорони здоров’я (МОЗ) України від 29.12.2016 № 1422 та від 21.03.2017 № 302 була затверджена клінічна настанова «Гострий тонзиліт», рекомендована для впровадження в Україні від 30 листопада 2017 р. Новий документ базується лише на принципах доказової медицини та на найкращому світовому досвіді. Незважаючи на публікацію детальної клінічної настанови, діагностика та лікування гострого тонзиліту все ще залишаються актуальною проблемою для медичного товариства.
Саме тому сьогодні ми маємо на меті ознайомити наших читачів – практикуючих лікарів з основними тезами настанови, які допоможуть зрозуміти принципи нових підходів до ведення хворих на гострий тонзиліт. Цикл публікацій, присвячених зазначеній проблемі, ми розпочинаємо з етіопатогенезу захворювання. Надати коментарі до окремих положень настанови погодився один з основних авторів документа, голова експертної групи МОЗ України за напрямами «Отоларингологія. Дитяча отоларингологія. Сурдологія», завідувач кафедри оториноларингології та офтальмології з курсом хірургії голови і шиї Івано-Франківського національного медичного університету, доктор медичних наук, професор Василь Іванович Попович.
«Мигдалики не можна визначати як «хворі» або «інфіковані» шляхом одного тільки їх клінічного огляду».
Піднебінні мигдалики (Tonsillae palatinae) є частиною т. зв. вальдеєрового лімфатичного глоткового кільця. Після народження лімфатична тканина постійно контактує з антигенами (віруси, бактерії, компоненти їжі тощо). У такий спосіб імунна система «знайомиться» з різноманітним антигенним оточенням з відповідною фізіологічною реакцією у вигляді формування специфічного імунітету як клітинної, так і гуморальної ланок. Цей процес супроводжується збільшенням об’єму лімфатичної тканини (гіперплазією), яка надалі (приблизно з 12-14 років життя) знову зменшується. Після контакту антигенів з лімфоїдною тканиною постає питання їх нейтралізації та елімінації.
З цією метою використовуються два основні механізми неспецифічного захисту: фагоцитоз і запалення, в якому беруть участь лімфоцити, макрофаги та гранулоцити. Однак оскільки цей процес є фізіологічним, то запалення не супроводжується альтернативними явищами, тому називається «фізіологічним». При цьому тканина мигдаликів при гістопатологічному обстеженні зазвичай має ознаки запалення.
Отже, мигдалики в рамках свого завдання фізіологічно знаходяться в постійному запальному процесі. Тому гістопатологічно неможливо відрізнити мигдалики анамнестично здорової особи та пацієнта з патологією мигдаликів. Цей запальний процес досягає клінічної значущості лише тоді, коли до цього фізіологічного – локального – запалення приєднуються клінічні симптоми (біль та/або перешкода при ковтанні) та системні ознаки запалення (гарячка). Вірусні тонзиліти зумовлюють при цьому типово лімфоцитарну запальну реакцію, бактеріальні тонзиліти – гранулоцитарне запалення.
Коментар В. І. Поповича. Дійсно, сучасні погляди на патологію піднебінних мигдаликів ґрунтуються на таких положеннях: мигдалики постійно перебувають у стані запалення, що є їхнім фізіологічним станом; не можна розцінювати мигдалики як «хворі» або «інфіковані» лише на підставі даних клінічного огляду; патологію мигдаликів слід розглядати, якщо в пацієнта виникає додаткова симптоматика (біль у горлі та/або порушення ковтання й гарячка); розмір (об’єм) мигдаликів не має клінічного значення, окрім ситуації, коли це перешкоджає диханню або ковтанню; тактика ведення пацієнта має спиратися на ступінь та частоту клінічних проявів тонзиліту та його ускладнень.
Саме тому встановлювати пацієнту діагноз будь-якого тонзиліту (гострого, хронічного в ремісії, гіпертрофічного тощо), базуючись лише на зовнішньому вигляді мигдаликів (збільшені, рихлі, набряклі, лакунарні пробки, наліт тощо), якщо немає інших клінічних проявів, згідно із сучасними принципами не можна.
«Під тонзилітом (у значенні діагнозу) потрібно розуміти запалення мигдаликів понад їх фізіологічну норму».
Перебіг гострого тонзиліту патогенетично має 3 стадії:
- альтерація епітелію лакун і лімфоїдної тканини;
- адекватна імунологічна реактивність > завершений фагоцитоз патогенів > відновлення контролю над фізіологічним запаленням;
- одужання.
У деяких ситуаціях імунітет не може повною мірою впоратися з патогенами, виникає т. зв. неповний фагоцитоз, тобто неможливість повної нейтралізації та елімінації антигену, що зрештою призводить до неможливості повернення піднебінних мигдаликів до вихідного стану фізіологічного запалення. У результаті формується т. зв. персистуюче запалення понад фізіологічне. Клінічно така ситуація проявляється рецидивуючим тонзилітом (РТ). Останній належить до повторних гострих тонзилітів, при цьому зумовлюється тим же збудником, що і попередній епізод захворювання.
Отже, клінічна картина тонзиліту формується в результаті виходу фізіологічного запалення піднебінних мигдаликів з-під контролю, як правило, внаслідок приєднання патогенної флори. Тому під тонзилітом слід розуміти запалення мигдаликів понад їх фізіологічну норму, що призводить до клінічної симптоматики.
Коментар В. І. Поповича. Перш за все треба пам’ятати, що піднебінні мигдалики – це орган периферичної імунної системи. У ньому постійно спостерігаються різноманітні імунні реакції, пов’язані з формуванням як специфічного, так і неспецифічного імунного захисту. Ці процеси відбуваються в рамках реалізації основної функції імунної системи – формування імунітету. Піднебінні мигдалики заселяються В- і Т-лімфоцитами з центральних органів імунної системи (кісткового мозку та тімусу (у дітей).
Після контакту з антигеном у мигдаликах (антигенної презентації) лімфоцити включаються в рециркуляцію, тому жоден антиген не залишається непоміченим. У зв’язку з тим, що людина протягом життя зазнає різного імунного навантаження, мигдалики як імунний орган також працюють з різною інтенсивністю. Іноді через низку причин (як правило, надмірне антигенне, тобто патогенне, навантаження або зниження загальної резистентності організму) впоратися з патогеном мигдалики не можуть – виникає гострий тонзиліт.
Якщо результат боротьби з хворобою не виявився повною мірою успішним (не сталося повного «перетравлення» патогену), формується персистуюче запалення, що є провідним чинником рецидивів тонзиліту. Підсумовуючи, можна зробити 2 основних висновки: піднебінні мигдалики – імунний орган, тому основні патогенетичні принципи виникнення запалення працюють у ньому не зовсім типово; повноцінне лікування гострого тонзиліту (повна елімінація патогену) має дуже велике значення для профілактики виникнення повторних епізодів.
Етіологічні чинники гострого тонзиліту
Гострий тонзиліт спричинений переважно вірусними, рідше – бактеріальними збудниками. Наприклад, віруси грипу та парагрипу, риновіруси, ентеровіруси, у т. ч. віруси Коксакі, коронавіруси, респіраторно-синтиціальний вірус, метапневмовірус, аденовірус, вірус Епштейна-Барр можуть призводити до тонзиліту. Віруси Коксакі А, що вважаються ентеровірусами, зумовлюють картину хвороби, відому як герпангіна Загорського, котру можна візуально сплутати з гострим бактеріальним тонзилітом.
Як основні збудники гострого бактеріального тонзиліту потрібно розглядати бета-гемолітичні стрептококи групи А (БГСГА), тобто Streptococcus pyogenes. Вони є винуватцями в 15-30% випадків гострого тонзиліту в дитячому віці, і 5-10% випадків гострого тонзиліту в дорослих. Інфікування відбувається, як правило, шляхом повітряно-крапельної інфекції через хворого, рідко – через безсимптомного носія мікробів. Можлива також аутоінфекція через нормальну флору рота і глотки. Іншими джерелами мікробів можуть бути домашні та сільськогосподарські тварини, а також побутові предмети (наприклад, зубні щітки). Окрім цього, стрептококи груп C і G, Haemophilus influenzae, Nokardia, Corynebacterium, Neisseria gonorrhoeae можуть (рідше) також призводити до гострого тонзиліту. У хворих з ослабленою реакцією імунітету, зокрема в пацієнтів з агранулоцитозом, тонзиліт можуть спричиняти й опортуністичні збудники, такі як анаероби, псевдомонади і рід Candida. Це визначається також як агранулоцитарна ангіна (диференційний діагноз: агранулоцитарна ангіна, викликана медикаментами, наприклад, препаратом метамізол). Коагулазонегативні стафілококи (зокрема, Staphylococcus epidermidis) і коагулазопозитивні стафілококи (скажімо, Staphylococcus aureus), належать до нормальної флори глотки.
Коментар В. І. Поповича. Гострий тонзиліт у 70-95% випадків зумовлений вірусними інфекціями. Як основні збудники бактеріального тонзиліту потрібно розглядати БГСГА (Streptococcus pyogenes).
З викладеного вище випливають такі висновки. По-перше, не кожний епізод гострого тонзиліту потребує антибіотикотерапії. Диференційна діагностика вірусного та бактеріального процесів – це непросте завдання навіть для досвідченого лікаря. При цьому вона є абсолютною необхідністю, особливо з огляду на реалії сьогодення, коли зростаюча антибіотикорезистентність стала глобальною загрозою. По-друге, БГСГА треба розглядати як основний збудник бактеріального тонзиліту не лише через найбільшу його розповсюдженість як патогену захворювання. Основною проблемою є висока ймовірність виникнення ускладнень, пов’язаних із БГСГА.
Йдеться про стрептококові ураження суглобів, нирок, ендокарду. Саме тому БГСГА дуже важливо елімінувати з організму людини швидко та повною мірою, тобто антибіотикотерапія гострого тонзиліту з доведеною чи ймовірною бактеріальною природою має бути етіологічно обґрунтованою (треба обирати препарат з високим рівнем активності щодо стрептококів), а також достатньою за тривалістю (як правило, лікування гострого бактеріального тонзиліту антибіотиками триває 10 днів).
Вірус чи бактерія?
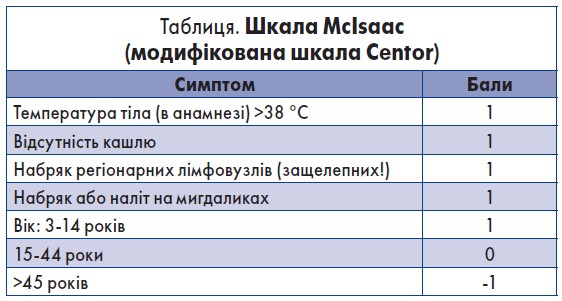 Для встановлення діагнозу гострого тонзиліту основне значення мають наявні клінічні симптоми. Диференційний діагноз між вірусним і бактеріальним походженням тонзиліту може проводитися лише з урахуванням анамнестичних даних, клінічних симптомів і результатів лабораторних обстежень. Щоб диференціювати вірусний тонзиліт від спричиненого β-гемолітичними стрептококами, потрібно провести оцінювання за діагностичною системою оцінки (модифікована шкала Centor/McIsaac-шкала) (таблиця).
Для встановлення діагнозу гострого тонзиліту основне значення мають наявні клінічні симптоми. Диференційний діагноз між вірусним і бактеріальним походженням тонзиліту може проводитися лише з урахуванням анамнестичних даних, клінічних симптомів і результатів лабораторних обстежень. Щоб диференціювати вірусний тонзиліт від спричиненого β-гемолітичними стрептококами, потрібно провести оцінювання за діагностичною системою оцінки (модифікована шкала Centor/McIsaac-шкала) (таблиця).
Сума балів від 0 до 3 свідчить про високу ймовірність вірусного тонзиліту; від 3 до 5 – висока ймовірність БГСГА. Інтерпретація результатів (у % імовірності виявлення БГСГА в мазку із зіва): 0 балів – приблизно 2,5%; 1 бал – 6-7%; 2 бали – 15%; 3 бали – 30-35%; 4 бали – 50-60%. Отже, 3-5 балів за стандартною шкалою Centor/McIsaac розцінюються як клінічна підозра на стрептококовий тонзиліт.
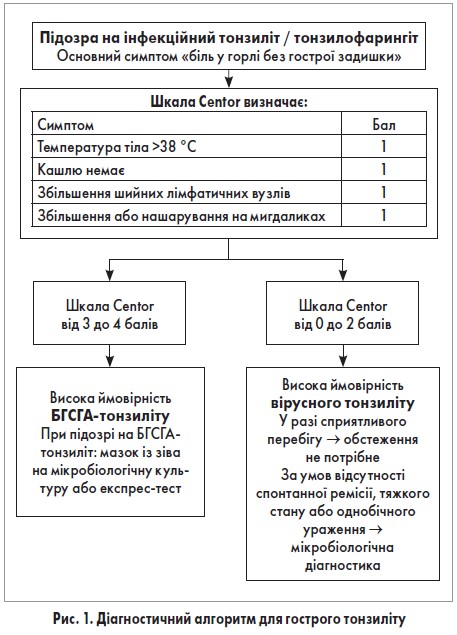 Однак в осіб із симптомами бактеріального тонзиліту ймовірність наявності стрептокока не перевищує 50-60%, тому для підтвердження діагнозу потрібно прагнути до виявлення потенційних тонзилопатогенних бактерій за допомогою бактеріальної культури або експрес-аналізу. Чутливість і специфічність методів експрес-тестів для виявлення БГСГА варіює між 65,6 і 96,4% або 68,7 і 99,3% залежно від виробника та техніки виконання користувачем. Якщо немає можливості вивчити культуру, залишається клінічна підозра, що також є підставою для призначення антибіотиків. Виявлення бактеріальних сапрофітів порожнини рота-носа-глотки не підтверджує бактеріальну інфекцію в пацієнтів із симптомами, в яких нормальний імунітет, але свідчить про більш імовірну вірусну етіологію. Проведення додаткових лабораторних обстежень у випадку підозри на гострий тонзиліт (клінічний аналіз крові, сечі тощо) не є необхідністю в рутинних умовах. Алгоритм діагностичної тактики ведення хворого з гострим тонзилітом коротко викладений у схемі (рис. 1).
Однак в осіб із симптомами бактеріального тонзиліту ймовірність наявності стрептокока не перевищує 50-60%, тому для підтвердження діагнозу потрібно прагнути до виявлення потенційних тонзилопатогенних бактерій за допомогою бактеріальної культури або експрес-аналізу. Чутливість і специфічність методів експрес-тестів для виявлення БГСГА варіює між 65,6 і 96,4% або 68,7 і 99,3% залежно від виробника та техніки виконання користувачем. Якщо немає можливості вивчити культуру, залишається клінічна підозра, що також є підставою для призначення антибіотиків. Виявлення бактеріальних сапрофітів порожнини рота-носа-глотки не підтверджує бактеріальну інфекцію в пацієнтів із симптомами, в яких нормальний імунітет, але свідчить про більш імовірну вірусну етіологію. Проведення додаткових лабораторних обстежень у випадку підозри на гострий тонзиліт (клінічний аналіз крові, сечі тощо) не є необхідністю в рутинних умовах. Алгоритм діагностичної тактики ведення хворого з гострим тонзилітом коротко викладений у схемі (рис. 1).
Коментар В. І. Поповича. Традиційно підставою для призначення антибактеріальної терапії, а отже, встановлення діагнозу стрептококового тонзиліту, є наявність жовтого кольору фолікулів чи нальотів на мигдаликах. Ці симптоми не є патогномонічними для тонзиліту, зокрема бактеріального.
Слід зауважити, що немає жодного т. зв. золотого симптому, що підтверджував би бактеріальну природу захворювання. Дуже доцільно нагадати одне з основних положень сучасного погляду щодо тонзиліту: «Мигдалики не можна визначати як «хворі» або «інфіковані» шляхом одного тільки їх клінічного огляду». Тому для визначення ступеня тяжкості захворювання, що асоціюється саме з бактеріальною етіологією запалення мигдаликів, слід використовувати комплексне оцінювання за допомогою шкали McIsaac, згідно з якою цінність локальних симптомів тонзиліту не перевищує 1 бала.
Враховуючи ступінь охоплення профілактичними щепленнями населення України, зокрема щепленнями проти дифтерії, надзвичайно актуальним є обстеження певних груп пацієнтів на збудник цього захворювання (Corynebacterium diphtheriae). Члени експертної групи, які стали авторами клінічної настанови, вважають за доцільне пацієнтів з тонзилітом та нашаруваннями на піднебінних мигдаликах обстежувати на збудник дифтерії бактеріоскопічно (мазок зі слизових зіва на BL). Зазначене дослідження дозволить своєчасно виявляти пацієнтів з дифтерією і надавати своєчасну медичну допомогу. У разі позитивного результату бактеріоскопії потрібно виключати/підтверджувати діагноз дифтерії відповідно до чинних протоколів.
Класифікація тонзилітів
Сучасні європейські рекомендації відкидають термін хронічний тонзиліт (ХТ) у зв’язку з тим що він формує хибне уявлення про відсутність запалення мигдаликів у клінічно здорових пацієнтів.
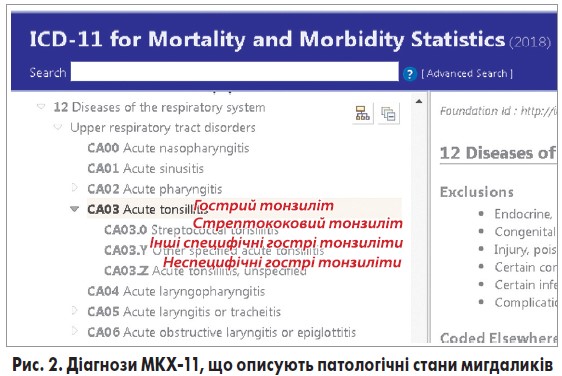
! У червні 2018 року побачила світ нова Міжнародна класифікація хвороб 11-го перегляду (МКХ‑11). Згідно з МКХ‑11 варто відокремлювати гострий стрептококовий, гострий специфічний, гострий неспецифічний тонзиліт (рис. 2).
 Які ж діагнози, що описують тонзиліт, на сьогодні є актуальними? Як вже зазначалося, неповна елімінація патогену, як наслідок «незавершеного» фагоцитозу, призводить до формування персистуючого запалення. Це, своєю чергою, характеризує стан як неможливість повернення мигдаликів до фізіологічного запалення. Клінічно така ситуація проявляється РТ, що належить до повторних гострих тонзилітів, при цьому зумовлюється тим же збудником, що й попередній епізод захворювання.
Які ж діагнози, що описують тонзиліт, на сьогодні є актуальними? Як вже зазначалося, неповна елімінація патогену, як наслідок «незавершеного» фагоцитозу, призводить до формування персистуючого запалення. Це, своєю чергою, характеризує стан як неможливість повернення мигдаликів до фізіологічного запалення. Клінічно така ситуація проявляється РТ, що належить до повторних гострих тонзилітів, при цьому зумовлюється тим же збудником, що й попередній епізод захворювання.
Однак при повторних тонзилітах в умовах неефективної роботи неспецифічних факторів захисту, зокрема фагоцитозу, спектр збудників розширюється. Повторний тонзиліт, що спричиняється вже іншим збудником (чи збудниками), отримав назву рекурентного тонзиліту (РекТ). Для нього властивим є не тільки наявність «персистуючого запалення понад фізіологічне», яке локалізується в межах мигдалика, а й поширення запалення на перитонзилярну тканину, що призводить до змін вже на системному рівні. Тому РекТ характеризується іншими симптомами, які необхідно визначати в «холодному» періоді. Зокрема, фіксація мигдалика у своєму ложі, тобто «невивихуваність» мигдалика з ніші при натисканні шпателем. Цей симптом є наслідком переходу запалення на білямигдаликовий простір з формуванням рубців, фіксуючих мигдалик. Наявність змін на системному рівні характеризується збільшенням регіонарних (защелепних) лімфовузлів, що свідчить про реакцію периферичної імунної системи, тобто про системні прояви.
Коментар В. І. Поповича. Насправді нова класифікація тонзилітів є дуже зручною. Важливо, що використання нових інструментів оцінювання дозволяє об’єктивізувати стан хворого і надає ключ до вибору адекватної лікувальної тактики. Звичайно, на сьогодні проблем існує ще дуже багато. Наприклад, для рецидивуючого та рекурентного тонзиліту конкретне число епізодів захворювання, які виправдовують діагноз, не визначено. Важливим інструментом при цьому є оцінювання результативності лікування з доведеною ефективністю відповідно до встановленого діагнозу. Якщо досягаються прогнозовані результати, діагноз і призначене лікування співпадають, як замок і ключ, який його відкрив.
Якщо замок не відчиняється, це не означає, що ключ поганий, просто він неправильно підібраний. У результаті проводиться оцінювання пацієнта щодо відповідності певним діагностичним критеріям, що, як правило, призводить до зміни клінічного діагнозу і, відповідно, терапії. Тому результативність лікування, але лікування з доведеною ефективністю, є ще одним критерієм встановлення правильного клінічного діагнозу.
Повторні гострі тонзиліти можуть призвести до фіброзування мигдалика і через механізм поширення запалення на перитонзилярну тканину – до фіксації мигдалика в його ложі, що клінічно визначається як недостатня зміщуваність. Остання при цьому є клінічною ознакою РекТ. Важливо запам’ятати, що додаткові симптоми, що з’являються в пацієнта з РекТ, необхідно оцінювати тільки в «холодний» період. Крім того, розмір, точніше об’єм мигдалика, навпаки, майже не має клінічного значення з огляду на діагноз РекТ, проте незалежно від цього може мати клінічну релевантність (значущість) лише як перешкода при диханні та ковтанні.
Показання до тонзилектомії
Наявність у хворого повторних гострих тонзилітів ще не є показанням для проведення тонзилектомії. Що ж стає в нагоді лікарю, який замислився про тонзилектомію? Принципи доказової медицини вимагають від лікарів дбайливого ставлення до мигдаликів – для всіх випадків хірургічного лікування повинні бути чіткі підстави. Локальні ускладнення гострого тонзиліту (паратонзилярний абсцес, парафарингеальний абсцес, синдром Лем’єра, медіастеніт) є показанням для проведення невідкладного хірургічного втручання. Планове хірургічне лікування розглядається при наявності:
- одного з критеріїв Paradise: >7 епізодів гострого тонзиліту за останні 12 міс; >5 епізодів на рік за останні 2 роки; >3 епізодів на рік за останні 3 роки;
- додаткових («обтяжуючих») критеріїв, що не пов’язані з кількістю епізодів гострого тонзиліту: синдром PFAPA (періодична лихоманка, стоматит, фарингіт і шийний лімфаденіт); постстрептококовий синдром (артрит, нефрит, колагенози, кардит); часті та полівалентні алергічні реакції на антибіотики; розлади дихання під час сну, проблеми з ковтанням або вимовою; девіантна поведінка та погана успішність у навчанні, енурез, відставання в рості.
Коментар В. І. Поповича. Звичайно, треба дбайливо ставитися до мигдаликів як до важливого імунокомпетентного органу. Але хірургічне лікування є надзвичайно ефективним методом у тих випадках, коли для нього є показання. Тому не можна забувати про т. зв. критичну кількість ангін. Адже кожний наступний епізод захворювання може бути фатальним через виникнення дуже небезпечних ускладнень, зокрема «стрептококового» симптому.
Саме зі стриманим ставленням до тонзилектомії останніми роками пов’язане практично десятикратне збільшення кількості діалізних ліжок для пацієнтів з термінальною стадією хронічної ниркової недостатності. Звісно, у таких випадках тонзилектомія вже не зможе вилікувати пацієнта від захворювань нирок, суглобів, серцево-судинної системи тощо. Проте попередити зможе. Цей момент має бути вирішальним у визначенні показань для тонзилектомії.
Отже, клінічна настанова «Гострий тонзиліт» – це не просто новий документ, що визначає лікувально-діагностичну тактику. Це документ, який, по-перше, ґрунтується на принципах доказової медицини. Тобто кожний метод, що описується, довів свою ефективність у численних клінічних дослідженнях. Нова класифікація також не є абстрактною – вона базується лише на сучасних принципах етіопатогенезу тонзиліту, тому є справжньою опорою в роботі лікаря. У наступних випусках «Рубрики державного експерта» професора В. І. Поповича ми звернемося до сучасних принципів лікування та профілактики тонзилітів, а також дамо відповіді на найбільш актуальні питання практикуючих лікарів, що виникли внаслідок публікації нової клінічної настанови. Додатково професор В. І. Попович надав клінічні випадки з практики, що дозволяють проілюструвати сучасний підхід до лікування гострих тонзилітів, а також проведення тонзилектомії.
Медична газета «Здоров’я України 21 сторіччя» № 11-12 (432-433), червень 2018 р.


