17 грудня, 2018
Сакубітрил/валсартан порівняно з еналаприлом при серцевій недостатності
Протягом 25 років після отримання результатів двох рандомізованих контрольованих досліджень, які свідчили про зниження ризику смерті в пацієнтів із серцевою недостатністю (СН) і зниженою фракцією викиду лівого шлуночка (ФВ ЛШ) за рахунок прийому еналаприлу, інгібітори ангіотензинперетворювального ферменту (ІАПФ) використовували як базову терапію в таких хворих. У пацієнтів зі слабо чи помірно вираженими клінічними проявами СН прийом еналаприлу забезпечував зниження відносного ризику (ВР) смерті на 16%. Вплив прийому блокаторів рецепторів ангіотензину II (БРА) на смертність був не настільки однозначним, а отже, використання препаратів, що належать до цього класу, насамперед рекомендували хворим, у яких прийом ІАПФ призводив до розвитку несприятливих побічних ефектів (передусім кашлю).
У ході наступних досліджень були отримані дані про те, що додавання β-блокаторів і антагоністів мінералокортикоїдних рецепторів до ІАПФ зумовлює додаткове зниження ВР смерті на 30-35 і 22-30% відповідно.
Неприлізин – це нейтральна ендопептидаза, котра руйнує кілька ендогенних вазоактивних пептидів, зокрема натрійуретичний пептид (НУП), брадикінін і адреномедулін. Пригнічення неприлізину спричиняє підвищення концентрації цих речовин, що протидіє надмірній активації нейрогуморальних систем, які беруть участь у розвитку вазоконстрикції, затримки натрію й патологічному ремоделюванні серця. В експериментальних моделях на тваринах поєднане пригнічення ренін-ангіотензинової системи та неприлізину було ефективнішим, аніж їх ізольоване пригнічення, але в ході виконання клінічних досліджень одночасне застосування ІАПФ та інгібітора неприлізину супроводжувалося розвитком тяжкого ангіоневротичного набряку.
Комбінований препарат LCZ696, що складається з інгібітора неприлізину сакубітрилу (AHU377) і БРА валсартану, був розроблений для мінімізації ризику розвитку тяжкого ангіоневротичного набряку. В ході невеликих досліджень, які включали хворих на артеріальну гіпертензію (АГ) або СН зі збереженою ФВ ЛШ, застосування LCZ696 забезпечувало більш виражений вплив на гемодинаміку, а також на активність нейрогуморальних систем порівняно з ізольованим прийомом БРА.
Метою дослідження PARADIGM-HF було перевірити гіпотезу про те, що застосування LCZ696 порівняно з прийомом ІАПФ еналаприлу ефективніше впливатиме на частоту розвитку ускладнень і смертність хворих із хронічною серцевою недостатністю (ХСН) і зниженою ФВ ЛШ.
Методи
PARADIGM-HF – міжнародне багатоцентрове подвійне сліпе плацебо-контрольоване дослідження з паралельними групами. У дослідження включали пацієнтів віком 18 років або старше із СН II-IV функціонального класу за класифікацією NYHA, ФВ ЛШ ≤40% (згідно з поправками до протоколу від грудня 2010 року, для включення в дослідження ФВ ЛШ мала становити 35%). Окрім того, для включення в дослідження було потрібно, щоб рівень мозкового НУП (МНУП) становив не менш як 150 пкг/мл (або N-кінцевого попередника МНУП – N-ПМНУП – не менш як 600 пкг/мл) чи не менш як 100 пкг/мл (N-ПМНУП – не менш як 400 пкг/мл) у разі госпіталізації з приводу погіршення СН протягом попередніх 12 міс. У дослідження можна було включати пацієнтів, які приймали будь-яку дозу ІАПФ або БРА, але протягом не менш як 4 тиж до першого обстеження було потрібно, щоб хворі приймали стабільну дозу β-блокатора та ІАПФ (або БРА), котра мала бути еквівалентною ≥10 мг еналаприлу. Критерії виключення: артеріальна гіпотензія з клінічними проявами; рівень систолічного артеріального тиску <100 мм рт. ст. при першому обстеженні чи <95 мм рт. ст. при рандомізації; розрахована швидкість клубочкової фільтрації (рШКФ) <30 мл/хв на 1,73 м2 площі поверхні тіла чи зниження рШКФ більш ніж на 25% (згідно з поправками до протоколу, більш ніж на 35%) у період між першим обстеженням і рандомізацією; концентрація калію в крові >5,2 ммоль/л за даними першого обстеження (чи >5,4 ммоль/л при рандомізації); ангіоневротичний набряк або несприятливі побічні реакції на ІАПФ або БРА в анамнезі.
Пацієнтів переводили з прийому ІАПФ або БРА, котрі вони отримували до початку дослідження, на прийом еналаприлу в дозі 10 мг 2 рази на добу протягом 2 тиж. За відсутності несприятливих побічних ефектів після завершення цього вступного періоду з прийомом еналаприлу хворих переводили на прийом LCZ696 іще протягом 4-6 тиж (у початковій дозі 100 мг 2 рази на добу з подальшим збільшенням дози до 200 мг 2 рази на добу) (1 таблетка препарату LCZ696 містила БРА в дозі, еквівалентній 160 мг валсартану).
Пацієнтів, у яких під час вступного періоду були відсутні несприятливі побічні ефекти на тлі застосування цільових доз кожного з досліджуваних препаратів, рандомізували у співвідношенні 1:1 для прийому еналаприлу (10 мг 2 рази на добу) або LCZ696 (200 мг 2 рази на добу) з використанням подвійного сліпого методу. Протягом перших 4 міс пацієнтів обстежували кожні 2-8 тиж, а потім кожні 4 міс.
Первинною кінцевою точкою був комбінований показник смертності від ускладнень серцево-судинних захворювань (ССЗ) і частоти першої госпіталізації з приводу погіршення СН. Вторинними кінцевими точками були загальна смертність, зміни оцінки за сумарною клінічної шкалою анкети KCCQ (Kansas City Cardiomyopathy Questionnaire; діапазон оцінок – від 0 до 100 балів; вища оцінка відповідає менш вираженим симптомам фізичних обмежень унаслідок СН) протягом перших 8 міс спостереження, тривалість періоду до розвитку першого епізоду фібриляції передсердь, а також тривалість періоду між рандомізацією й розвитком першого зниження функції нирок.
Результати
Із 8 грудня 2009 року по 23 листопада 2012-го для виконання вступного періоду в 1043 центрах, розташованих у 47 країнах, у цілому було включено 10 521 пацієнта. З них 2079 не задовольняли критеріям, які були потрібні для рандомізації, а 43 пацієнти були рандомізовані помилково чи включені в дослідних центрах, які були закриті через істотні відхилення від стандартів Належної клінічної практики (Good Clinical Practice); дані про таких хворих були проспективно виключені з усіх видів аналізів до завершення дослідження. Отже, до груп прийому LCZ696 і еналаприлу були включені 4187 і 4212 пацієнтів відповідно.
За вихідними клініко-демографічними характеристиками групи були подібними. Більшість пацієнтів отримували фармакотерапію, рекомендовану для лікування ХСН.
За винятком померлих хворих достроково припинили прийом досліджуваного препарату в групі LCZ696 і групі еналаприлу 17,8 та 19,8% пацієнтів відповідно (p=0,02). За даними останньої оцінки, середня добова доза досліджуваного препарату в групі LCZ696 і групі еналаприлу становила 375±71 та 18,9±3,4 мг відповідно.
Медіана тривалості спостереження досягла 27 міс за відсутності статистично значущих відмінностей між групами. Несприятливі наслідки, включені в первинну кінцеву точку, в групі LCZ696 і групі еналаприлу розвинулись у 21,8 та 26,5% хворих відповідно (ВР 0,80; 95% довірчий інтервал (ДІ) 0,73-0,87; p<0,001; p=2,0×10-7) (рис., А). Статистично значущі відмінності між групами, що свідчать про переваги прийому LCZ696 порівняно з еналаприлом, відзначалися в ранні терміни після початку дослідження та в ході виконання кожного проміжного аналізу.
У цілому в групі LCZ696 і групі еналаприлу від ускладнень ССЗ померли 13,3 та 16,5% пацієнтів відповідно (ВР 0,80; 95% ДІ 0,71-0,89; p<0,001) (рис., Б). У групі LCZ696 і групі еналаприлу були госпіталізовані з приводу погіршення СН 12,8 та 15,6% хворих відповідно (ВР 0,79; 95% ДІ 0,71-0,89; p<0,001) (рис., В). Показник NNT (кількість пацієнтів, яким необхідно призначити лікування для запобігання одній події, включеної в первинну кінцеву точку) становив 21 і 32 відповідно.
Загальна смертність у групі LCZ696 і групі еналаприлу становила 17 та 19,8% відповідно (ВР 0,84; 95% ДІ 0,76-0,93; p<0,001) (рис., Г). Перевага LCZ696 над еналаприлом відзначалася в усіх підгрупах пацієнтів.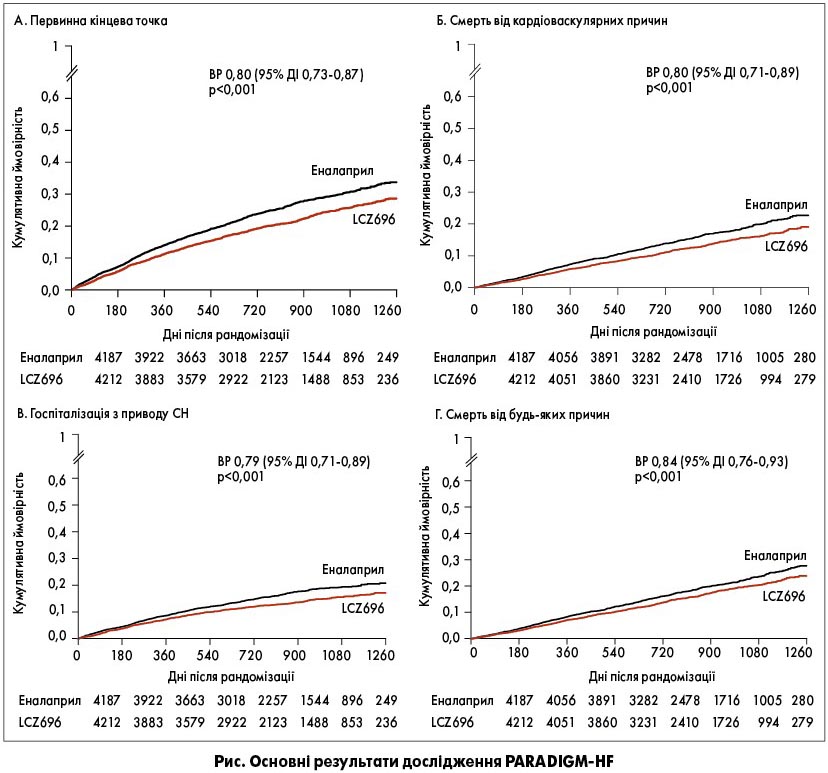
Середні зміни за сумарною клінічною шкалою анкети KCCQ протягом 8 міс у групі LCZ696 і групі еналаприлу досягали 2,99 та 4,63 бала (відмінність між групами – 1,64 бала; p=0,001).
У ході дослідження вперше фібриляція передсердь у групі LCZ696 і групі еналаприлу розвинулась у 84 і 83 хворих відповідно (p=0,84). Загалом погіршення функції нирок відповідно до критеріїв, визначених протоколом, у групі LCZ696 і групі еналаприлу відзначались у 108 та 94 хворих відповідно (p=0,28), причому прогресування хвороби нирок до термінальної стадії ниркової недостатності спостерігалось у 8 та 16 хворих відповідно (p=0,11).
У цілому менше число хворих у групі LCZ696 порівняно з групою еналаприлу припинили прийом досліджуваного препарату через розвиток небажаних подій (10,7 та 12,3% відповідно; p=0,03) або внаслідок порушення функції нирок (0,7 та 1,4% відповідно; p=0,002). Середній рівень систолічного артеріального тиску через 8 міс після рандомізації в групі LCZ696 був на 3,2±0,4 мм рт. ст. нижче, ніж у групі еналаприлу (p<0,001). Через 8 міс після рандомізації не відзначалося статистично значущих відмінностей між групами зі зміни частоти серцевих скорочень або концентрації креатиніну в крові. Випадки розвитку ангіоневротичного набряку були підтверджені в групі LCZ696 і групі еналаприлу в 19 та 10 хворих відповідно (p=0,13). У жодному випадку не розвивалися порушення прохідності дихальних шляхів, а також не було потреби в механічних втручаннях із метою відновлення їх прохідності.
Обговорення
У ході дослідження PARADIGM-HF у пацієнтів із ХСН і зниженою ФВ ЛШ були отримані дані про те, що одночасне пригнічення рецепторів ангіотензину II та неприлізину за допомогою препарату LCZ696 було ефективнішим для зниження ризику смерті від ускладнень ССЗ і частоти госпіталізацій із приводу погіршення СН порівняно з прийомом ІАПФ еналаприлу. Застосування LCZ696 було також ефективнішим порівняно з еналаприлом у зниженні ризику смерті від будь-якої причини, а також у зменшенні вираженості клінічних проявів СН і пов’язаних із нею фізичних обмежень. Перевага LCZ696 порівняно з ІАПФ була як статистично, так і клінічно високо значущою, особливо з огляду на те, що еналаприл застосовували в дозі, використання якої порівняно з плацебо зумовлювало зниження смертності. Слід зазначити, що переваги прийому LCZ696 ставали виразними вже в ранні терміни після початку дослідження, а також відзначались у хворих, які застосовували інші препарати, для котрих доведено позитивний вплив на виживаність при СН (β-блокатори й антагоністи мінералокортикоїдних рецепторів). Причому зниження смертності від ускладнень ССЗ було стійким у всіх аналізованих підгрупах пацієнтів із певними характеристиками.
Середня доза еналаприлу в дослідженні PARADIGM-HF (18,9 мг на добу) була вищою чи схожою з дозами, що використовували в двох рандомізованих контрольованих дослідженнях, результати яких свідчили про поліпшення виживаності хворих зі слабко вираженими чи тяжкими клінічними проявами СН (16,6 та 18,4 мг відповідно).
У попередніх дослідженнях за участю пацієнтів із СН було відзначено відсутність статистично значущих відмінностей за частотою розвитку несприятливих клінічних подій між групою застосування еналаприлу та групою прийому омапатрилату (препарату, що пригнічує АПФ, неприлізин і амінопептидазу Р). Однак у ході виконання дослідження OVERTURE омапатрилат застосовували 1 раз на добу (тобто так, як застосовують цей препарат при АГ), попри те що його фармакологічні переваги порівняно з еналаприлом у хворих на СН не зберігалися при 24-годинному інтервалі дозування. Це стало підставою для призначення LCZ696 2 рази на добу в цьому дослідженні у хворих на СН, незважаючи на наявні дані про ефективність прийому 1 раз на добу у хворих на АГ.
У групі LCZ696 порівняно з групою еналаприлу менше хворих припинили прийом досліджуваного препарату через розвиток небажаних подій. У зв’язку з більш вираженою судинорозширювальною дією застосування LCZ696 супроводжувалося вищою частотою розвитку артеріальної гіпотензії з клінічними проявами, але не відзначалося збільшення частоти стійкого припинення прийому препарату через розвиток побічних ефектів, імовірно зумовлених артеріальною гіпотензією.
Незважаючи на те що більш виражена гіпотензивна дія LCZ696 теоретично могла призводити до погіршення перфузії нирок, частота клінічно значущого збільшення концентрації креатиніну в крові та припинення прийому препарату внаслідок погіршення функції нирок у групі LCZ696 була меншою, ніж у групі еналаприлу. Такий вплив прийому LCZ696 на функцію нирок збігається з ефектами, котрі відзначалися в ході експериментальних досліджень, а також із даними, отриманими в ранніх дослідженнях з оцінювання ефективності застосування омапатрилату. Побоювання з приводу безпеки застосування омапатрилату були пов’язані переважно зі збільшенням частоти розвитку небезпечного для життя ангіоневротичного набряку внаслідок пригнічення трьох ферментів, які беруть участь у руйнуванні брадикініну. Прийом препарату LCZ696, який не пригнічує АПФ і амінопептидазу Р, у дослідженні PARADIGM-HF не супроводжувався збільшенням ризику розвитку тяжкого ангіоневротичного набряку.
Попри те, що для досягнення передбачуваного числа несприятливих клінічних результатів, у дослідження включали хворих навіть зі слабко вираженим збільшенням концентрації МНУП, характеристики включених у дослідження хворих на СН були схожими з такими в учасників інших рандомізованих контрольованих досліджень, а також у загальній популяції таких хворих. Окрім того, в дослідження включали пацієнтів, які раніше застосовували різні дози ІАПФ або БРА. Таким чином, отримані результати застосовні до широкого кола пацієнтів із СН.
Отже, застосування препарату LCZ696, який блокує рецептори ангіотензину II та інгібує неприлізин, порівняно з ізольованим прийомом ІАПФ забезпечувало зниження ризику смерті та госпіталізацій із приводу погіршення СН. Виразність позитивного впливу прийому LCZ696 порівняно із застосуванням еналаприлу на смертність від ускладнень ССЗ була не меншою, ніж вплив на цей показник застосування еналаприлу порівняно з плацебо. Надійні дані, отримані в ході дослідження PARADIGM-HF, підтвердили гіпотезу про те, що одночасне застосування БРА та інгібітора неприлізину у хворих на ХСН має переваги перед ізольованим пригніченням активності ренін-ангіотензинової системи.
Стаття друкується в скороченні.
Список літератури знаходиться в редакції.
McMurray J.J., Packer M., Desai A.S., et al. Angiotensin-Neprilysin Inhibition versus Enalapril in Heart Failure. N. Engl. J. Med. 2014; 371: 993-1004.
Переклав з англ. Михайло Корінчук
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 4 (59) вересень-жовтень 2018 р.


