18 грудня, 2018
Комбінування петльового й тіазидоподібного діуретиків при тяжкій серцевій недостатності: стаціонарний та амбулаторний етапи пілотного дослідження ОКСАМИТ (застОсування КСипаміду для подолАння декоМпенсації прИ серцевій недосТатності)
Незважаючи на певні досягнення останніх десятиріч у галузі дослідження патогенезу та пошуків ефективних шляхів лікування, хронічна серцева недостатність (ХСН) залишається одним із найтяжчих і прогностично несприятливих кардіоваскулярних станів.
Тяжка ХСН (III-IV функціональний клас, ФК за NYHA) в більшості випадків асоціюється з набряковим синдромом, унаслідок чого діуретична терапія є одним зі стандартних підходів у зазначеної категорії пацієнтів. У чинних рекомендаціях Європейського кардіологічного товариства (ESC, 2016) з діагностики та лікування ХСН діуретичні засоби рекомендовані для застосування в усіх пацієнтів із ХСН і суб’єктивними й об’єктивними ознаками затримки рідини в організмі (табл. 1) [1].
У клінічній практиці майже в кожного третього пацієнта з тяжкою ХСН спостерігається відсутність або низький приріст діурезу у відповідь на застосування діуретиків у адекватних дозах – тобто резистентність до діуретичної терапії [2, 10, 14]. Виникненню останньої сприяють артеріальна гіпотензія, ниркова недостатність, що прогресує, гіпоальбумінемія, метаболічний алкалоз, застосування медичних препаратів, які можуть спричиняти затримку рідини в організмі (насамперед нестероїдних протизапальних засобів) [4, 6]. Подолання резистентності до діуретиків є базовою передумовою для реалізації наступних завдань, спрямованих на покращення клінічного прогнозу пацієнта з ХСН.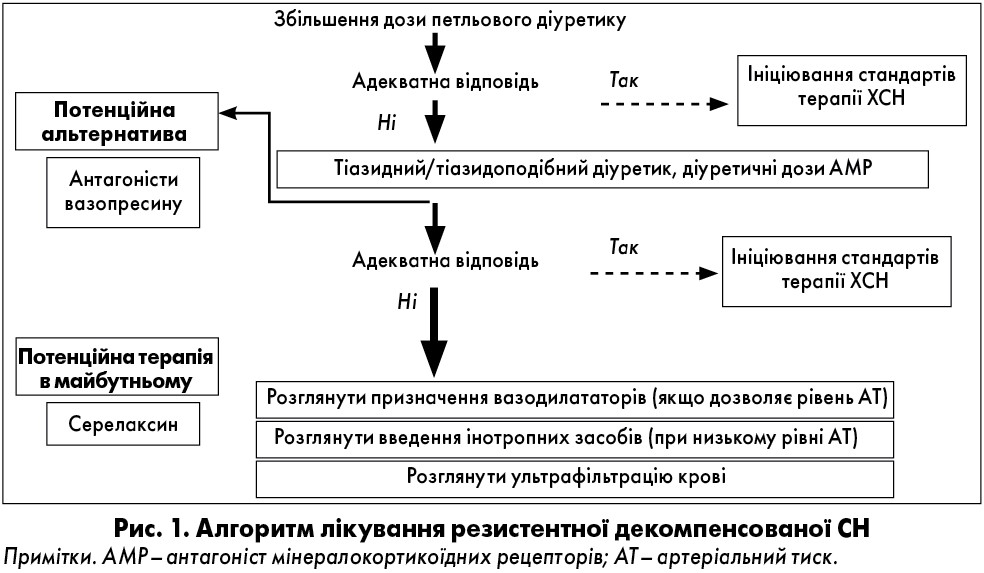
У 2014 році ESC оприлюднило алгоритм дій для подолання резистентності до діуретичної терапії при гостро декомпенсованій СН (рис. 1) [13].
На жаль, у багатьох випадках не вдається досягнути належної діуретичної відповіді тільки на збільшення дози петльового діуретику, внаслідок чого виникає потреба в його комбінованому застосуванні з тіазидним або тіазидоподібним сечогінним засобом, а також з АМР у середніх/великих (діуретичних) дозах [1].
 Незважаючи на певні відмінності фармакокінетичних характеристик тіазидних і тіазидоподібних діуретиків, вони є ефективними в зіставних дозах. Водночас за рахунок певних фармакологічних відмінностей результати їх застосування можуть розрізнятися з позицій співвідношення ефективності та безпечності. У чинні рекомендації Асоціації кардіологів України з лікування СН внесені як тіазидний діуретик гідрохлортіазид, так і тіазидоподібні – ксипамід та індапамід [15]. Тоді як у пацієнтів із СН індапамід із діуретичною метою практично не застосовують, інший сечогінний засіб цієї групи – ксипамід – використовують у країнах Європи [7, 12]. Особливістю останнього є те, що, впливаючи виключно на початковий відділ дистального ниркового канальцю, він за вираженістю свого діуретичного ефекту є зіставним із петльовими діуретиками; водночас початок і тривалість його дії зіставні з такими гідрохлортіазиду [7]. На відміну від гідрохлортіазиду, ксипамід є метаболічно нейтральним, ефективний при низьких значеннях швидкості клубочкової фільтрації (ШКФ <30 мл/хв/1,73 м2) і чинить лише помірний вплив на екскрецію К+ [9, 16]. Порівняно з фуросемідом ксипамід характеризується значно повільнішим наростанням натрійуретичної дії та тривалішим діуретичним ефектом, що врешті зумовлює відсутність у нього «рикошетного» ефекту затримки натрію – істотного недоліку, притаманного фуросеміду [11]. Практичне застосування впродовж останніх років у нашій клініці ксипаміду як «діуретику резерву» у хворих на СН із резистентністю до петльових діуретиків продемонструвало його високу ефективність майже в усіх випадках і стало відправною точкою для планування та проведення дослідження ОКСАМИТ [17]. Метою останнього стало наукове обґрунтування доцільності комбінованого застосування ксипаміду з петльовим діуретиком у пацієнтів із тяжкою СН і недостатньою діуретичною відповіддю на внутрішньовенну (в/в) терапію фуросемідом.
Незважаючи на певні відмінності фармакокінетичних характеристик тіазидних і тіазидоподібних діуретиків, вони є ефективними в зіставних дозах. Водночас за рахунок певних фармакологічних відмінностей результати їх застосування можуть розрізнятися з позицій співвідношення ефективності та безпечності. У чинні рекомендації Асоціації кардіологів України з лікування СН внесені як тіазидний діуретик гідрохлортіазид, так і тіазидоподібні – ксипамід та індапамід [15]. Тоді як у пацієнтів із СН індапамід із діуретичною метою практично не застосовують, інший сечогінний засіб цієї групи – ксипамід – використовують у країнах Європи [7, 12]. Особливістю останнього є те, що, впливаючи виключно на початковий відділ дистального ниркового канальцю, він за вираженістю свого діуретичного ефекту є зіставним із петльовими діуретиками; водночас початок і тривалість його дії зіставні з такими гідрохлортіазиду [7]. На відміну від гідрохлортіазиду, ксипамід є метаболічно нейтральним, ефективний при низьких значеннях швидкості клубочкової фільтрації (ШКФ <30 мл/хв/1,73 м2) і чинить лише помірний вплив на екскрецію К+ [9, 16]. Порівняно з фуросемідом ксипамід характеризується значно повільнішим наростанням натрійуретичної дії та тривалішим діуретичним ефектом, що врешті зумовлює відсутність у нього «рикошетного» ефекту затримки натрію – істотного недоліку, притаманного фуросеміду [11]. Практичне застосування впродовж останніх років у нашій клініці ксипаміду як «діуретику резерву» у хворих на СН із резистентністю до петльових діуретиків продемонструвало його високу ефективність майже в усіх випадках і стало відправною точкою для планування та проведення дослідження ОКСАМИТ [17]. Метою останнього стало наукове обґрунтування доцільності комбінованого застосування ксипаміду з петльовим діуретиком у пацієнтів із тяжкою СН і недостатньою діуретичною відповіддю на внутрішньовенну (в/в) терапію фуросемідом.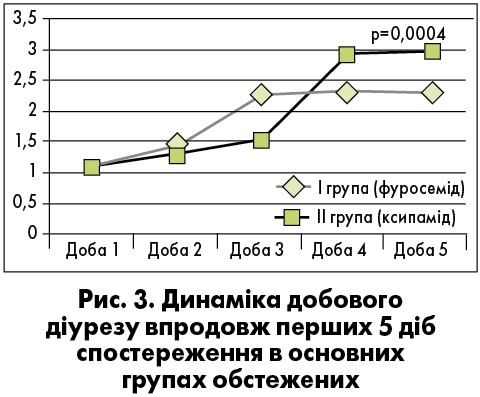
У дослідження ОКСАМИТ включено 50 пацієнтів із декомпенсованою ХСН (III-IV ФК за NYHA) на ґрунті ішемічної хвороби серця (ІХС) або дилатаційної кардіоміопатії. Пацієнти перебували на лікуванні у відділі серцевої недостатності ННЦ «Інститут кардіології ім. М.Д. Стражеска» НАМН України.
Критеріями включення в дослідження були: 1) гостро декомпенсована СН за наявності раніше діагностованої ХСН; 2) вік від 18 до 80 років; 3) ШКФ >15 мл/хв/1,73 м2, але <60 мл/хв/1,73 м2; 4) рівень систолічного АТ (САТ) >90 мм рт. ст.
У дослідження не включали пацієнтів: 1) I-II ФК за NYHA; 2) віком менше 18 та більше 80 років; 3) із ШКФ <15 мл/хв/1,73 м2 та >60 мл/хв/1,73 м2; 4) із гострими формами ІХС, гострим порушенням мозкового кровообігу; 5) із САТ <90 мм рт. ст.; 6) із гострими інфекційними захворювання; 7) зі злоякісними новоутвореннями; 8) із гострими та хронічними захворюваннями нирок і сечовивідних шляхів; 9) із наявністю аденоми простати ≥ІІ стадії; 10) із протипоказаннями до призначення петльових і тіазидних діуретиків; 11) таких, що беруть участь у іншому дослідженні.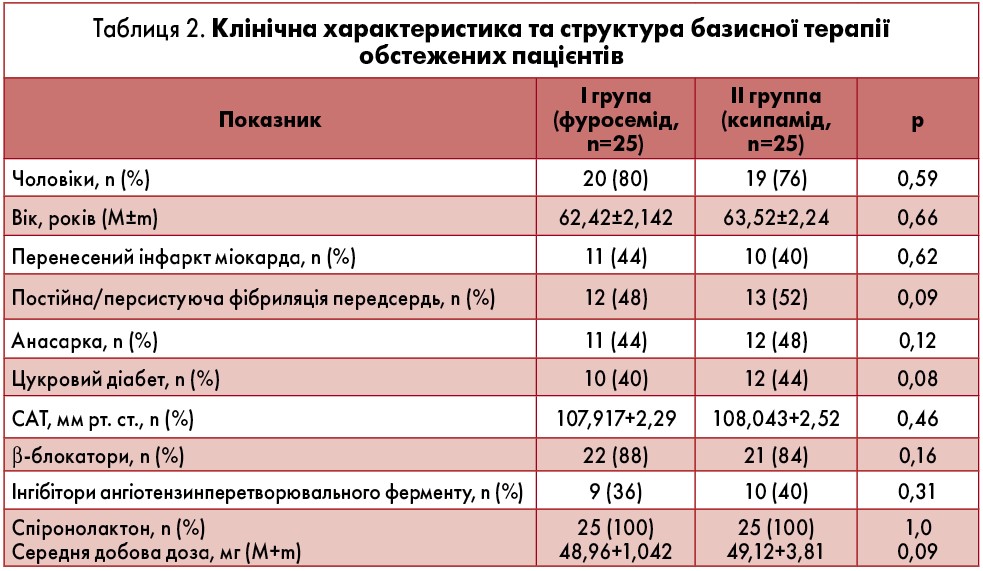
Кожен з учасників дослідження дав інформовану згоду на участь у ньому. В усіх пацієнтів були проведені загальноклінічне обстеження, стандартна електрокардіографія й ехокардіографія, лабораторні тести (клінічна гемограма, загальний аналіз сечі, стандартні біохімічні тести (в тому числі на рівень сечової кислоти – СК), проведений розрахунок ШКФ за формулою CKD-EPI). Щоденно всім пацієнтам, які брали участь у дослідженні, проводили оцінку загального клінічного стану, АТ, добового діурезу, маси тіла (показники фіксувалися в листок спостереження) та розраховували індекс маси тіла (ІМТ). Двічі на тиждень у пацієнтів контролювали такі показники: загальний аналіз крові, біохімічний аналіз крові (калій, креатинін, АСТ, АЛТ, глюкоза), на першу та десяту добу – рівень СК. Пацієнти приймали стандартну терапію ХСН, при цьому всі, як правило, отримували АМР (спіронолактон).
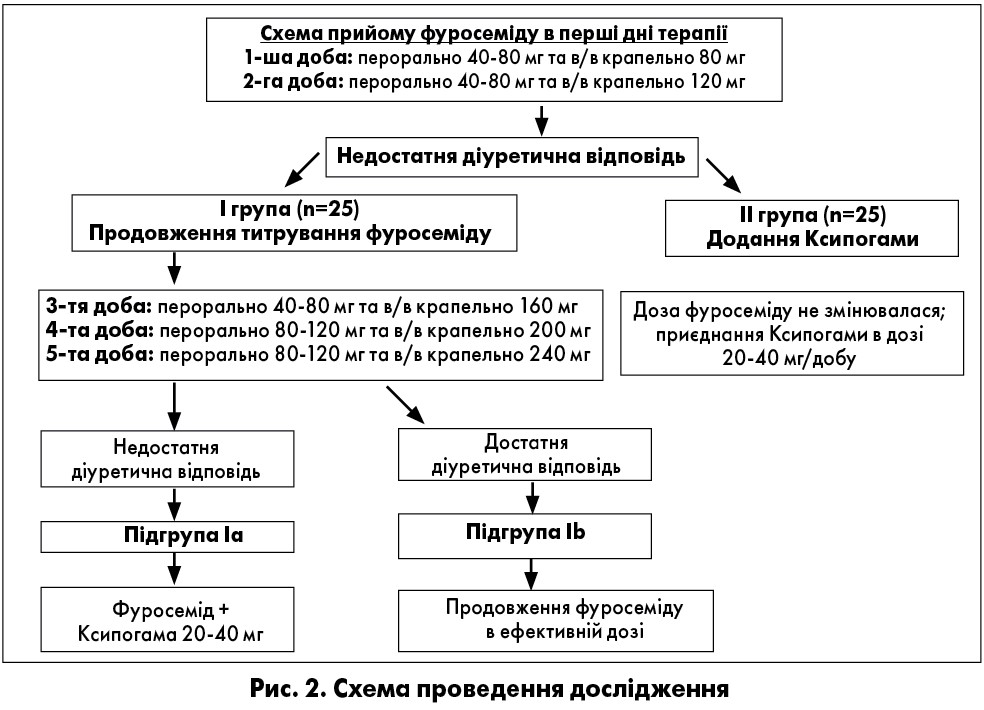
Усім пацієнтам, які надходили до стаціонару та відповідали критеріям включення в дослідження, з метою активної діуретичної терапії був призначений фуросемід (перорально та в/в) за нижченаведеною схемою, потім пацієнтів ділили на групи спостереження відповідно до протоколу дослідження (рис. 2).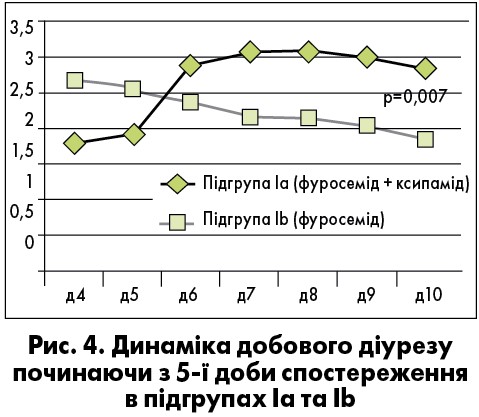
Основні групи були зіставні за основними клініко-демографічними показниками та схемами основного лікування (табл. 2)
Статистичний аналіз даних здійснювався за допомогою програмних засобів – табличного процесора Excel і пакета прикладних програм Statistica v. 6.0 (розділи Descriptive Statistics, Non-parametric Statistics).
На стаціонарному етапі спостереження комбінування фуросеміду з ксипамідом 20-40 мг починаючи з третьої доби спостереження дало змогу досягнути кращої діуретичної відповіді порівняно зі збільшенням доз фуросеміду (рис. 3). Причому достовірно більший об’єм добової сечі спостерігався з моменту приєднання до схеми лікування ксипаміду.
У пацієнтів першої групи, в яких поступове збільшення доз фуросеміду до субмаксимальних не давало змоги досягнути ефективної діуретичної відповіді, приєднання (на 5-ту добу лікування) ксипаміду 20-40 мг спричиняло нівелювання резистентності до діуретичної терапії та дало змогу знизити дози фуросеміду, що були застосовані (рис. 4, 5).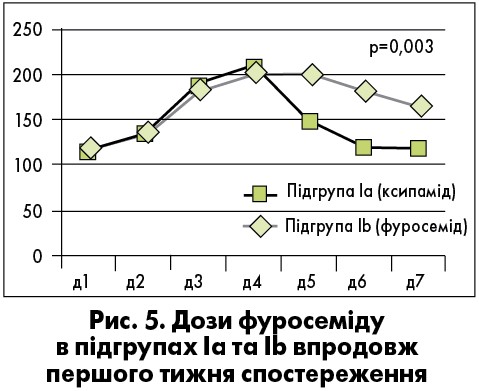
У групі ксипаміду спостерігалося менш виражене зниження рівня САТ (можливо, пов’язане з використанням менших в/в доз фуросеміду в цій групі пацієнтів) та більш виражене покращення ниркової функції (за показником ШКФ) в абсолютних величинах, але останнє не було достовірним. Наприкінці стаціонарного етапу спостереження рівень СК виявився достовірно нижчим у групі комбінування ксипаміду зі стабільною дозою фуросеміду, попри відсутність достовірної різниці цього показника у вихідному стані – цей факт може розглядатись як підтвердження метаболічної «нейтральності» ксипаміду, продемонстрованої раніше. Подібним чином можна трактувати й відсутність достовірної відмінності між рівнями глюкози крові в пацієнтів основних груп (І та ІІ), обстежених на тлі лікування.
Зважаючи на те що головною метою терапії сечогінними препаратами є не тільки досягнення, а й утримання еуволемічного стану пацієнта, нами надалі був здійснений амбулаторний етап спостереження за пацієнтами протягом 4 тиж після їх виписки зі стаціонару. Метою цього етапу стало визначення доцільності та безпечності застосування комбінованої терапії фуросеміду 40-80 мг/добу та ксипаміду в дозі 20 мг порівняно з монотерапією фуросемідом для підтримання еуволемічного стану. Наприкінці зазначеного 4-тижневого періоду в пацієнтів контролювали: загальний клінічний стан, показники АТ, маси тіла та ІМТ, загального аналізу крові, рівні калію, креатиніну, АСТ, АЛТ, СК і глюкози, показник ШКФ, розрахований за формулою CKD-EPI.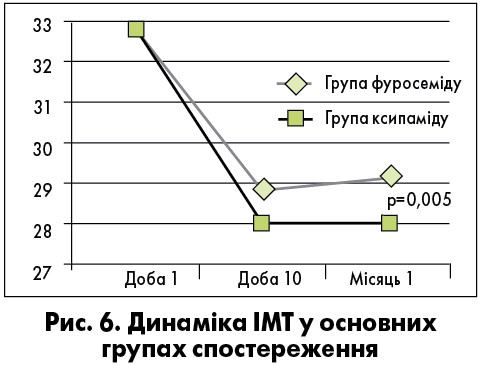
У групі пацієнтів, що приймали комбіновану терапію, ми спостерігали достовірно кращі результати утримання еуволемічного стану за показниками ІМТ (рис. 6).
Виявлена на стаціонарному етапі тенденція до нижчих величин глюкози крові в групі комбінованого лікування зберігалася й при подальшому спостереженні, але не досягла статистичної значущості (рис. 7).
Рівень СК після 4 тиж спостереження продовжував знижуватися в обох групах, але достовірно нижчим виявився в групі комбінованої терапії фуросемідом і ксипамідом (рис. 8). Цей феномен вбачається клінічно значущим з огляду на відомі дані щодо прогностичного значення рівня СК при серцево-судинних захворюваннях [3, 5], але його причини в цьому випадку потребують подальшого уточнення.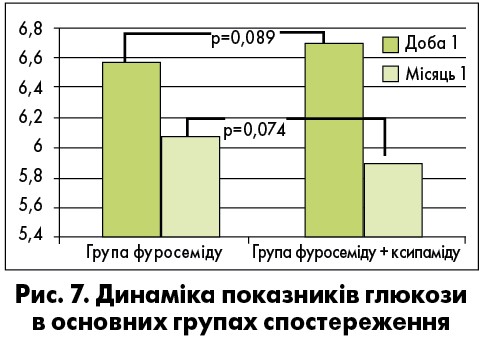
Рівень калію в обох основних групах перебував у межах нормальних значень як на момент виписки зі стаціонару, так і через 4 тиж спостереження. Втім, достовірно вищим він був у групі комбінованої терапії, що вбачається потенційним з огляду на безпечність застосування цієї терапії в амбулаторних хворих.
Висновок
Дослідження продемонструвало, що комбінування петльового діуретику з тіазидоподібним сечогінним засобом ксипамідом має переваги перед монотерапією самим лише петльовими діуретиком із позицій ефективності та потенційної безпеки при подоланні тяжкого набрякового синдрому в пацієнтів із ХСН як на стаціонарному, так і на амбулаторному етапі їх лікування.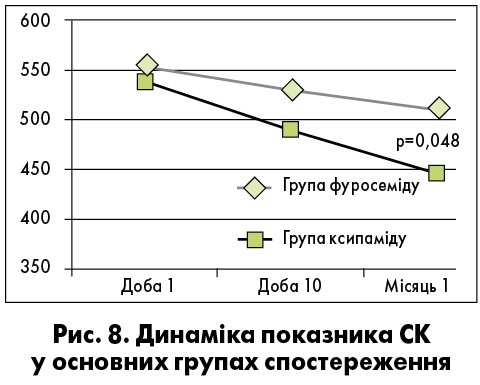
Список дослідників – учасників випробування ОКСАМИТ:
Воронков Л.Г. – д. мед. н., професор, завідувач відділу серцевої недостатності ДУ «ННЦ «Інститут кардіології ім. М.Д. Стражеска» НАМН України» (керівник);
Ткач Н.А. – к. мед. н., старший науковий співробітник того самого підрозділу (відповідальний виконавець);
Ляшенко А.В. – к. мед. н., старший науковий співробітник того самого підрозділу;
Паращенюк Л.П. – к. мед. н., старший науковий співробітник того самого підрозділу;
Дюдіна І.О. – к. мед. н., науковий співробітник;
Ліпкан Н.Г. – молодший науковий співробітник;
Філатова О.Л. – молодший науковий співробітник;
Солонович А.С. – молодший науковий співробітник;
Горбачова В.В. – аспірант;
Дудник А.Є. – аспірант.
Список літератури знаходиться в редакції.
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 4 (59) вересень-жовтень 2018 р.



