20 грудня, 2018
Стрес-індуковані порушення в практиці сімейного лікаря
 Поширеність розладів тривожно-депресивного спектра викликає серйозне занепокоєння та є актуальною проблемою для лікарів загальної практики, адже наявність психоемоційних розладів у пацієнта перешкоджає ефективному лікуванню.
Поширеність розладів тривожно-депресивного спектра викликає серйозне занепокоєння та є актуальною проблемою для лікарів загальної практики, адже наявність психоемоційних розладів у пацієнта перешкоджає ефективному лікуванню.
За останніми даними, зростання розповсюдженості депресії та тривоги відбувається в першу чергу за рахунок так званих соматизованих варіантів цих захворювань. У повсякденній діяльності лікаря загальної практики саме такі варіанти депресії та тривоги спостерігаються в переважній більшості клінічних випадків. Приблизно кожен четвертий пацієнт на первинній ланці може мати певні емоційні проблеми, які необхідно враховувати під час лікування. Безумовно, походження емоційних порушень пов’язане зі способом життя пацієнта, а саме зі стресовими чи постстресовими розладами.
Лікарю загальної практики слід пам’ятати, що здоров’я людини базується на біопсихосоціальній моделі, тобто залежить не лише від біологічного, а й від психологічного стану індивіда, а також від його взаємодії із суспільством. Саме тому пацієнта з психоемоційними порушеннями не рекомендовано ізолювати від суспільства. Розглядаючи хворого лише як біологічний об’єкт, лікар значно обмежує свої можливості в розумінні етіології та патогенезу захворювань, а отже, суттєво знижується вірогідність ефективної терапії. Лікар завжди повинен брати до уваги те, в який спосіб емоційний стан пацієнта впливає на його здоров’я та якою мірою різноманітні стресові ситуації можуть позначитися на біологічному стані хворого, індукувати розвиток тих чи інших соматичних проявів.
На які ж симптоми слід звернути увагу лікарю загальної практики, якщо виникла підозра щодо розвитку стрес-індукованого порушення? Відомо, що за наявності хронічної хвороби людина здатна адаптуватися до життя в суспільстві. Є навіть таке поняття, як патологічний гомеостаз. Наприклад, у пацієнта може бути певне хронічне соматичне захворювання (патологія нирок, серцево-судинної системи та ін.), до якого він адаптувався. Якщо ж у хворого виникають симптоми, не пов’язані з основним захворюванням, з’являється підозра на розвиток стрес-індукованих порушень. Зазвичай йдеться про такі симптоми, як порушення сну та надмірна тривожність.
Характерною ознакою емоційних порушень може бути також хронічний біль, прив’язаний до циркадного ритму пацієнта (приміром, посилюється лише вранці, а в другій половині дня завжди має місце полегшення). Іншою частою ознакою стрес-індукованого болю є неефективність лікування згідно з рекомендаціями нормативних документів, тобто коли пацієнт не відповідає на доцільну терапію або залишається на стадії лікування занадто довго. На початковому етапі терапії такий пацієнт може навіть відчувати певне полегшення, однак згодом симптоматика поновлюється, з’являються нові симптоми, хворий не може повернутися до нормальної взаємодії із суспільством, відчуває значне погіршення якості життя, незважаючи на призначену терапію.
Встановлено, що соматизована депресія доволі часто проявляється не у вигляді характерного емоційного стану хворого, а через хронічний біль, нездужання, поступові іпохондричні зміни характеру і порушення функцій організму. Таким чином, слід пам’ятати, що в одного пацієнта психоемоційні розлади можуть проявлятися яскраво, натомість в іншого маскуються соматичними проявами.
Діагностика стрес-індукованих синдромів
Щоб виявити депресивний/тривожний синдром, лікарю загальної практики достатньо поставити декілька простих запитань. Ці запитання є в стандартизованому опитувальнику PHQ‑9 і стосуються якості життя та психоемоційного стану пацієнта. Варто зазначити, що лікар непсихіатричного профілю має право встановити діагноз певного психоемоційного синдрому, проте діагноз психічного розладу може бути встановлений лише психіатром.
Гіпертензія білого халата
Як вже зазначалося, розвиток будь-якої хвороби залежить не лише від біологічних, а й від психологічних факторів. У дослідженнях було показано, що психічні розлади більшою мірою провокують розвиток соматичних порушень, ніж навпаки (Scott, 2009). Відомо також, що тривога, страх або депресія можуть бути причиною розвитку цереброваскулярних захворювань та ішемічної хвороби серця (Jonas, 2000; Goldston, 2008).
Гіпертензія білого халата (ГБХ) є психоемоційною реакцією на стрес під час відвідування закладу охорони здоров’я, що викликає підвищення офісного артеріального тиску (АТ), при цьому в повсякденному житті тиск залишається нормальним. Однак треба розуміти: якщо в пацієнта спостерігається підвищення тиску в медичній установі, аналогічна психоемоційна реакція може з’являтися практично в будь-якій стресовій ситуації, якими переобтяжений сучасний ритм життя. Отже, епізоди стрес-індукованої артеріальної гіпертензії (АГ) в такого пацієнта можуть виникати дуже часто, підвищуючи ризик розвитку серцево-судинних захворювань.
Принципи лікування
 Лікування стрес-індукованих порушень слід починати з поведінкової корекції, тобто потрібно пояснити пацієнту важливість зміни способу життя. Усунення таких несприятливих факторів, як неповноцінне харчування, ненормоване навантаження на роботі, шкідливі звички, незбалансований режим відпочинку та активності, недостатня фізична активність, може мати виражений позитивний вплив на психоемоційний стан пацієнта. Останній фактор особливо важливий у сучасних умовах, оскільки різноманітні гаджети можуть практично цілодобово перебувати в зоні уваги людини, порушуючи тим самим її циркадний ритм.
Лікування стрес-індукованих порушень слід починати з поведінкової корекції, тобто потрібно пояснити пацієнту важливість зміни способу життя. Усунення таких несприятливих факторів, як неповноцінне харчування, ненормоване навантаження на роботі, шкідливі звички, незбалансований режим відпочинку та активності, недостатня фізична активність, може мати виражений позитивний вплив на психоемоційний стан пацієнта. Останній фактор особливо важливий у сучасних умовах, оскільки різноманітні гаджети можуть практично цілодобово перебувати в зоні уваги людини, порушуючи тим самим її циркадний ритм.
Якщо з тих чи інших причин поведінкова корекція не дозволяє ефективно подолати стрес-індуковані порушення, слід перейти до застосування медикаментозної терапії за принципом від менш вираженої до більш вираженої дії. Вибір оптимального препарату групи транквілізаторів чи антидепресантів є актуальною проблемою для лікарів загальної практики, адже ці засоби характеризуються низкою несприятливих ефектів, особливо в пацієнтів із хронічною соматичною патологією. Так, препарати групи транквілізаторів можуть підвищувати кардіотоксичність серцевих глікозидів, прискорюють метаболізм і зменшують клінічні ефекти непрямих антикоагулянтів, призводять до розвитку гіперседації та міорелаксації, спричиняють поведінкову токсичність і парадоксальні реакції, психічну та фізичну залежність. Група антидепресантів може спричиняти порушення серцевої провідності, ортостатичну гіпотензію, рефлекторну тахікардію, посилення кардіотоксичної дії антиаритмічних препаратів і серцевих глікозидів, посилення впливу непрямих антикоагулянтів, послаблення антигіпертензивної дії, потенціювання гіпотензивного ефекту діуретиків, посилення симптомів тривоги на початку терапії, нудоту, сухість у роті, пітливість, порушення сну та статевої функції.
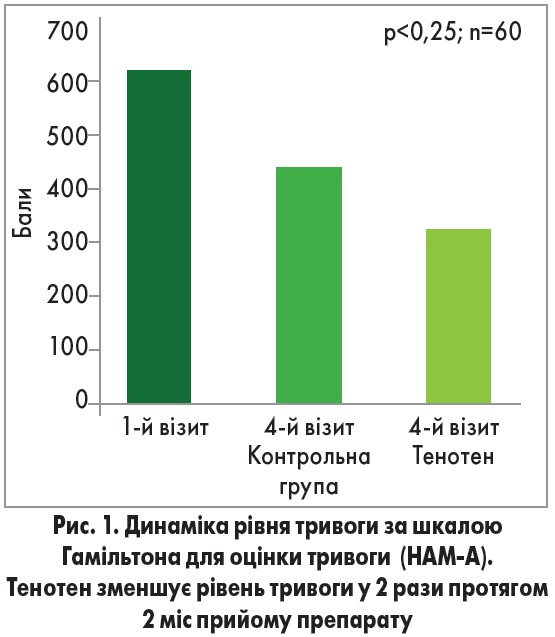
На щастя, в арсеналі українських клініцистів є ефективний анксіолітичний та адаптогенний препарат Тенотен, який має більш м’яку дію порівняно з транквілізаторами і характеризується високим профілем безпеки. Тенотен може застосовуватися для лікування тривожних розладів у пацієнтів із соматичними захворюваннями та вегетативною дисрегуляцією. Тенотен скорочує рівень тривоги у 2 рази (Матюшин Г. В., 2009; рис. 1).
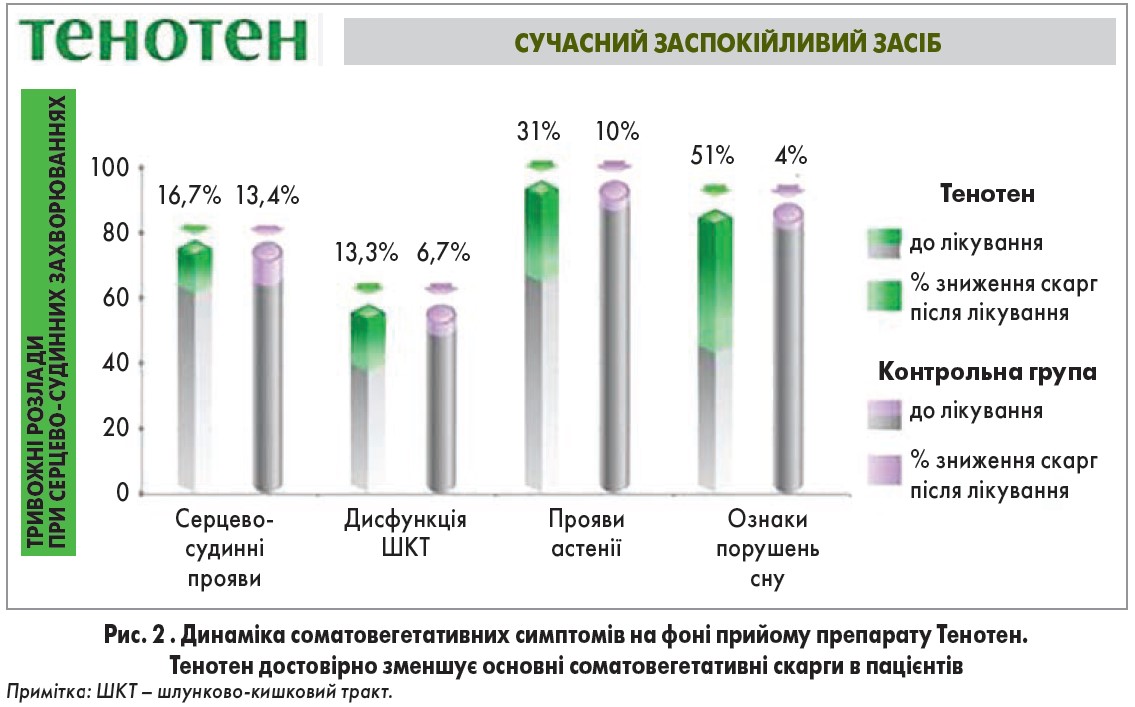
М’яка дія Тенотену може стати в нагоді саме для лікаря загальної практики при веденні пацієнтів з хронічною кардіоваскулярною патологією. Препарат не чинить кардіотоксичного впливу, тому може призначатися таким пацієнтам. Механізм дії Тенотену базується на модифікації функціональної активності мозкоспецифічного білка S100. Тенотен впливає на активацію іонних каналів, покращує синаптичну передачу (Береговой Н. А., 1999; Хейфец И. А., 2008; Ертузун Т. А., 2012). Додавання Тенотену до стандартної терапії основного захворювання в пацієнтів із соматичною патологією та супутніми тривожними розладами сприяє зменшенню проявів соматовегетативних порушень (Шостак Н. А., 2013; рис. 2).
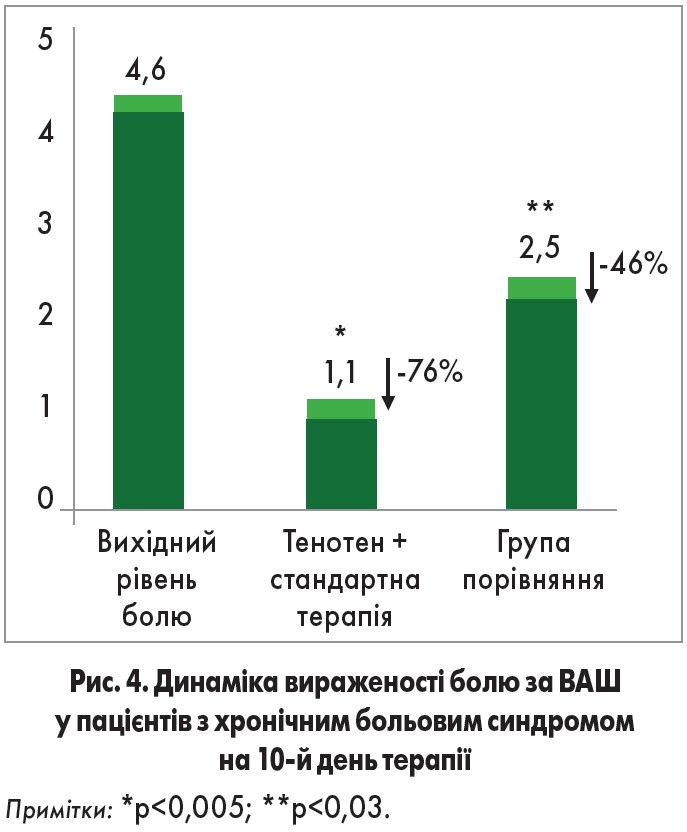
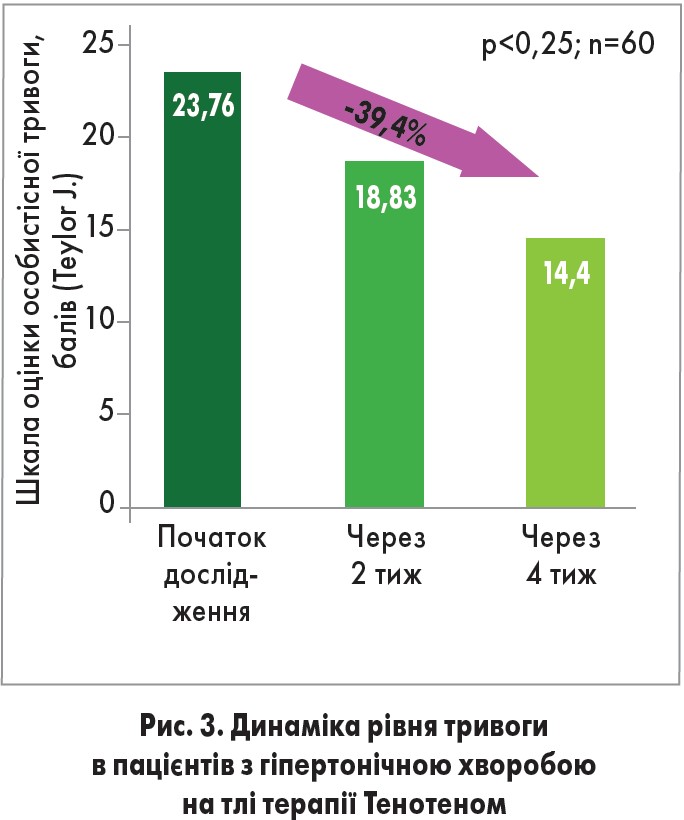 У практиці лікаря первинної ланки Тенотен може призначатися при АГ та ішемічній хворобі серця, що супроводжуються психоемоційними порушеннями; хронічному больовому синдромі з проявами тривоги, синдромі вегетативної дистонії, АГ на фоні клімактеричного періоду. Так, у клінічному дослідженні І. Н. Нікольської (2009) було показано, що в групі пацієнтів з гіпертонічною хворобою, які додатково отримували Тенотен, систолічний АТ знизився на 24%, практично до показників вікової норми. У цьому ж дослідженні через 4 тижні терапії Тенотеном було продемонстровано зниження рівня тривоги на 39% (рис. 3). У дослідженні М. Н. Шарова (2013) було продемонстровано, що в комплексній терапії больового синдрому Тенотен забезпечує більш виражене зниження показника за візуальною аналоговою шкалою (ВАШ) порівняно зі стандартним лікуванням (рис. 4).
У практиці лікаря первинної ланки Тенотен може призначатися при АГ та ішемічній хворобі серця, що супроводжуються психоемоційними порушеннями; хронічному больовому синдромі з проявами тривоги, синдромі вегетативної дистонії, АГ на фоні клімактеричного періоду. Так, у клінічному дослідженні І. Н. Нікольської (2009) було показано, що в групі пацієнтів з гіпертонічною хворобою, які додатково отримували Тенотен, систолічний АТ знизився на 24%, практично до показників вікової норми. У цьому ж дослідженні через 4 тижні терапії Тенотеном було продемонстровано зниження рівня тривоги на 39% (рис. 3). У дослідженні М. Н. Шарова (2013) було продемонстровано, що в комплексній терапії больового синдрому Тенотен забезпечує більш виражене зниження показника за візуальною аналоговою шкалою (ВАШ) порівняно зі стандартним лікуванням (рис. 4).
Наявність у пацієнта ГБХ перш за все свідчить про його емоційну лабільність і схильність до розвитку порушень адаптації, що є очевидним індикатором ризику розвитку серцево-судинних захворювань. Враховуючи високий профіль безпеки та виражені адаптогенні властивості, Тенотен може з успіхом застосовуватися в комплексному лікуванні пацієнтів з таким стрес-індукованим порушенням, як ГБХ.
 Необхідно наголосити на тому, що Тенотен, як і будь-який інший препарат, треба застосовувати згідно з інструкцією, адже вона базується на доказах, отриманих у рандомізованих плацебо-контрольованих дослідженнях. У своїй клінічній практиці я рекомендую Тенотен у тих випадках, коли найважливішими умовами лікування є безпека та необхідність м’якої корекції легких психоемоційних розладів. Важливо також зазначити, що Тенотен є препаратом тривалого застосування: курс лікування може досягати 6 міс.
Необхідно наголосити на тому, що Тенотен, як і будь-який інший препарат, треба застосовувати згідно з інструкцією, адже вона базується на доказах, отриманих у рандомізованих плацебо-контрольованих дослідженнях. У своїй клінічній практиці я рекомендую Тенотен у тих випадках, коли найважливішими умовами лікування є безпека та необхідність м’якої корекції легких психоемоційних розладів. Важливо також зазначити, що Тенотен є препаратом тривалого застосування: курс лікування може досягати 6 міс.
Критерії ефективності
Для лікаря завжди важливо знайти достовірні показники ефективності терапії. Такими показниками може бути, наприклад, покращення антигіпертензивної дії призначених препаратів або зменшення больового синдрому за ВАШ. Однак слід розуміти, що показники біологічних функцій – це лише прояв проблеми, а не її причина. Покращення об’єктивних показників не завжди свідчить про стійке подолання пацієнтом психоемоційних проблем. Зважаючи на це, найважливішими критеріями ефективності лікування стрес-індукованих порушень, як і головною його метою, є те, що пацієнт отримує повноцінне задоволення від життя та відчуває себе щасливою людиною.
Медична газета «Здоров’я України 21 сторіччя» № 18 (439), вересень 2018 р.