31 грудня, 2018
Сучасний вибір місцевого антисептика для лікування хронічного тонзиліту у дітей із цукровим діабетом 1 типу
 Хронічний тонзиліт (ХТ) – актуальна проблема не тільки оториноларингології, а й педіатрії та інших суміжних спеціальностей, оскільки в умовах сьогодення вона має міждисциплінарний характер. Важливість пошуку шляхів її вирішення зумовлена значною поширеністю цього захворювання як серед дорослого населення, так і серед дітей, низькою ефективністю антибіотикотерапії та інших методів лікування у випадках загострення ХТ і, як наслідок, ризиком розвитку серйозних ускладнень та хронічних захворювань з боку інших органів і систем організму. Сьогодні поширеність цього захворювання в Україні становить у середньому 11-12%, у тому числі 6-7% – у дітей дошкільного віку та 8-9% – у школярів.
Хронічний тонзиліт (ХТ) – актуальна проблема не тільки оториноларингології, а й педіатрії та інших суміжних спеціальностей, оскільки в умовах сьогодення вона має міждисциплінарний характер. Важливість пошуку шляхів її вирішення зумовлена значною поширеністю цього захворювання як серед дорослого населення, так і серед дітей, низькою ефективністю антибіотикотерапії та інших методів лікування у випадках загострення ХТ і, як наслідок, ризиком розвитку серйозних ускладнень та хронічних захворювань з боку інших органів і систем організму. Сьогодні поширеність цього захворювання в Україні становить у середньому 11-12%, у тому числі 6-7% – у дітей дошкільного віку та 8-9% – у школярів.
Вогнищева інфекція у лімфаденоїдному апараті глотки може призвести до низки ендокринних порушень. За даними наших досліджень, ХТ спричиняє зниження функції острівцевого апарату підшлункової залози та виділення протеолітичного ферменту, що руйнує ендогенний та екзогенний інсулін. Як наслідок, ХТ може сприяти декомпенсації наявних порушень вуглеводного обміну, посиленню гіперглікемії та глюкозурії. У свою чергу, метаболічні порушення при цукровому діабеті 1 типу (ЦД‑1) формують сприятливе тло для загострення ХТ.
Піднебінні мигдалики (ПМ) є периферичними органами імунної системи. Їх лімфоїдна тканина представлена В-залежною та парафолікулярною Т-залежною зонами. Особливістю ПМ є тісний зв’язок лімфоїдної тканини з покривним епітелієм, що відображає міжклітинну взаємодію лімфоцитів та епітеліоцитів, які беруть участь в імунній відповіді.
У нормальних умовах мікроорганізми, що живуть на слизовій оболонці ПМ, не можуть проникати в їх глибокі шари та спричиняти розвиток інфекційно-запального процесу. Основним бар’єром, який перешкоджає проникненню хімічних, алергічних і біологічних патогенів до організму людини, є епітеліальна оболонка ПМ. Порушення цілісності епітелію слизової оболонки і крипт ПМ, зниження продукції епітеліоцитами антибактеріальних і антивірусних захисних катіонних пептидів і секреторного імуноглобуліну А призводить до підвищення рівня обсіменіння ПМ патогенною мікрофлорою.
Хронічна патологія лімфоепітеліальних структур глотки набуває виняткового значення при коморбідному її перебігу з тяжкими аутоімунними захворюваннями, зокрема, з ЦД‑1. Ці патологічні стани привертають особливу увагу науковців, а також є серйозною проблемою охорони здоров’я, оскільки лікуванням таких хворих тривалий час займаються вузькі спеціалісти. Це потребує сучасних підходів до діагностики цього захворювання та розроблення ефективних консервативних методів лікування пацієнтів із коморбідною патологією.
Мета дослідження – обґрунтування вибору місцевого антисептика та оцінка його ефективності у лікуванні ХТ у дітей, хворих на ЦД 1 типу.
Матеріали та методи
Клініко-лабораторні дослідження проводили на базі кафедри дитячої оториноларингології, аудіології та фоніатрії Національної медичної академії післядипломної освіти імені П.Л. Шупика та ендокринологічного відділення Національної дитячої спеціалізованої лікарні «ОХМАТДИТ». Протягом 2015-2016 рр. обстежено 35 дітей, хворих на ЦД‑1, із ХТ віком 9-15 років. Усіх пацієнтів розділили на 2 групи. Основну групу склали 18 пацієнтів, середній вік яких становив 12,5±2,3 року, їм проводили санацію лакун ПМ препаратом Бетадин® у дозі 20 крапель на 100 мл фізіологічного розчину 1 р/добу, через день, протягом 10 днів. Групу порівняння склали 17 пацієнтів, середній вік – 11,8±2,7 року, їм проводили промивання лакун ПМ розчином Фурацилін у розведенні 1:5000. Достовірних відмінностей за віком між пацієнтами обох груп не було (р>0,05).
У всіх дітей, хворих на ЦД‑1, перед початком і після закінчення курсу лікування проводили оцінку клінічної картини ХТ та визначення складу мікрофлори вмісту лакун ПМ і чутливості до антибіотиків.
Для статистичної обробки даних використовували пакет прикладних програм Statistica 6.0 for Windows (2000). Дані вважали достовірними, якщо коефіцієнт достовірності був меншим або дорівнював 0,05.
Результати та обговорення
За результатами клінічного спостереження встановлено, що у всіх пацієнтів обох груп після курсу лікування зникли симптоми подразнення у горлі, неприємний запах з рота, відчуття стороннього тіла у глотці. При орофарингоскопії відзначалось відсутність патологічного вмісту в лакунах ПМ, зменшення набряклості передніх піднебінних дужок мигдаликів.
Дані бактеріологічного дослідження вмісту крипт ПМ у дітей основної групи до лікування були такі: Staphylococcus aureus виявлено у 9 пацієнтів (49,5%), Streptococcus viridans – у 4 (22%), Klebsiella pneumoniae – у 3 (16,5%), змішана флора Candida + Klebsiella pneumonie – у 1 (5,5%), Staphylococcus aureus + Candida – в однієї дитини (5,5%).
У дітей контрольної групи за даними первинного бактеріологічного дослідження вмісту лакун ПМ виявлено: у 6 (35,3%) – S. aureus, у 2 (11,7%) – Str. viridans, у 2 (11,7%) – Enterobacter, у 3 (17,6%) – Neiseria spp., у 2 (11,7%) – K. pneumoniae, у 1 (5,8%) – Candida, в одного (5,8%) пацієнта мікрофлора була змішаною Neiseria spp. + Candida.
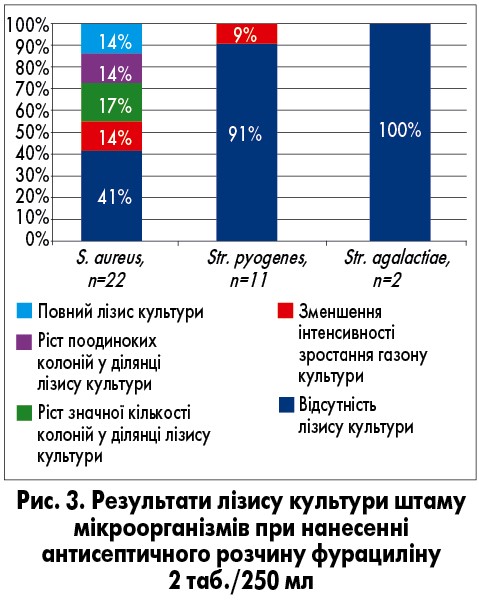
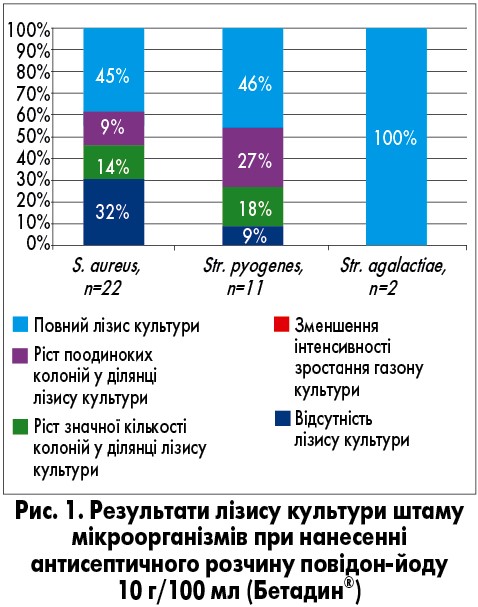 З метою обґрунтування переваг розчину Бетадин® перед іншими розчинами у референс-центрі з клінічної лабораторної діагностики та метрології НДСЛ «ОХМАТДИТ» ми провели порівняльне лабораторне дослідження, в якому визначали та порівнювали активність антисептичних засобів (повідон-йоду, фурациліну, хлорофіліпту) відносно штамів бактерій (S. aureus, Streptococcus рyogenes і Streptococcus agalactiae), які найчастіше висівають у дітей з коморбідною патологією ХТ і ЦД‑1.
З метою обґрунтування переваг розчину Бетадин® перед іншими розчинами у референс-центрі з клінічної лабораторної діагностики та метрології НДСЛ «ОХМАТДИТ» ми провели порівняльне лабораторне дослідження, в якому визначали та порівнювали активність антисептичних засобів (повідон-йоду, фурациліну, хлорофіліпту) відносно штамів бактерій (S. aureus, Streptococcus рyogenes і Streptococcus agalactiae), які найчастіше висівають у дітей з коморбідною патологією ХТ і ЦД‑1.
Враховуючи місцеве застосування препаратів, як метод визначення активності антисептичних засобів використовували методику прямого нанесення препарату на культуру штаму мікроорганізмів. Добові культури штамів S. aureus і Str. pyogenes у концентрації, яка відповідає стандарту MacFarlanda 0,5 Од, засівали на агарові поживні середовища (агар Мюллера – Хінтона для S. aureus та агар Мюллера – Хінтона з 5% крові для S. pyogenes). На газон засіяної культури піпеткою наносили антисептичні засоби у різних концентраціях плямою діаметром 1 см (25 мкл). Чашки Петрі поміщали у термостат при температурі 37 °C протягом 24 год.
Аналіз результатів дослідження проводили візуально. Повна затримка росту тестового штаму у вигляді відсутності зони росту навколо антисептичного засобу, нанесеного на агар, свідчить про те, що досліджуваний мікроорганізм чутливий до цього засобу. Відсутність зони затримки росту досліджуваного штаму мікроорганізмів вказує на його резистентність до цього засобу. Найбільш ефективний засіб підбирають за максимальною зоною затримки росту мікроорганізмів.
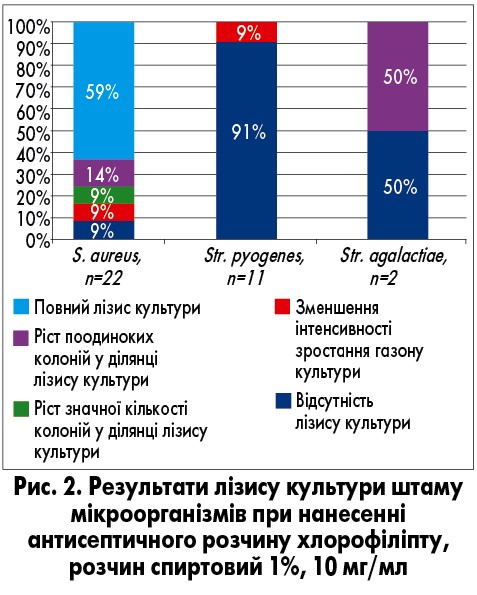 Для оцінки ступеня затримки росту тестового штаму мікроорганізмів використовували 4-плюсову систему обліку: ++++ – повна затримка росту; +++ – наявність у зоні затримки росту одиничних колоній; ++ – наявність у зоні затримки росту значної кількості колоній; + – зменшення густоти зростання газону культури у зоні нанесення антисептичного засобу; (0) – відсутність зони затримки росту.
Для оцінки ступеня затримки росту тестового штаму мікроорганізмів використовували 4-плюсову систему обліку: ++++ – повна затримка росту; +++ – наявність у зоні затримки росту одиничних колоній; ++ – наявність у зоні затримки росту значної кількості колоній; + – зменшення густоти зростання газону культури у зоні нанесення антисептичного засобу; (0) – відсутність зони затримки росту.
Чим більший ступінь затримки росту штаму мікроорганізмів, тим вища ефективність антисептичного засобу до нього. Антисептичні засоби, активність яких оцінюють як 3 або 4 плюси, можна рекомендувати для використання. Результати визначення чутливості штамів мікроорганізмів, виділених у дітей із ХТ, хворих на ЦД‑1, до розчинів антисептиків представлено на рисунках 1-3.
Згідно з даними проведеного лабораторного дослідження, найвищу активність відносно виділених штамів патогенних мікроорганізмів у дітей із ХТ і ЦД‑1 має повідон-йод. Він має досить високу активність відносно S. aureus (54%) і дуже високу активність відносно стрептококів (73-100%). Хлорофіліпт має високу активність відносно S. aureus (73%) і дуже низьку активність відносно стрептококів. Фурацилін має низьку активність відносно як S. aureus, так і стрептококів.
Саме тому для місцевого лікування ХТ у дітей із ЦД‑1 з метою ефективної санації лакунарного апарату ПМ обрано антисептичний розчин повідон-йоду (Бетадин®).
 За результатами аналізу даних повторного дослідження вмісту крипт ПМ після курсу місцевого лікування із застосуванням розчину Бетадин® у дітей основної групи спостереження виявлено: S. aureus – у 2 (11%), Str. viridans – у 1 (5,5%), K. pneumoniae – у 1 (5,5%), у 15 (78%) патогенну та умовно-патогенну мікрофлору не виявлено.
За результатами аналізу даних повторного дослідження вмісту крипт ПМ після курсу місцевого лікування із застосуванням розчину Бетадин® у дітей основної групи спостереження виявлено: S. aureus – у 2 (11%), Str. viridans – у 1 (5,5%), K. pneumoniae – у 1 (5,5%), у 15 (78%) патогенну та умовно-патогенну мікрофлору не виявлено.
У дітей групи контролю після санації лакун ПМ розчином Фурацилін S. aureus виявлено у 5 (29,4%), Str. viridans – у 2 (11,7%), K. pneumoniae – у 2 (11,7%), патогенну мікрофлору не виявлено у 8 (48,2%).
На підставі результатів порівняльного аналізу даних бактеріологічного дослідження встановлено, що кількість пацієнтів, у яких не виявлено патогенну мікрофлору в лакунах ПМ, більша у разі місцевого застосування розчину Бетадин® (78%) порівняно з препаратом Фурацилін (48,2%).
Висновки
Застосування препарату Бетадин® для місцевого лікування ХТ у дітей із ЦД‑1 забезпечує більш швидке усунення симптомів і зменшення вираженості запального процесу в ПМ.
На підставі результатів аналізу даних бактеріологічного дослідження вмісту лакун ПМ у дітей основної групи встановлено відсутність патогенної мікрофлори у разі використання препарату повідон-йоду (Бетадин®) у 78% пацієнтів, а у контрольній групі, в якій застосовували Фурацилін, – у 48,2%.
Місцеве застосування антисептичних засобів у дітей може ефективно доповнювати системну антибактеріальну терапію при загостренні ХТ, а в деяких випадках – при легкому перебігу захворювання, непереносимості антибіотиків або алергії на системні антибіотики – бути її альтернативою.
Використання місцевих антисептиків, серед яких найбільш ефективним і безпечним є повідон-йод (Бетадин®), дає можливість запобігти підвищенню резистентності мікроорганізмів і зберегти чутливість патогенних мікроорганізмів до антибактеріальних препаратів.
Список літератури знаходиться в редакціі.
Тематичний номер «Педіатрія» № 4 (47) грудень 2018 р.


