3 січня, 2019
Професор Мартін Рек: «Результати дослідження IMpower150 з атезолізумабом, безсумнівно, змінюють парадигму лікування недрібноклітинного раку легені»
IMpower150 – рандомізоване клінічне дослідження III фази, метою якого було вивчити ефективність комбінації імунотерапії (атезолізумаб), антиангіогенної терапії (бевацизумаб) та хіміотерапії (ХТ; карбоплатин + паклітаксел) у 1-й лінії лікування пацієнтів з недрібноклітинним раком легені (НДРЛ).
Критеріями включення були неплоскоклітинний НДРЛ IV стадії або метастатичний рецидивний НДРЛ, відсутність ХТ в анамнезі (пацієнти з активуючими мутаціями EGFR або транслокацією ALK повинні були мати прогресування захворювання на тлі застосування схвалених таргетних препаратів або непереносимість одного чи більше таких препаратів) і наявність пухлинної тканини для тестування біомаркерів. Імуногістохімічний статус за лігандом програмованої смерті клітин 1 (PD-L1) міг бути будь-яким. Пацієнтів стратифікували на підгрупи залежно від статі, експресії PD‑L1 та наявності або відсутності метастазів у печінці.
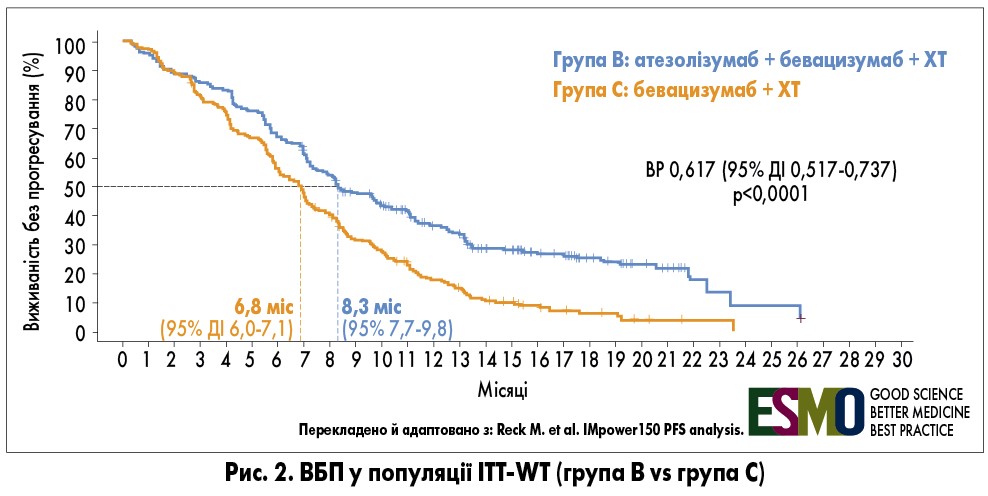
Пацієнтів (n=1202) рандомізували у співвідношенні 1:1:1 на три групи (рис. 1). Більшість учасників (87%) належали до популяції ITT-WT (intention to treat – пацієнти, які отримали принаймні 1 дозу досліджуваного препарату, та wild type – дикий тип, тобто без мутації EGFR та транслокації ALK).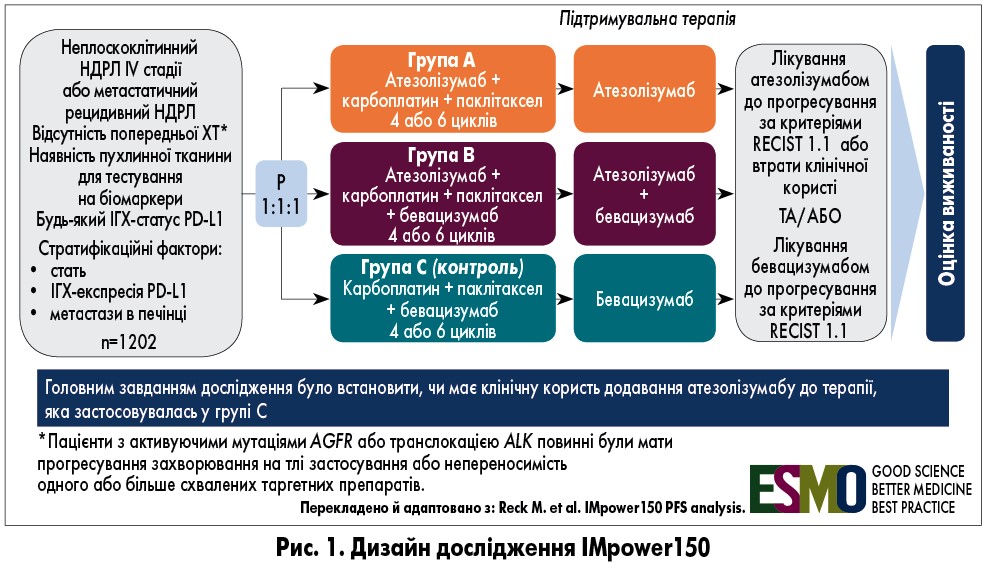 У популяції ITT-WT медіана виживаності без прогресування (ВБП) була значно кращою в групі В (атезолізумаб + бевацизумаб + ХТ) порівняно з такою у групі С (бевацизумаб + ХТ) – 8,3 проти 6,8 міс відповідно (відносний ризик – ВР – 0,617; р <0,0001; рис. 2). Після 6 міс спостереження захворювання не прогресувало в 67% пацієнтів групи В та 56% хворих групи С, після 12 міс – у 37 проти 18% відповідно.
У популяції ITT-WT медіана виживаності без прогресування (ВБП) була значно кращою в групі В (атезолізумаб + бевацизумаб + ХТ) порівняно з такою у групі С (бевацизумаб + ХТ) – 8,3 проти 6,8 міс відповідно (відносний ризик – ВР – 0,617; р <0,0001; рис. 2). Після 6 міс спостереження захворювання не прогресувало в 67% пацієнтів групи В та 56% хворих групи С, після 12 міс – у 37 проти 18% відповідно.
 Оцінювання загальної виживаності (ЗВ) у популяції ITT-WT дало змогу виявити збільшення медіани ЗВ до 19,2 міс (проти 14,7 міс у групі С), що відповідає значному зниженню ризику прогресування або смерті на 22% (ВР 0,78; 95% довірчий інтервал – ДІ – 0,64-0,96; рис. 3).
Оцінювання загальної виживаності (ЗВ) у популяції ITT-WT дало змогу виявити збільшення медіани ЗВ до 19,2 міс (проти 14,7 міс у групі С), що відповідає значному зниженню ризику прогресування або смерті на 22% (ВР 0,78; 95% довірчий інтервал – ДІ – 0,64-0,96; рис. 3).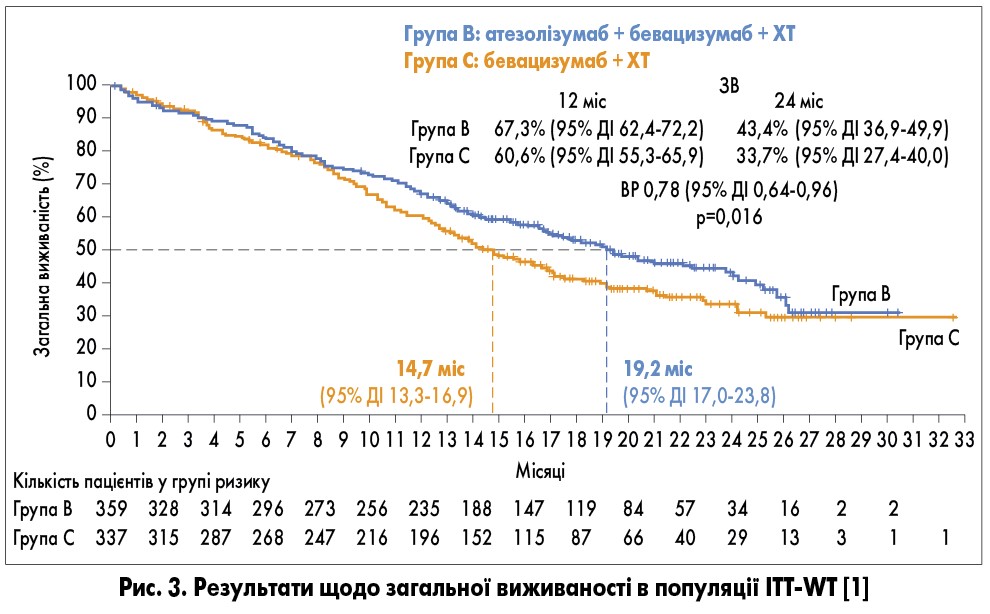 Профіль безпеки в групах С і В був подібним. Небажані реакції, пов’язані з лікуванням, спостерігались у 25 і 19% пацієнтів відповідно.
Профіль безпеки в групах С і В був подібним. Небажані реакції, пов’язані з лікуванням, спостерігались у 25 і 19% пацієнтів відповідно.
6 грудня 2018 р. Управління з контролю якості харчових продуктів і лікарських препаратів (FDA) США, ґрунтуючись на фінальних результатах дослідження IMpower150, схвалило атезолізумаб (Тецентрик®) у комбінації з бевацизумабом (Авастин®), паклітакселом і карбоплатином для застосування в 1-й лінії терапії пацієнтів з метастатичним неплоскоклітинним НДРЛ без геномних аберацій EGFR та ALK у пухлині [2]. Тецентрик® також схвалений FDA для лікування пацієнтів з метастатичним НДРЛ, у яких захворювання прогресувало на фоні або після платиновмісної ХТ, або в разі прогресування на тлі відповідної таргетної терапії (за наявності генетичних змін EGFR або ALK) [3].
Література
- Socinski M. et al. Atezolizumab for First-Line Treatment of Metastatic non-squamous NSCLC. N Engl J Med. 2018; 378: 2288-2301.
- https://www.fda.gov/Drugs/InformationOnDrugs/ApprovedDrugs/ucm627874.htm.
- https://www.roche.com/media/releases/med-cor‑2018-12-07.htm.
Підготував Андрон Буряк
 Результати дослідження IMpower150 прокоментував головний дослідник, професор Мартін Рек (відділення торакальної онкології пульмонологічної клініки комуни Гросхансдорф, Німеччина).
Результати дослідження IMpower150 прокоментував головний дослідник, професор Мартін Рек (відділення торакальної онкології пульмонологічної клініки комуни Гросхансдорф, Німеччина).
– У дослідженні IMpower150 ми очікували передусім подовження ЗВ і не обов’язково – ВБП. Проте в популяції ITT-WT було відзначено значне збільшення ВБП у групі В (атезолізумаб + бевацизумаб + ХТ) – відносний ризик прогресування або смерті знизився на 38,3%.
На мою думку, найбільш важливим є досягнення тривалого ефекту щодо виживаності. Якщо подивитися на криві Каплана – Мейера, можна спостерігати їх раннє розходження з подальшим збільшенням переваги щодо ВБП при застосуванні схеми лікування з включенням атезолізумабу. Через 1 рік ВБП становила 37% у групі В та 18% у групі С.
Медіана ВБП може бути не найкращим маркером ефективності імунотерапії або комплексних схем із включенням імунопрепаратів. Відносний ризик є відображенням всього масиву даних. Проте реальний вплив імунотерапії на динаміку захворювання краще оцінювати хоча б через рік або навіть два роки від початку лікування.
Метастатичний НМРЛ є невиліковним захворюванням. Ми не можемо забезпечити одужання пацієнта, метою лікування є якомога триваліший контроль хвороби, і в цьому випадку ВБП є маркером контролю пухлини та відповіді на терапію. Тому подовження ВБП означає стабілізацію пухлинного процесу, що є важливим для пацієнта.
Аналіз ВБП через 6 та 12 міс лікування свідчить, що застосування комбінації атезолізумабу та бевацизумабу є дуже важливим для стабілізації захворювання. Саме тому імунні препарати необхідно застосовувати як підтримувальну терапію впродовж тривалого часу.
У контрольній групі (група С) частота відповіді становила 48%, завдяки додатковому введенню атезолізумабу (група В) вона підвищилися до 64%. Загальна виживаність також була значно вищою при лікуванні атезолізумабом + бевацизумабом + ХТ: 19,2 міс проти 14,7 міс при застосуванні лише бевацизумабу + ХТ (у популяції ITT-WT; зниження відносного ризику смерті на 12%; р=0,016).
Пацієнти з мутацією EGFR або транслокацією ALK мали змогу взяти участь у дослідженні IMpower150, якщо вони раніше отримали відповідну таргетну терапію. Несподіваним результатом стало те, що активність досліджуваної схеми з атезолізумабом в цій підгрупі хворих була такою ж високою, як і в загальній популяції (покращення ВБП на 41%).
Досліджувану схему з 4 препаратів (атезолізумаб, бевацизумаб, карбоплатин, паклітаксел) не обов’язково слід призначати всім пацієнтам з високою експресією PD-L1. У таких хворих можна використати, наприклад, монотерапію пембролізумабом, зокрема через нижчий ризик розвитку побічних ефектів. Проте якщо пацієнт має низьку експресією PD-L1 (або ж вона відсутня взагалі), високе пухлинне навантаження, потребує досягнення швидкого лікувального ефекту та може отримувати бевацизумаб, то він є беззапаречним кандидатом для призначення чотирикомпонентної схеми.
Частота імунноопосередкованих небажаних подій дещо підвищувалась в обох групах імунотерапії (А та В), хоча такі події були й у контрольній групі (С). Варто наголосити, що більшість таких подій мали легкий або помірний ступінь тяжкості. Частота імунноопосередкованих небажаних подій 3-4 ступеня, тобто таких, що мають клінічне значення, становила лише 9-11%.
Додаючи імунотерапію до ХТ, слід враховувати імовірність певних імунноопосередкованих небажаних подій – гастроінтестинальних, шкірних, з боку щитоподібної залози, інфузійних реакцій, а також у деяких пацієнтів – легеневої токсичності. Пацієнтів під час лікування необхідно пильно спостерігати, оскільки ці небажані події можна легко коригувати за допомогою імуномодулювальних препаратів, наприклад кортикостероїдів. Важливо зазначити, що при додаванні атезолізумабу до бевацизумабу та ХТ частота імунноопосередкованих небажаних подій була не вищою, ніж при застосуванні атезолізумабу як монотерапії.
Таким чином, IMpower150 – це перше дослідження III фази, в якому комбінація на основі імунопрепарату продемонструвала позитивні результати в 1-й лінії терапії НДРЛ. Ці результати, безсумнівно, змінять парадигму лікування раку легені.
Тематичний номер «Онкологія. Гематологія. Хіміотерапія» № 5 (56), грудень 2018 р


