6 січня, 2019
Место пробиотиков (на примере штамма ВВ-12) в формировании иммунного ответа и лечении заболеваний желудочно-кишечного тракта
Обзор литературных данных
В современной литературе за последние годы напечатано огромное количество статей о микробиоценозе человека, в то же время каждая из них отражает одинаковые положения иногда с совершенно противоположных точек зрения. И это правильно, ибо микробиом состоит из миллионов микроорганизмов и выполняет определенные функции в организме человека. По сути, он является органом в этом организме, а стопроцентно одинаковых суждений и заключений по функционированию органа и развитию в нем проблем просто быть не может. Еще недавно мы оперировали термином «микробиоценоз», а уже сегодня понимаем, что наиболее подходящим является термин «микробиом», подразумевающий сложную генетическую и функциональную регуляцию и уникальность: так же, как и отпечатки пальцев, микробиом уникален для каждого человека.
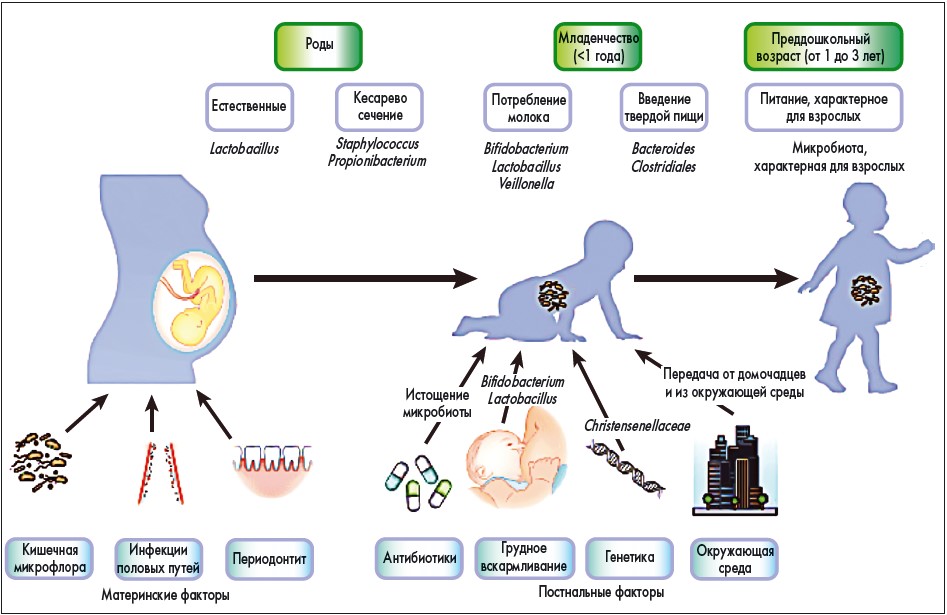
Различия в микробном составе каждого человеческого организма зависят от рецепторного аппарата кишечника ребенка, сформированного внутриутробно под воздействием как генетики, так и материнских факторов (питание, стрессы, образ жизни, местность, микробное разнообразие), а также от среды, в которой потом живет и развивается ребенок: до момента его становления проходит множество этапов, на которые влияет огромное количество внешних и внутренних факторов (рис.).
Рис. Факторы, влияющие на формирование микробиома ребенка [1]
Почему заселение слизистых ребенка микроорганизмами так важно? Почему нарушение становления и функционирования микробиома приводит к развитию целого ряда метаболических и иммунных проблем, вплоть до сахарного диабета, ожирения, различных аллергических и аутоиммунных заболеваний?
Уже сегодня ученые могут доказательно ответить на этот вопрос. Все дело в том, что именно бактерии за счет взаимодействия с эпителиальными и иммунными структурами кишечника практически активизируют иммунную систему человека [1, 2]. Доказано, что бактерии, колонизующие кишечник, не только стимулируют его лимфоидные элементы, но и оказывают влияние на кишечный слизистый барьер, стимулируя образование микроворсинок [7, 8], формирование плотных межклеточных (парацеллюлярных) контактов [9], необходимых для предотвращения всасывания чужеродных частиц, а также иммунной толерантности.
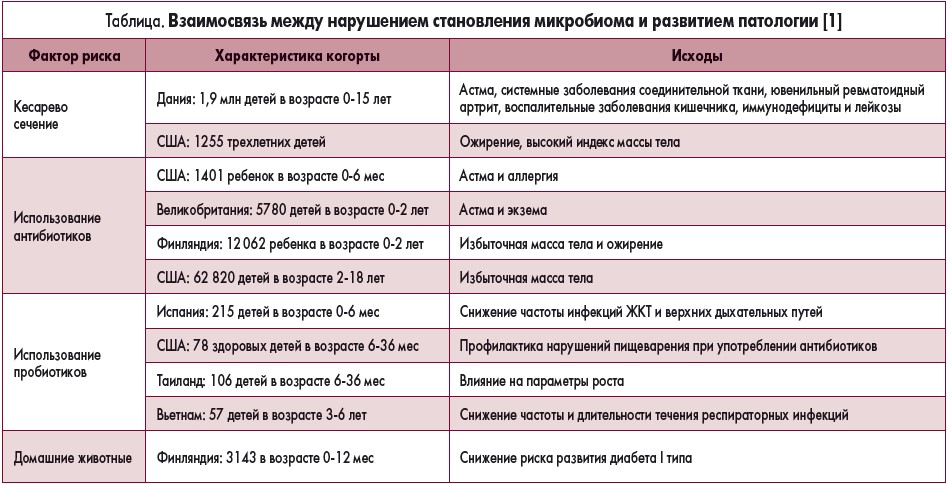
Известно, что формирование микробиома начинается с момента рождения ребенка. Во время прохождения по родовым путям ребенок в небольших количествах заглатывает материнскую вагинальную и кишечную микрофлору, что крайне важно для физиологического становления микробиома ребенка. При нормальном микробиоме матери чаще всего это представители родов Prevotella, Sneathia и Lactobacillus [3]. Если же ребенок рождается путем операции кесарева сечения, то колонизируется он уже совершенно нефизиологическим способом: материнскими кожными микробами, а также микробами стационара и медицинского персонала, а это уже совершенно другие микроорганизмы: Propionibacterium, Corynebacterium и Streptococcus [4]. Впоследствии у этих детей отмечается пролонгированное заселение кишечника бактериями рода Bacteroidetes, а также низкое микробное разнообразие в течение периода раннего детства [5], хотя, по мнению других авторов, к 12 месяцам жизни различия в бактериальном разнообразии между этими двумя группами детей исчезают [6]. Можно было бы сказать: «Ну и что, что есть различия? Мы же все тоже разные». Однако результаты исследований говорят о другом: обнаружена четкая взаимосвязь между нарушением становления микробиома и развитием определенной патологии в группе детей, рожденных путем операции кесарева сечения (табл.) [1].
После рождения ребенка продолжается формирование его микробиома (рис.). Все, что находится вокруг него (родственники, другие дети, предметы быта, окружающая среда, пища, животные), – это источник микробов, которые и формируют микробиом. Американские ученые доказали, что чем больше людей проживает в доме, тем больше возрастает вероятность обмена бактериями посредством предметов быта и воздуха: исследование 60 семей продемонстрировало, что члены одной семьи (проживающие в одном доме) имеют более похожие микробиомы, чем члены этой же семьи, которые проживают в другом доме и члены других семей [10]. Максимальное сходство наблюдалось в микробном составе кожи у супругов, а также обмен бактериями между хозяевами и домашними собаками. Отмечено, что у детей первых месяцев жизни, которые проживают в больших семьях с наличием домашних животных, происходят специфические изменения в микробиоме, а именно у них возрастает количество бифидобактерий и снижается количество Lactobacillus spp., Bifidobacterium adolescentis и Clostridium difficile, что ассоциировано с развитием аллергии [11]. Однако некоторые авторы в своих исследованиях заметили совершенно другую закономерность: частый контакт с животными на первом году жизни ребенка повышает его иммунную толерантность, снижая риск развития аллергических состояний и астмы [12]. Исследование было проведено в группах детей (всего 474 ребенка) с и без контактов с домашними животными (собаки и коты): атопия определялась у 33,6% детей, которые не контактировали с собаками; у 29,7% детей, контактировавших с 1 собакой, и только у 8,3% детей, которые контактировали с 2 и более собаками (p=0,009). То же самое касается частоты встречаемости сероатопий: 38,5% детей, которые не контактировали с собаками, 36,7% детей, которые контактировали с 1 собакой, 12,9% детей, контактировавших с 2 и более собаками (p=0,02). Кроме того у детей, которые на первом году жизни контактировали с собаками, реже определялся положительный кожный тест (3,3% против 8,6%, p=0,03). С детьми, которые на первом году жизни контактировали с котами, наблюдалась такая же ситуация: частота атопий составила 33,6; 31,4 и 23,1% соответственно.
Помимо факторов окружающей среды, на становление микробиома влияет вид вскармливания ребенка: доказано, что с грудным молоком ребенок получает важные для него лакто- и бифидобактерии, состав которых меняется с течением периода лактации [13, 14]. В дальнейшем все большее значение приобретает питание (количество и качество), образ жизни, психологический климат, заболевания, нагрузки и использование медикаментов, в частности антибиотиков (табл.). На любом этапе может произойти сбой работы микробиома вследствие изменения его состава, и тогда наиболее эффективным методом, направленным на своевременное восстановление микробного баланса, является использование пробиотиков, хотя в педиатрической практике, несмотря на огромное количество проведенных исследований, остается спорным вопрос их применения при некоторых нозологиях. Ярким примером является атопический дерматит: если некоторые метаанализы доказали высокую эффективность использования пробиотиков, то другие не выявили значимого влияния пробиотиков на течение атопического дерматита в когорте детей первого года жизни [15-18]. Не выявлено однозначного лечебного эффекта пробиотиков (Lactobacillus и Bifidobacterium spp., L. Reuteri) на колики у младенцев, хотя состав микробиома у них менялся в сторону уменьшения количества кишечной палочки и возрастания содержания лактобацилл [19].
Известно, что микробиом человека насчитывает около 500-700 видов микроорганизмов с общим весом около 1 кг, при этом соотношение бактериальный геном / геном человека составляет 150 (100)/1. В результате исследования MetaHIT, проведенного в 8 европейских странах, на которое было потрачено 22 млн евро, выделено 3,3 млн бактериальных геномов, а на основании полученных данных был создан каталог («паспортизация») бактериальных генов кишечного микробиома человека [20, 21]. Некоторые из них изучены в клинических исследованиях очень хорошо, некоторые не проходили клинического изучения вообще. Одним из наиболее изученных штаммов является Bifidobacterium ВВ‑12 (subsp. Lactis), зарегистрированный торговой маркой Chr. Hansen A/S (уникальный номер штамма DSM15954). Данная бактерия является грамположительной анаэробной палочкой, которая широко используется в мире с 1985 года в качестве ингредиента функционального питания и пищевой добавки, в том числе и в популяции новорожденных недоношенных детей без каких-либо зарегистрированных нежелательных последствий [22, 23]. В 2010 году геном ВВ‑12 был полностью секвенирован [24]. С 1985 года ВВ‑12 прошла изучение в 130 клинических исследованиях с участием пациентов различных возрастных групп: начиная от недоношенных новорожденных детей и заканчивая когортой пожилых пациентов. Результаты этих клинических исследований изложены более чем в 300 научных публикациях. На сегодняшний момент ВВ‑12 является самой изученной, эффективной и безопасной бифидобактерией: ей присвоен статус безопасного штамма на уровне вида (EFSA и FDA) [22].
Полезных качеств у ВВ‑12 очень много: эти бактерии очень хорошо переносят действие кислотной среды желудка, а также желчных кислот и солей; могут эффективно закрепляться на слизистой оболочке кишечника после перенесенных кишечных инфекций (как бактериальных, так и вирусных) [25-27]. Прием ВВ‑12 снижает не только длительность острой диареи, но также и риск ее развития [27, 28], частоту респираторных инфекций у детей [29]; нормализует работу кишечника у пожилых людей [30]; увеличивает скорость регенерации слизистой оболочки кишечника; влияет на синтез антител к обладающим патогенными свойствами микроорганизмам; активирует фагоцитоз, синтез лизоцима, интерферонов и цитокинов [31-33]. Интерес вызывает исследование, в котором показано влияние приема ВВ‑12 на снижение раздражительности, беспокойства и плаксивости у детей [34].
Hannah D. Holscher и соавт. [31] в своем рандомизированном двойном слепом клиническом исследовании в когорте 172 здоровых доношенных новорожденных, рожденных вагинальным путем и путем кесаревого сечения, находящихся на искусственном вскармливании, показали, что ежедневная дотация ВВ‑12 106 КОЕ/г в течение 6 недель в группе младенцев, рожденных естественным путем, повышает секрецию sIgA (p=0,056), а также иммунный ответ на вакцинацию против ротавирусной и энтеровирусной инфекций (достоверный рост специфических антиротавирус и антиполиовирус IgA). Авторы исследования делают выводы о том, что для получения адекватного иммунного ответа дети, рожденные путем кесаревого сечения и находящиеся на искусственном вскармливании, должны получать смеси, фортифицированные ВВ‑12. Достоверное повышение секреции sIgA в результате ежедневного приема 109 КОЕ ВВ‑12 в течение 8 недель в группе здоровых волонтеров было продемонстрировано J. Kabeerdoss и соавт. [36].
D. Eskesen и соавт. [35] в рандомизированном двойном слепом плацебо-контролируемом исследовании оценивали эффект Bifidobacterium animalis subsp. lactis BB‑12 на частоту дефекаций в когорте 1248 здоровых лиц. Пациенты получали 109 КОЕ ВВ‑12 или плацебо в течение 4 недель. В группе лечения частота дефекаций достоверно возрастала по сравнению с группой контроля (р=0,0065).
R. Mohan и соавт. [37] провели двойное слепое плацебо-контролируемое исследование 69 преждевременно рожденных младенцев, которые получали антибиотики, и пришли к выводу, что ежедневная дотация ВВ‑12 достоверно увеличивает прибавку в весе (р=0,001), концентрацию ацетата и лактата в фекалиях на 42% и 38% соответственно, способствует повышению концентрации IgA (р=0,021) и снижению концентрации кальпротектина (р=0,041) по сравнению с плацебо.
T.J. Smith и соавт. [39] в рандомизированном исследовании группы студентов, страдающих респираторными заболеваниями на фоне недосыпания и психологических стрессов показали, что ежедневная дотация минимум 109 КОЕ комбинации LGG + BB‑12 в течение 12 недель у 114 студентов уменьшала тяжесть симптомов респираторной инфекции на 34% и длительность заболевания на 2 дня (р=0,001) по сравнению с группой плацебо. А Т. Taipale и соавт. [41] в когорте 109 младенцев в возрасте 1 мес показали, что ежедневная дотация BB‑12 (109 КОЕ) приводила к достоверному снижению частоты рспираторных инфекций на 31% по сравнению с плацебо (доверительный интервал 0,53, 0,89; p=0,014). G. Rizzardini и соавт. [40] в рандомизированном исследовании 211 пациентов, которым проводилась сезонная вакцинация против гриппа, показали, что 6-недельный ежедневный прием LGG + BB‑12 достоверно повышал уровни специфического IgA по сравнению с группой плацебо (р=0,017).
Все исследования продемонстрировали высокий уровень эффективности и безопасности BB‑12 при его использовании в различных возрастных группах как с лечебной, так и с профилактической целью.
Данный штамм Bifidobacterium animalis subsp. lactis BB‑12 входит в состав пробиотика ЛИНЕКС БЕБИ® в количестве 1 000 000 000 КОЕ в одном саше. Учитывая результаты всех проведенных исследований, данный препарат может применяться у детей от рождения до 12 лет и с профилактической, и с лечебной целью. Основные эффекты: стабилизация и поддержание баланса и функциональной активности микробиома; профилактика и лечение диареи, метеоризма и других гастроинтестинальных расстройств вследствие развития инфекций и применения антибактериальных и других противомикробных средств. Кроме того, на рынке представлена удобная форма Линекс® Детские капли, которые также рекомендованы для нормализации работы иммунной системы с целью профилактики частых эпизодов респираторных инфекций у детей с нерациональным питанием и стрессами. В данной форме BB‑12 принимается во время еды один раз в день, что можно отнести к положительному аспекту приверженности к лечению указанными пробиотическими средствами.
Литература
1. Tamburini S., Shen N., Wu H.C., Clemente J.C. The microbiome in early life: implications for health outcomes. 2016. Nat. Med. 22, 713-722.
2. Insoft R.M., Sanderson I.S., Walker W.A. Development of immune function within the human intestine and its role in neonatal diseases. 1996. Pediatr. Clin. North Am. 43, 551-571.
3. Mackie R.I., Sghir A., Gaskins H.R. Developmental microbial ecology of the neonatal gastrointestinal tract. 1999. Am. J. Clin. Nutr. 69, 1035S‑1045S.
4. Backhed F., Roswall J., Peng Y., Feng Q., Jia H., Kovatcheva-Datchary P. et al. Dynamics and stabilization of the human gut microbiome during the first year of life. 2015. Cell Host Microbe. 17, 690-703.
5. MacIntyre D.A., Chandiramani M., Lee Y.S., Kindinger L., Smith A., Angelopoulos N. et al. The vaginal microbiome during pregnancy and the postpartum period in a European population. 2015. Sci. Rep. 5, 8988.
6. Jakobsson H.E., Abrahamsson T.R., Jenmalm M.C., Harris K., Quince C., Jernberg C. et al. Decreased gut microbiota diversity, delayed Bacteroidetes colonisation and reduced Th1 responses in infants delivered by caesarean section. 2014. Gut. 63, 559-566.
7. Artis D. Epithelial-cell recognition of commensal bacteria and maintenance of immune homeostasis in the gut. 2008. Nat. Rev. Immunol. 8, 411-420.
8. McAuley J.L., Linden S.K., Png C.W., King R.M., Pennington H.L., Gendler S.J. et al. MUC1 cell surface mucin is a critical element of the mucosal barrier to infection. 2007. J. Clin. Invest. 117, 2313-2324.
9. Shen L., Turner J.R. Role of epithelial cells in initiation and propagation of intestinal inflammation. Eliminating the static: tight junction dynamics exposed. 2006. Am. J. Physiol. Gastrointest. Liver. Physiol. 290, G577-G582.
10. Song S.J., Lauber C., Costello E.K., Lozupone C.A., Humphrey G., Berg-Lyons D. et al. Cohabiting family members share microbiota with one another and with their dogs. (2013). Еlife. 2, e00458.
11. Sjogren Y.M., Jenmalm M.C., Bottcher M.F., Bjorksten B., Sverremark-Ekstrom E. Altered early infant gut microbiota in children developing allergy up to 5 years of age. 2009. Clin. Exp. Allergy. 39, 518-526.
12. Ownby D.R., Johnson C.C., Peterson E.L. Exposure to dogs and cats in the first year of life and risk of allergic sensitization at 6 to 7 years of age. 2002. J. Am. Med. Assoc. 288, 963-972.
13. Hunt K.M., Foster J.A., Forney L.J., Schutte U.M., Beck D.L., Abdo Z. et al. Characterization of the diversity and temporal stability of bacterial communities in human milk. 2011. PLoS One. 6, e21313.
14. Cabrera-Rubio R., Collado M.C., Laitinen K., Salminen S., Isolauri E., Mira A. The human milk microbiome changes over lactation and is shaped by maternal weight and mode of delivery. 2012. Am. J. Clin. Nutr. 96, 544-551.
15. Panduru M., Panduru N.M., Salavastru C.M., Tiplica G.S. Probiotics and primary prevention of atopic dermatitis: a meta-analysis of randomized controlled studies. 2015. J. Eur. Acad. Dermatol. Venereol. 29, 232-242.
16. Foolad N., Brezinski E.A., Chase E.P., Armstrong A.W. Effect of nutrient supplementation on atopic dermatitis in children: a systematic review of probiotics, prebiotics, formula and fatty acids. 2013. JAMA Dermatol. 149, 350-355.
17. Doege K., Grajecki D., Zyriax B.C., Detinkina E., Zu Eulenburg C., Buhling K.J. Impact of maternal supplementation with probiotics during pregnancy on atopic eczema in childhood – a meta-analysis. 2012. Br. J. Nutr. 107, 1-6.
18. Kim S.O., Ah Y.M., Yu Y.M., Choi K.H., Shin W.G., Lee J.Y.Effects of probiotics for the treatment of atopic dermatitis: a meta-analysis of randomized controlled trials. 2014. Ann. Allergy Asthma Immunol. 113, 217-226.
19. Savino F., Cordisco L., Tarasco V., Palumeri E., Calabrese R., Oggero R. et al. Lactobacillus reuteri DSM 17938 in infantile colic: a randomized, double-blind, placebo-controlled trial. 2010. Pediatrics. 126, e526-e533.
20. Sekirov I., Russell S.L., Antunes L.C., Finlay B.B. Gut microbiota in health and disease. 2010. Physiol Rev. Jul; 90 (3): 859-904.
21. Kau A.L., Ahem P.P., Griffin N.W., Goodman A.L., Gordon J.I. Human nutrition, the gut microbiome and the immune system. 2011. Nature. Jun 15; 474 (7351): 327-36.
22. Jungersen M., Wind A., Johansen E., Christensen J.E., Stuer-Lauridsen B., Eskesen D. The Science behind the Probiotic Strain Bifidobacterium animalis subsp. lactis BB‑12. 2014. Microorganisms. 2: 92-110. DOI:10.3390/microorganisms2020092.
23. Masco L., Ventura M., Zink R., Huys G., Swings J. Polyphasic taxonomic analysis of Bifidobacterium animalis and Bifidobacterium lactis reveals relatedness at the subspecies level: reclassification of Bifidobacterium animalis as Bifidobacterium animalis subsp. animalis subsp. nov. and Bifidobacterium lactis as Bifidobacterium animalis subsp. lactis subsp. nov. 2004. Int J Syst Evol Microbiol. 4:1137-43. PMID15280282.
24. Garrigues C., Johansen E., Pedersen M.B. Complete genome sequence of Bifidobacterium animalis subsp. lactis BB‑12, a widely consumed probiotic strain. 2010. J Bacteriol. 192(9):2467-8. PMID20190051.
25. Matsumoto M., Ohishi H., Benno Y. H±ATPase activity in Bifidobacterium with special reference to acid tolerance. 2004. Int J Food Microbiol. 93 (1): 109-13. – PMID15135587.
26. Juntunen M., Kirjavainen P.V., Ouwehand A.C., Salminen S.J., Isolauri E. Adherence of probiotic bacteria to human intestinal mucus in healthy infants and during rotavirus infection. 2001. Clin Diagn Lab Immunol. 8 (2): 293-6. PMID11238211.
Полный список литературы, включающий 41 источник, находится в редакции.
4-97-ЛИН-ОТС‑1018