9 лютого, 2019
Влияние санации хронических очагов инфекции на обратное развитие дисплазии шейки матки легкой степени
 По данным Международного агентства по изучению рака (IARC), злокачественные новообразования шейки матки занимают 2-е место в структуре рака женских репродуктивных органов после рака молочной железы. По данным IARC, в 2016 г. стандартизованный показатель заболеваемости раком шейки матки в мире составил 14 на 100 тыс. женщин. В развитых странах этот показатель составил 9,9 на 100 тыс., в развивающихся – 15,7 на 100 тыс. [1-3].
По данным Международного агентства по изучению рака (IARC), злокачественные новообразования шейки матки занимают 2-е место в структуре рака женских репродуктивных органов после рака молочной железы. По данным IARC, в 2016 г. стандартизованный показатель заболеваемости раком шейки матки в мире составил 14 на 100 тыс. женщин. В развитых странах этот показатель составил 9,9 на 100 тыс., в развивающихся – 15,7 на 100 тыс. [1-3].
Развитию рака шейки матки предшествует дисплазия клеток ее эпителия. Более чем в 99% случаев ее обусловливают онкогенные типы вируса папилломы человека (ВПЧ). По данным многих исследователей, вероятность заражения ВПЧ в течение жизни составляет около 80% [2, 3]. Дисплазия эпителия шейки матки трансформируется в злокачественное новообразование на протяжении 7-10 лет персистенции ВПЧ. Этому могут способствовать некоторые отягощающие факторы: активная половая жизнь с частой сменой половых партнеров; неиспользование барьерных методов контрацепции; хронические инфекции органов малого таза; травматизм шейки матки (аборты, многочисленные роды); дисгормональные заболевания [2, 7, 9, 10].
На сегодняшний день доказано, что дисплазия эпителия шейки матки (CIN) является мультифакторным патологическим состоянием [7]. Инфицированию и персистенции ВПЧ способствуют не только полигамное сексуальное поведение, но также курение, беременность, наличие бактериального вагиноза или вагинита. Важным фактором является снижение местной иммунной защиты [3, 7, 10]. В связи с этим особое внимание уделяется восстановлению и сохранению нормальной микрофлоры влагалища, которую подразделяют на облигатную, факультативную и транзиторную [7, 8].
Облигатные микроорганизмы (лактобактерии) препятствуют размножению попавших во влагалище патогенных микробов. Представители факультативных микроорганизмов (непатогенные и условно-патогенные) достаточно часто, но не всегда выявляют у здоровых женщин. Транзиторные микроорганизмы (непатогенные, условно-патогенные, патогенные) проникают в генитальный тракт из окружающей среды [10]. В случае нарушения защитных механизмов патогенные или условно-патогенные микроорганизмы транзиторной или факультативной флоры прикрепляются к клеткам влагалищного эпителия (адгезия) с последующим размножением и повреждением тканей, следствием чего является развитие воспалительной реакции [11].
В мировой практике пока не выработана единая тактика ведения пациенток с дисплазией легкой степени (CIN I). Всемирная организация здравоохранения в отношении CIN I допускает как выжидательную стратегию, так и немедленное назначение лечения. Однако в отношении CIN II и CIN III Всемирная организация здравоохраниения рекомендует после санации очагов инфекции немедленное лечение методом криодеструкции или петлевой электрической эксцизии / конизации шейки матки [5, 6].
! Доказано, что ВПЧ в 90% случаев в условиях нормальной вагинальной экосистемы самоэлиминируется [2, 4, 5]. Он выводится из генитального тракта с током слизи за счет деятельности мукоцилиарного эпителия. В основном самоэлиминация вируса происходит благодаря обновлению клеток стенок влагалища и шейки матки. Под воздействием прогестерона поверхностный эпителий, к которому может происходить адгезия ВПЧ с последующим его проникновением в ядро клетки, слущивается и замещается нормальным эпителием [7]. Наличие у пациентки персистирующей инфекции генитального тракта обусловливает снижение чувствительности эпителия к прогестерону, нарушение функционирования мукоцилиарного эпителия и обновления клеток влагалища и шейки матки. Это приводит к формированию неоплазий шейки матки [8, 10].
На данный момент в мире не существует официально зарегестрированного лекарственного средства для лечения пациентов с заболеваниями, вызванными ВПЧ. Поэтому своевременная и эффективная санация очагов инфекции при вагинитах и цервицитах будет способствовать элиминации ВПЧ, тем самым замедляя или останавливая прогрессирование дисплазии и обеспечивая профилактику возникновения рака шейки матки.
На сегодняшний день на фармацевтическом рынке представлен широкий спектр антимикробных средств. Длительное применение пациентами препаратов одной и той же группы сформировало устойчивые к некоторым лекарственным препаратам штаммы микроорганизмов. Это обусловливает необходимость синтезировать новые антибиотики, антимикотики или возвращаться к использованию препаратов, которые не были востребованы в последние десятилетия.
Целью нашего исследования было изучить изменение эпителия шейки матки при санации хронических очагов инфекции путем применения комбинации Макмирор комплекс / Макмирор.
Пациентки основной группы получали лечение по разработанной нами схеме, а в группе сравнения – по стандартной схеме.
В основную группу были включены 30 женщин в возрасте от 25 до 35 лет. Количество и возраст участниц основной группы достоверно не отличались от таковых группы сравнения. Все пациентки прошли профилактический осмотр. Стандартное исследование включало: рH-метрию влагалищных выделений, забор жидкостной цитологии, определение урогенитальной инфекции методом полимеразной цепной реакции (ПЦР), микроскопию урогенитального мазка, бактериологический посев влагалищных выделений, ПЦР к урогенитальной инфекции, кольпоскопию, патогистологическое исследование и ультразвуковое исследование органов малого таза.
Критериями исключения были: тяжелая степень CIN, плоские кондилломы шейки матки, воспалительные процессы вирусной этиологии влагалища и шейки матки, которые подтверждены данными лабораторных исследований; хламидиоз; маточные кровотечения неясного генеза, беременность.
По данным рH-метрии влагалищных выделений, кислотность влагалища составила 5,8 в основной группе и группе сравнения, что не имело достоверных статистических различий (р>0,05). Жалобы на аномальные вагинальные выделения предъявляли 96,7% пациенток основной группы и 100% – группы сравнения (р>0,05). При микроскопии урогенитальных выделений в основной группе и группе сравнения было выявлено увеличение количества лейкоцитов более 1/2 поля зрения у 93,3 и 90,0% пациенток соответственно (р>0,05). Было установлено наличие смешанных вагинитов, обусловленных Candida albicans, Рroteus spp., Klebsiella pneumoniae, E. coli, у 30,0% пациенток основной группы, что достоверно не отличалось от группы сравнения, в которой они выявлялись у 33,3% женщин (р>0,05). Бактериальный вагиноз наблюдался у 70,0 и 66,7% пациенток соответственно (р>0,05). При помощи жидкостной цитологии была выявлена CIN легкой степени у 60,0% пациенток основной группы, что достоверно не отличалось от группы сравнения, где данная патология была установлена у 63,3% женщин (р>0,05). CIN средней степени тяжести наблюдалась, соответственно, у 40,0 и у 36,7% женщин (р>0,05). На рисунках 1 и 2 представлено распределение пациенток с дисплазией, ассоциированной с ВПЧ, и без таковой.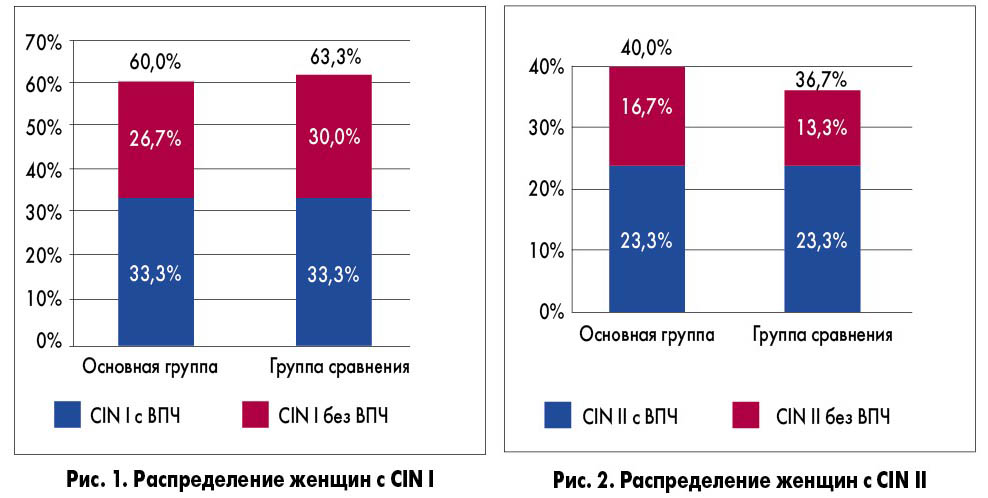 ! После предварительного обследования всем женщинам назначили соответствующее лечение. Так как у большинства обследованных пациенток заболевание было вызвано ассоциацией нескольких возбудителей и сопровождалось выраженным воспалительным процессом, было принято решение о сочетании системной и местной антимикробной терапии.
! После предварительного обследования всем женщинам назначили соответствующее лечение. Так как у большинства обследованных пациенток заболевание было вызвано ассоциацией нескольких возбудителей и сопровождалось выраженным воспалительным процессом, было принято решение о сочетании системной и местной антимикробной терапии.
Пациентки основной группы перорально применяли препарат нифурателя (Макмирор) по 1 таблетке 3 раза в день в течение 7 дней и вагинально капсулы с нифурателем и нистатином (Макмирор комплекс) на ночь 8 дней. Пациентки группы сравнения получали орнидазол 500 мг по 1 таблетке 2 раза в день на протяжении 7 дней, флуконазол 50 мг по 1 таблетке 1 раз в день 7 дней и вагинальные таблетки, содержащие комбинацию орнидазола, неомицина сульфата, миконазола нитрата и преднизолона на ночь на протяжении 8 дней.
Повторное контрольное обследование (Пап-тест, микроскопия урогенитального мазка, бактериологический посев выделений, ПЦР к ВПЧ высокого онкориска и кольпоскопия) женщины проходили через 3 и 6 месяцев после лечения.
Результаты лечения
После лечения были проведены повторный осмотр и лабораторные исследования. В основной группе жалобы на аномальные вагинальные выделения предъявляли 3,3% женщин, что достоверно меньше, чем в группе сравнения, в которой жалобы остались у 16,6% женщин (р<0,05).
Вагинит сохранялся у 3,3% пациенток основной группы, что было достоверно меньше, нежели в группе сравнения – 20,0% (р<0,05; табл. 1).
Бактериальный вагиноз у участниц обеих групп не выявлен.
По данным рH-метрии отмечалось более выраженное восстановление кислотности (т.е. восстановление лактофлоры) в основной группе, чем в группе сравнения (р<0,05; табл. 2).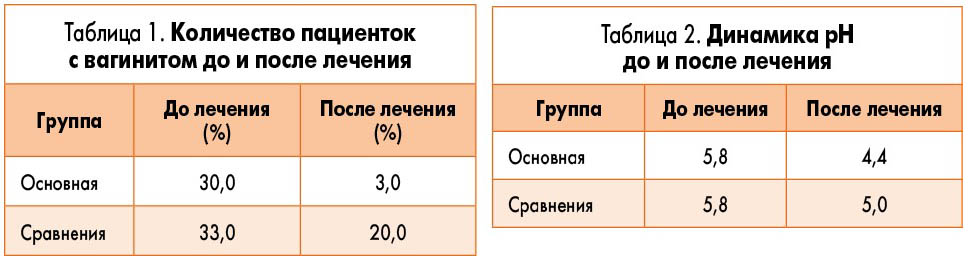
По результатам жидкостной цитологии, проведенной через 6 месяцев после лечения, дисплазия легкой степени выявлена у 23,3% пациенток основной группы (доля пациенток уменьшилась в 2,6 раза), что было достоверно меньше, чем в группе сравнения – у 40,0% пациенток (доля уменьшилась в 1,6 раза; р<0,05; рис. 3).
Уменьшение доли пациенток с дисплазией легкой степени тяжести после лечения было подтверждено кольпоскопически.
Достоверного снижения выявляемости, как впрочем и дальнейшего прогрессирования дисплазии средней степени тяжести, не было выявлено. Данные показатели составили 33,3% в основной группе и 36,6% в группе сравнения. При обследовании пациенток через 6 месяцев после лечения не отмечено повышение степени тяжести дисплазии как цитологически, так и кольпоскопически. Через 6 месяцев после санации очагов инфекции все пациентки с CIN II были прооперированы.
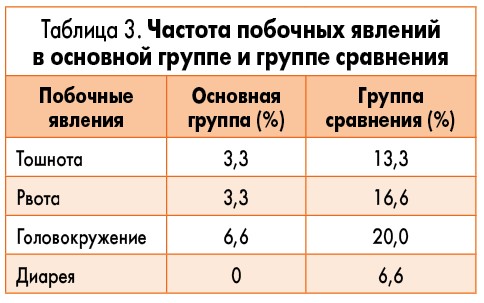
Через 3 месяца после проведенного лечения рецидив заболевания (вагинита или бактериального вагиноза) возник у 3,3% женщин основной группы и 20,0% пациенток группы сравнения (р<0,05), из них у 6,6% – бактериальный вагиноз, у 13,3% (10,0% + 3,3%) – разные виды неспецифического вагинита (рис. 4).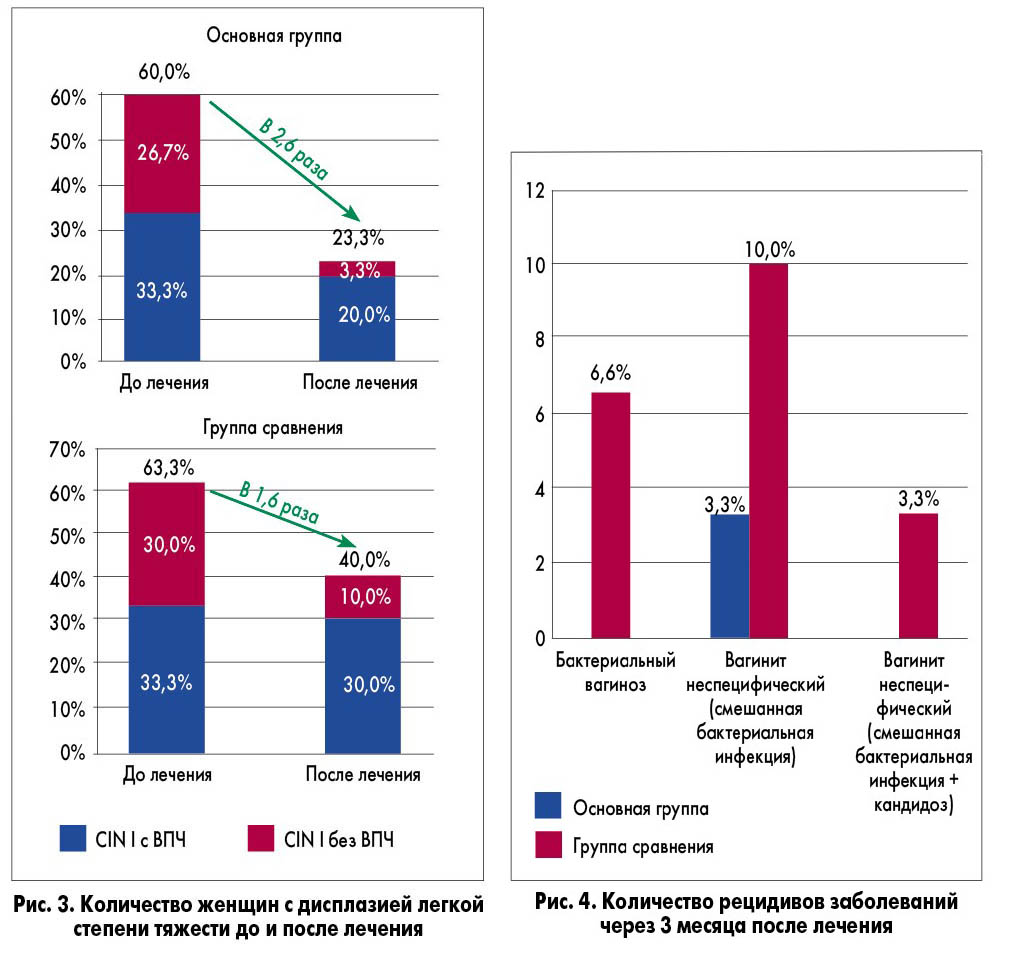 При анализе переносимости назначенной терапии получены достоверно лучшие результаты в основной группе (р<0,05). Вероятно, это связано с меньшей лекарственной нагрузкой (табл. 3).
При анализе переносимости назначенной терапии получены достоверно лучшие результаты в основной группе (р<0,05). Вероятно, это связано с меньшей лекарственной нагрузкой (табл. 3).
Выводы
 В обеих группах отмечена сопоставимая эффективность лечения, назначенного по поводу бактериального вагиноза. Результаты терапии по поводу кандидозного и смешанного вагинита, а также восстановления микрофлоры влагалища и предупреждения рецидивов были более выраженными в основной группе. Через 6 месяцев после лечения у пациенток основной группы удалось уменьшить частоту дисплазии легкой степени в 2,6 раза, а в группе сравнения – в 1,6 раза. В основной группе отмечена более высокая переносимость терапии за счет меньшей медикаментозной нагрузки.
В обеих группах отмечена сопоставимая эффективность лечения, назначенного по поводу бактериального вагиноза. Результаты терапии по поводу кандидозного и смешанного вагинита, а также восстановления микрофлоры влагалища и предупреждения рецидивов были более выраженными в основной группе. Через 6 месяцев после лечения у пациенток основной группы удалось уменьшить частоту дисплазии легкой степени в 2,6 раза, а в группе сравнения – в 1,6 раза. В основной группе отмечена более высокая переносимость терапии за счет меньшей медикаментозной нагрузки.
Несмотря на то что количество антимикробных компонентов в схеме лечения пациенток основной группы меньше, чем в группе сравнения, эффективность лечения вагинитов комбинацией Макмирор и Макмирор комплекс была выше. Это связано с широким спектром действия нифурателя (Сandida albicans, Candida non-albicans, Gardnelella vaginalis, Atopobium vaginae, E. coli, Proteus spp., Staphylococcus spp., Klebsiella pneumoniae), а также с отсутствием устойчивости патогенной флоры к препарату – за 30 лет применения не было выявлено ни одного случая резистентности к нифурателю.
Доказано, что бактерицидный эффект Макмирор селективен. Препарат, уничтожая патогены, безопасен для лактобактерий организма, что способствует восстановлению влагалищного биоценоза даже без применения пробиотиков.
Лучшую динамику обратного развития дисплазии легкой степени можно объяснить, с одной стороны, более эффективной санацией очагов инфекции нифурателем, с другой – вероятным затруднением элиминации ВПЧ под действием преднизолона, который входит в состав препарата, применяемого в группе сравнения. Известно, что кортикостероиды обладают иммуносупрессивным эффектом, при этом снижение иммунной защиты – главное условие активации ВПЧ.
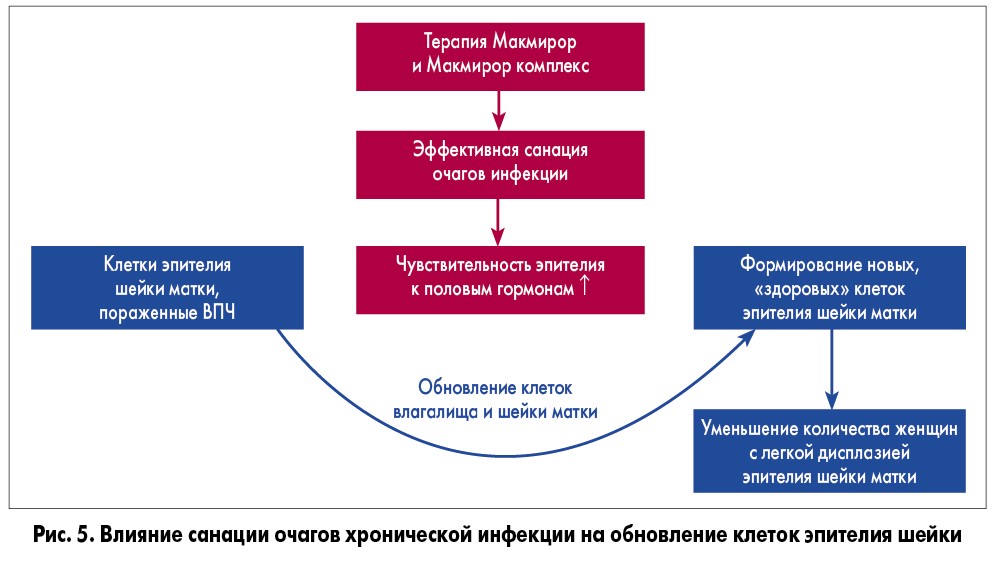
! Таким образом, комбинация Макмирор и Макмирор комплекс хорошо переносится, обеспечивает эффективную санацию очагов хронической инфекции и предупреждает возникновение рецидивов (рис. 5). В свою очередь, это способствует адекватной реакции эпителия на воздействие половых гормонов и, следовательно, полноценному обновлению клеток влагалища и шейки матки, элиминации ВПЧ и обратному развитию дисплазии легкой степени.
Список литературы находится в редакции.
Тематичний номер «Акушерство, Гінекологія, Репродуктологія» № 4 (32), грудень 2018 р.