27 лютого, 2019
Сучасна стратегія лікування акне у дорослих та підлітків
Вульгарне акне, чи вугрі (лат. Acne vulgaris), – запальне захворювання сальних залоз та волосяних фолікул, що посідає восьме місце у світовій структурі захворюваності. Найчастіше реєструється в країнах Західної Європи, Північної та Латинської Америки (Hay R. et al., 2014). Зокрема, у США ця проблема спостерігається приблизно у 85% людей віком від 12 до 25 років (Lynn D. et al., 2016), а у віці 40 років частота акне складає 26% у жінок та 12% у чоловіків (Collier C. et al., 2008).
Акне уражає всі вікові групи і відповідно до цього класифікується на неонатальне, дитяче, підліткове та акне у дорослих.
Патогенез
Патогенез хвороби складний, але включає чотири ключові фактори з взаємопов’язаними механізмами: 1) збільшення утворення шкірного сала; 2) гіперкератинізація інфундибулярної частини фолікула; 3) запалення; 4) інфекція, викликана Cutibacterium acnes (грампозитивні факультативні анаероби, що живуть глибоко всередині фолікулів і в порах шкіри).
Фактори ризику
До факторів ризику належать: обтяжена спадковість, рідкісні генетичні стани (синдром Аперта); ендокринні розлади, зокрема синдром полікістозних яєчників (СПЯ), метаболічний синдром. Вугрі мають високу ймовірність успадкування – у загальній популяції є причиною захворювання у 81% випадків (Bataille V. et al., 2012). На відміну від двозиготних близнюків, у монозиготних рівні виділення шкірного сала та наявність акне практично ідентичні (Walton S. et al., 1988).
Вплив на якість життя
Дивлячись на людину, ми насамперед звертаємо увагу на обличчя, тому виникають проблеми у формуванні першого враження (Ritvo E. et al., 2011). У підлітків та дорослих, що страждають від акне, виявлено вищі показники тривоги, низької самооцінки та депресії порівняно з тими, хто не має цієї проблеми (Ramrakha S. et al., 2016). У дорослих з тяжкими ураженнями рівень безробіття набагато вищий, аніж у зіставних за віком групах без вугрів (Cunliffe W., 1986). Погіршення якості життя у пацієнтів з акне прирівнюється до порушень при астмі, епілепсії або артриті (Mallon E. et al., 1999).
Діагностика
Діагностика ґрунтується на даних клінічного обстеження. Первинним ураженням є комедони (закриті або відкриті) та запальні елементи (папули, пустули та вузлики). Вони переважно локалізуються в ділянках, де багато сальних залоз: на обличчі, верхній частині спини, грудній клітці, плечах. Вторинні зміни включають рубцювання, післязапальну гіперпігментацію чи еритему, що також впливає на лікування. Тяжкість проявів (рис. 1) дуже варіабельна: від легких до тяжкої фульмінантної хвороби з системними симптомами – гарячка, артралгії, літичне пошкодження кісток.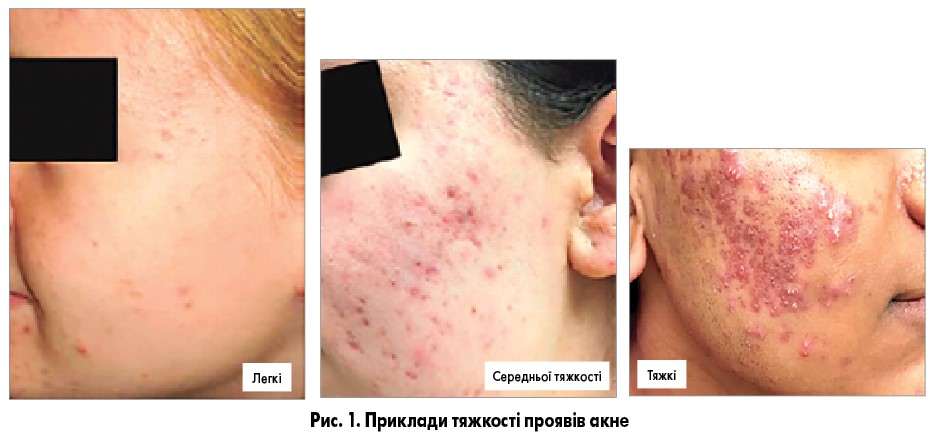
Збираючи анамнез, треба з’ясувати, чи обтяжена спадковість, звернути увагу на симптоми та ознаки гіперандрогенізму чи інших ендокринних розладів, зокрема надлишку кортизолу та гормона росту. Для прикладу, порушення менструального циклу і гірсутизм вказують на СПЯ, тоді як раптовий початок акне може бути ознакою пухлини гонад.
Необхідно також виключити медикаментозні впливи. До ліків, що викликають чи загострюють акне, відносять фенітоїн, препарати літію, глюкокортикоїди, контрацептиви, що містять прогестин, андрогени. Загострення акне на тулубі можуть викликати добавки, що мають у своєму складі сироваткові білки (Cengiz F. et al., 2017).
У пацієнтів з атиповими, дуже тяжкими чи резистентними до терапії проявами, особливо при раптовому початку, а також у жінок з ознаками надлишку андрогенів, слід проводити лабораторно-інструментальні дослідження. При СПЯ потрібно визначати загальний та вільний тестостерон у сироватці крові. При підозрі на гіперплазію надниркових залоз визначають вміст тиреотропіну, кортизолу, дегідроепіандростерон-сульфату та 17-гідроксипрогестерону.
Лікувальна тактика
Лікувальна тактика залежить від типу пошкоджень, їх тяжкості та локалізації. Перш за все необхідно проаналізувати процедуру догляду за шкірою: частоту вмивання, вибір засобів для очищення і зволоження. Більшості пацієнтів рекомендують уникати скрабів, в’яжучих та інших подразнюючих продуктів, вмиватися двічі на день, використовуючи делікатні миючі засоби для чутливої шкіри.
Зазвичай подразнення внаслідок використання місцевих препаратів для лікування акне досягає максимуму приблизно через 2 тиж, а потім поступово зменшується. Для його маскування можна використовувати косметичні засоби для макіяжу, на яких вказано «некомедогенний», «без олії» чи «не забруднює пори». При підвищеній чутливості шкіри накладання неароматизованих зволожуючих речовин поверху місцевих препаратів допомагає мінімізувати подразнення. Пацієнт повинен розуміти, що тривалість початкового періоду до клінічного покращення іноді становить 8-12 тиж, а вторинні пігментні зміни чи еритема повністю зникають за декілька місяців. Для запобігання подальшого потемніння гіперпігментації доцільно користуватися сонцезахисним кремом.
Хоча на сьогодні немає чітких рекомендацій щодо дієти у пацієнтів з акне, є відомості про більшу частоту уражень при підвищеному споживанні простих вуглеводів, особливо за умови інсулінорезистентності (Burris J. et al., 2017; Kwon H. et al., 2012). Так, зниження глікемічного навантаження в поєднанні з терапією метформіном призвело до зменшення кількості вугрів порівняно з відсутністю змін у раціоні або використанням лише метформіну (Fabbrocini G. et al., 2016).
Алгоритм лікування акне (рис. 2) включає насамперед місцеву комбіновану терапію у таких варіантах: БП + антибіотик; БП + ретиноїд; БП + антибіотик + ретиноїд. Комбінована терапія ґрунтується на поєднанні окремих препаратів або застосуванні готових засобів з фіксованими дозами складових компонентів.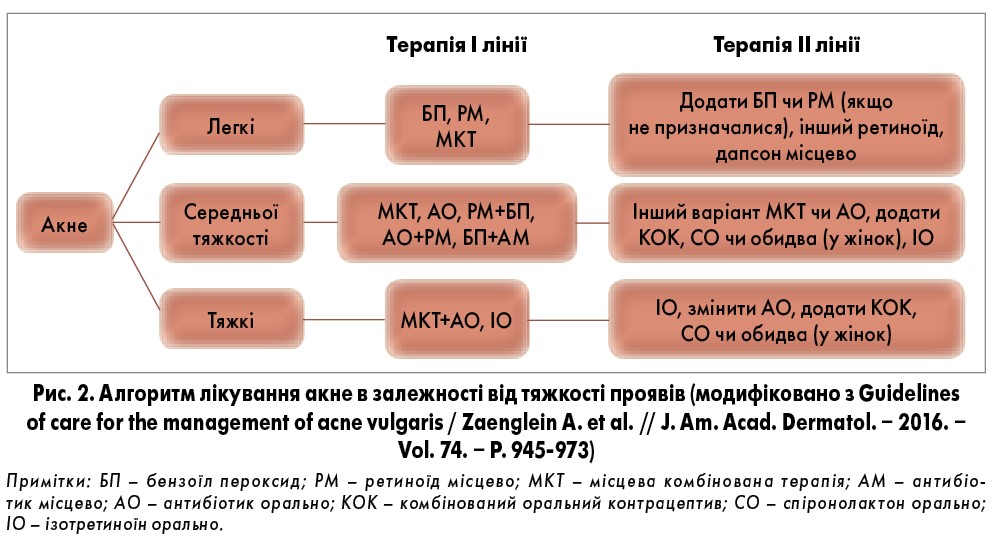
Основні характеристики препаратів, які найчастіше використовуються для лікування акне, підсумовано в таблиці.
Місцеві антимікробні засоби
Бензоїл пероксид
Бензоїл пероксид (БП) – ефективний препарат для місцевої терапії, хоча, за даними опитування пацієнтів з акне всіх ступенів тяжкості, його отримували лише 30%, оскільки лікарі надавали перевагу рецептурним препаратам (Huyler A., Zaenglein A., 2017). Завдяки виділенню вільних кисневих радикалів БП ефективно знижує концентрацію C. acnes та запобігає виникненню резистентності бактерій до терапії (Leyden J. et al., 2008). Вища концентрація (10 проти 5%) асоціюється з більшим ризиком подразнення без істотних переваг у бактерицидному ефекті (Brandstetter A., Maibach H., 2013). Комбінація БП з місцевими ретиноїдами більш ефективна, ніж кожен з видів монотерапії (Stein Gold L. et al., 2016).
Ретиноїди для місцевого застосування
Ретиноїди для місцевого застосування (РМ) мають комедолітичні та протизапальні властивості, нормалізують десквамацію інфундибулярної частини фолікула. За даними досліджень, вони недостатньо призначаються як фахівцями первинної ланки, так і дерматологами (Lee Y. et al., 2014). Найчастіше застосовують третиноїн, адапален і тазаротен. Усі ретиноїди незначно посилюють фоточутливість, але цей ефект легко контролюється сонцезахисним кремом.
Як свідчать результати клінічних випробувань, різні препарати третиноїну зменшують кількість комедонів та запальних уражень. Застосування монотерапії гелем, що містить 0,025% третиноїну, призвело до зменшення кількості уражень приблизно на 40% від початкового рівня до 84-го дня терапії (Lucky A. et al., 1998). При проведенні фолікулярної біопсії встановлено, що крем із 0,1% вмістом третиноїну зменшував кількість мікрокомедонів на 50% через 6 тиж та на 80% через 12 тиж терапії (Lavker R. et al., 1992). Стандартні препарати третиноїну нестабільні до дії світла, їх не можна застосовувати одночасно з БП, тоді як мікросферні й поліолполімерні композиції не мають цих обмежень.
Адапален стабільний до дії світла і може використовуватися разом з БП (табл.). При середньої тяжкості та тяжких проявах гель із вмістом адапалену 0,3% та БП 2,5% зменшував початкові ураження на 68% (Stein Gold L. et al., 2016). Порівняльні дослідження показали, що гель із вмістом 0,1% адапалену за ефективністю не поступається гелю, що містить 0,025% третиноїну, але має кращий профіль безпеки (Grosshans E. et al., 1998). Рандомізоване порівняння гелів із вмістом адапалену 0,1 та 0,3% засвідчило більшу ефективність вищої концентрації (Thiboutot D. et al., 2006).
Найбільшу ефективність з-поміж РМ демонструє тазаторен, котрий використовується і для лікування псоріазу (Leyden J. et al., 2002; Webster G. et al., 2002). Але водночас це тератоген, віднесений до категорії X, що не повинен застосовуватися при вагітності, лактації, а також у жінок фертильного віку за відсутності надійної контрацепції.
Місцеве застосування антибіотиків
Місцеве застосування антибіотиків, зокрема кліндаміцину та еритроміцину, також зменшує концентрацію C. acnes. Однак через часту резистентність бактерій ці препарати не слід застосовувати як монотерапію. Фіксовані комбінації, що містять кліндаміцин з третиноїном або БП, еритроміцин з БП (табл.), знижують концентрацію антибіотикорезистентних штамів C. acnes та демонструють вищу ефективність порівняно з монотерапією кожним з препаратів (Lookingbill D. et al., 1997).
Інші препарати для місцевого застосування
Дапсон
Дапсон у вигляді гелю ефективний при запальних акне. Він має сприятливий профіль безпеки і часто використовується у пацієнтів з чутливою шкірою або темнішими тонами шкіри (Del Rosso J. et al., 2015; Alexis A. et al., 2016). Описані нечисленні випадки гемолізу, особливо при одночасному застосуванні триметоприм-сульфаметоксазолу, а також випадок метгемоглобінемії внаслідок випадкового застосування дапсону у немовляти (Graff D. et al., 2016). Визначення активності глюкозо‑6-фосфатдегідрогенази не є необхідним навіть у групах ризику (Piette W. et al., 2008).
Ацелаїнова кислота
Ацелаїнова кисота – це дикарбоксильна кислота, що пригнічує ріст C. acnes та запобігає порушенням кератинізації. Застосовується переважно через здатність зменшувати післязапальну гіперпігментацію. Може бути корисною при легких проявах у вигляді комедонів та запальних вугрів.
Саліцилова кислота
Саліцилова кислота входить до складу багатьох препаратів. Незважаючи на дуже обмежені доказові дані, має комедолітичну дію. Вважається менш ефективною, ніж РМ, але має добрий профіль безпеки і може застосовуватися для початкової терапії при легких проявах.
Системні антибіотики
Системні антибіотики широко застосовують для контролю запалення у пацієнтів із проявами середньої тяжкості та тяжкими. Їх необхідно комбінувати з РМ та БП. Враховуючи стурбованість щодо підвищення резистентності, на сьогодні рекомендують обмежувати термін їхнього використання до 3-4 міс. Після досягнення клінічного покращення подальша терапія включає РМ з/без БП, залежно від типу ураження. У клінічних випробуваннях, які оцінювали ефективність комбінованої терапії, через 3 міс загальний показник ураження зменшувався на 60% (Gold L. et al., 2010; Zaenglein A. et al., 2013). При використанні гелю з 0,1% вмістом адапалену для підтримуючої терапії після курсу антибіотиків 75% пацієнтів зберігали клінічне покращення порівняно з 54% у групі плацебо (Thiboutot D. et al., 2006).
Найчастіше використовують тетрацикліни. Вони не лише знижують концентрацію C. acnes, а й зменшують запалення, апоптоз, розпад ретиноєвої кислоти і ферментів, регулюють проліферацію клітин та є антиоксидантами. Перевага надається міноцикліну та доксицикліну (Lee Y. et al., 2014). Власне, тетрациклін застосовують рідше через погану біодоступність, що зумовлює необхідність прийому натще. У разі середньої тяжкості та тяжких проявах доксициклін з модифікованим вивільненням у добовій дозі 40 мг за ефективністю не поступався дозі 100 мг/день; ефективність обох режимів дозування істотно перевищувала ефект плацебо. Прояви побічної дії, особливо шлунково-кишкові розлади, нечасто спостерігалися при застосуванні дози 40 мг (Moore A. et al., 2015).
Для лікування акне використовують також триметоприм-сульфаметоксазол, пеніциліни, цефалоспорини та макроліди. Дані щодо їхнього впливу у цієї категорії пацієнтів обмежені, тому зазначені препарати слід рекомендувати лише у випадках непереносимості тетрациклінів.
Гормональна терапія
Комбіновані оральні контрацептиви
Застосування комбінованих оральних контрацептивів (КОК), що містять естроген та прогестин у дорослих жінок, має протизапальний ефект, наближений до системних антибіотиків, але для досягнення клінічного покращення необхідно більше часу. Їх часто застосовують як терапію ІІ лінії у дорослих жінок та підлітків, насамперед при СПЯ. За результатами метааналізу 32 рандомізованих досліджень, 6-місячний курс терапії КОК зменшував запальні зміни на 62% (Koo E. et al., 2014).
Нещодавно для лікування акне затверджено Орто Три-Циклен (етиніл естрадіол-норгестимат), Естростеп (етиніл естрадіол-норетиндрон), Джаз та Beyaz (етиніл естрадіол-дроспіренон), хоча більшість інших контрацептивів ІІІ-IV покоління, що містять прогестин, також є ефективними. Прогестини І генерації, такі як норетиндрон та норгестрел, мають андрогенний ефект та можуть викликати загострення акне.
Спіронолактон
Спіронолактон – це антиандроген, ефективний у жінок та підлітків, особливо при СПЯ. Хоча його вплив мало вивчений у рандомізованих дослідженнях, декілька ретроспективних іспитів та результати клінічних спостережень свідчать про суттєве клінічне покращення у жінок з акне (Charny J. et al., 2017; Isvy-Joubert A. et al., 2017; Grandhi R., Alikhan A., 2017).
Для пом’якшення побічних ефектів (чутливість грудей, нерегулярність менструального циклу) його призначають разом з КОК ІІІ-IV покоління. При вагітності спіронолактон протипоказаний через можливість фемінізації плоду чоловічої статі. Іноді спостерігається гіперкаліємія, насамперед в осіб з хворобами нирок або при супутньому застосуванні діуретиків, які зберігають калій. За відсутності таких категорій ризику, рутинний контроль калію в крові не потрібний (Plovanich M. et al., 2015).
Системні ретиноїди
Ізотретиноїн
Ізотретиноїн високоефективний для лікування вузликово-кистозних акне, використовується як засіб ІІ лінії при середньої тяжкості та тяжких проявах, резистентних до інших видів терапії. Специфічний механізм дії залишається нез’ясованим, але він зменшує виділення шкірного сала, концентрацію C. acnes та ступінь запалення, має виражений комедолітичний ефект. Це потужний тератоген, тому при призначенні жінкам фертильного віку в усьому світі застосовують різні програми попередження вагітності. Для прикладу, у США використання ізотретиноїну регулюється програмою iPLEDGE (деталі на сайті www.ipledgeprogram.com). Препарат можуть призначати лише зареєстровані провайдери, причому кожного пацієнта, незалежно від статі, необхідно реєструвати із заповненням письмової інформованої згоди. Пацієнти фертильного віку повинні отримувати дві специфічні форми контрацепції та щомісяця проводити тест на вагітність.
Сухість шкіри та слизових оболонок є найбільш частим проявом побічної дії ізотретиноїну. Можливе також підвищення сироваткових рівнів тригліцеридів, холестерину ліпопротеїнів низької щільності та амінотрансфераз (Zane L. et al., 2006). Тому дані показники треба контролювати до початку терапії та після досягнення максимальної терапевтичної дози (Hansen T. et al., 2016). Попередні повідомлення про те, що ізотретиноїн підвищує ризик неспецифічних запальних захворювань кишечника, не підтверджені даними останніх досліджень (Lee S. et al., 2016).
Враховуючи те, що ретиноїди легко проникають крізь гематоенцефалічний бар’єр, а також високу частоту депресії у підлітковому віці та у пацієнтів з тяжкими акне, під час кожного візиту доцільно проводити контроль ризику депресії у всіх пацієнтів, які приймають ізотретиноїн.
Отже, вугрі – це не лише косметичний дефект, а й серйозні психологічні проблеми, що значно погіршують якість життя пацієнтів. Ефективне лікування акне вимагає подальшого вивчення патогенетичних механізмів. Терапією першої лінії рекомендовано місцеве застосування ретиноїдів з бензоїл пероксидом. У разі неефективності призначають 3-4-місячні курси оральних тетрациклінів з подальшою місцевою терапією. Альтернативою у жінок може бути гормональна терапія. За умов резистентності або при тяжких вузликово-кистозних проявах застосовують ізотретиноїн, що вимагає надійної контрацепції у пацієнтів фертильного віку.
Підготувала Ольга Королюк
Медична газета «Здоров’я України 21 сторіччя» № 2 (447), січень 2019 р.


