20 березня, 2019
Хирургическая тактика при гемангиомах печени
 Гемангиома печени – наиболее часто встречающаяся доброкачественная опухоль мезенхимального происхождения, представленная конгломератом сосудов [1]. Эта патология выявляется у 2% взрослого населения [2]. В отдельных исследованиях обнаружена взаимосвязь между развитием гемангиом и уровнем женских половых гормонов в крови [3]. В то же время некоторые источники сообщают о семейном типе наследования гемангиом печени [4].
Гемангиома печени – наиболее часто встречающаяся доброкачественная опухоль мезенхимального происхождения, представленная конгломератом сосудов [1]. Эта патология выявляется у 2% взрослого населения [2]. В отдельных исследованиях обнаружена взаимосвязь между развитием гемангиом и уровнем женских половых гормонов в крови [3]. В то же время некоторые источники сообщают о семейном типе наследования гемангиом печени [4].
В настоящее время предложено множество теорий возникновения гемангиом, однако их этиология остается неизвестной. Выделены факторы, влияющие на развитие гемангиом печени: лекарственные препараты – глюкокортикоидные гормоны и гормоны эстрогенного ряда (оральные контрацептивы), кломифенцитрат, человеческий хорионический гонадотропин, а также такие физиологические состояния, как беременность [5, 6].
Нередко гемангиомы выявляются случайно благодаря доступности современных неинвазивных диагностических методов. Ультразвуковое исследование (УЗИ), спиральная компьютерная томография (СКТ) и магнитно-резонансная томография (МРТ) в большинстве случаев позволяют установить правильный диагноз, однако это удается не всегда. В таких случаях на помощь приходит позитронно-эмиссионная томография (ПЭТ), а также хирургическое вмешательство. Предметом дискуссии остаются вопросы выбора объема хирургического вмешательства, необходимости удаления несимптомных гемангиом больших размеров.
Отсутствие единого мнения относительно показаний к оперативному лечению и хирургической тактики обусловили проведение анализа на основе собственных наблюдений с целью разработки наиболее оптимального лечебно-диагностического алгоритма при гемангиомах печени.
Материалы и методы
В отделении хирургии печени и желчевыводящих путей ГУ «Институт общей и неотложной хирургии им. В.Т. Зайцева НАМН Украины» с 2010 по 2018 г. прошел лечение 51 пациент с гемангиомами печени. Возраст больных варьировал от 38 до 74 лет. Средний возраст составил 56,8 года. Отмечено преобладание женщин – 38 (74,5%); количество мужчин составило 13 (25,5%). Более чем у 70% пациентов имелись жалобы на ощущение тяжести и боль в правом подреберье. Диагноз устанавливали на основании данных УЗИ, СКТ, МРТ.
Результаты
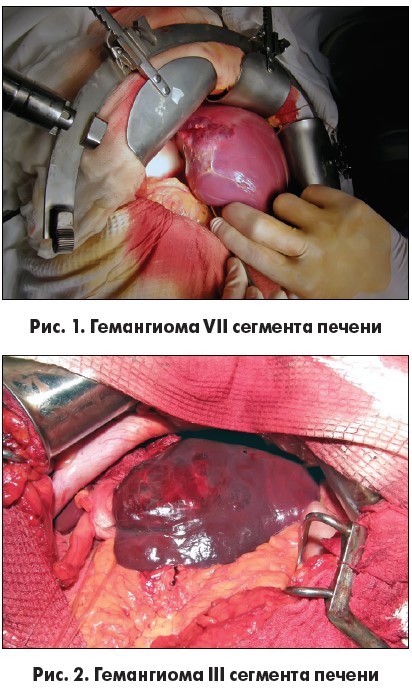 Учитывая недостаточную информативность вышеуказанных диагностических методов, 4 (7,8%) пациентам выполнили лапароскопию с последующей конверсией доступа в лапаротомию и резекцией печени с гемангиомой при необходимости. У 23 (45%) пациентов имелся одиночный узел, у 10 (19,6%) было выявлено два узла и у 18 (35,2%) – три узла и более. Средний размер гемангиом составил 9,6 см (от 3,6 до 22 см). В 78,4% случаев узлы были от 6 до 10 см в диаметре, в 21,6% – более 10 см. У 24 (47%) пациентов гемангиомы локализовались в правой доле печени (рис. 1), у 15 (29,4%) – в левой доле (рис. 2) и у 12 (23,6%) – в обеих долях.
Учитывая недостаточную информативность вышеуказанных диагностических методов, 4 (7,8%) пациентам выполнили лапароскопию с последующей конверсией доступа в лапаротомию и резекцией печени с гемангиомой при необходимости. У 23 (45%) пациентов имелся одиночный узел, у 10 (19,6%) было выявлено два узла и у 18 (35,2%) – три узла и более. Средний размер гемангиом составил 9,6 см (от 3,6 до 22 см). В 78,4% случаев узлы были от 6 до 10 см в диаметре, в 21,6% – более 10 см. У 24 (47%) пациентов гемангиомы локализовались в правой доле печени (рис. 1), у 15 (29,4%) – в левой доле (рис. 2) и у 12 (23,6%) – в обеих долях.
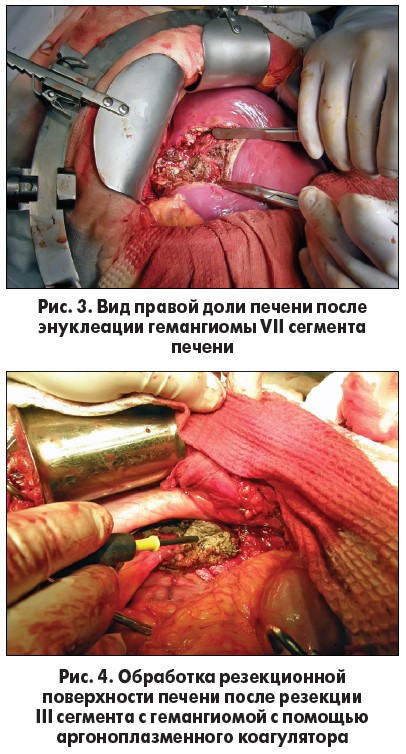
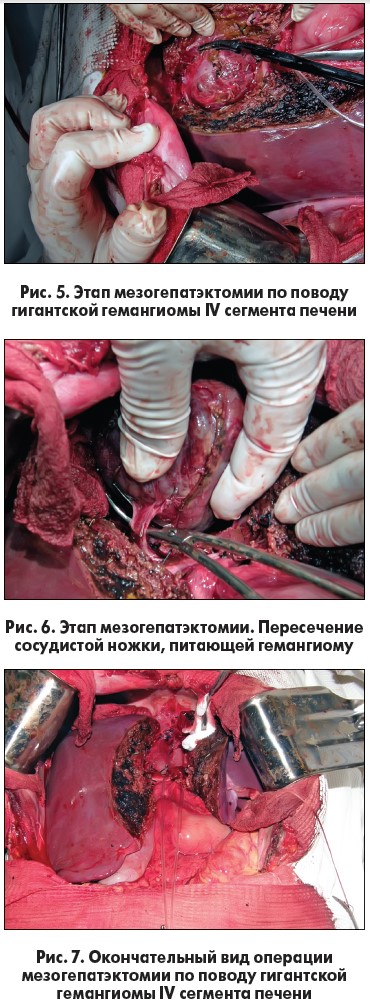
Выполнены следующие оперативные вмешательства: энуклеация гемангиомы – 12 (23,5%) пациентам, сегментарные резекции печени с гемангиомой – 15 (29,4%) (рис. 3, 4), правосторонняя гемигепатэктомия – 8 (15,7%), левосторонняя латеральная резекция печени – 6 (11,8%), расширенная правосторонняя гемигепатэктомия – 5 (9,8%), мезогепатэктомия – 1 (2%) (рис. 5-7), лапароскопическая резекция левой латеральной секции печени – 4 (7,8%).
Перед началом диссекции паренхимы печени производили селективную сосудистую эксклюзию с прекращением афферентного кровотока печени путем выполнения Pringle-маневра с обязательным проведением ишемически-реперфузионного прекондиционирования. Диссекцию паренхимы печени выполняли с помощью методики «clamp-crushing». Для гемостаза резекционной поверхности использовали биполярную коагуляцию, аргоноплазменную коагуляцию, а также аппарат LigaSure для коагуляции мелких сосудов печени во время диссекции ее паренхимы.
С целью профилактики интраоперационной кровопотери пациентам вводили транексамовую кислоту в дозе 1 г внутривенно капельно.
Одним из обязательных этапов считалось выполнение интраоперационного УЗИ для более точного определения границ резекции. Анатомическую резекцию печени производили после перевязки сосудисто-секреторных ножек и печеночных вен, что позволяло обеспечить надежный гемостаз. В 7 (13,7%) случаях для дополнительного гемостаза резекционной поверхности печени применяли Тахокомб.
 Гистологическое исследование во всех случаях подтвердило наличие кавернозных гемангиом.
Гистологическое исследование во всех случаях подтвердило наличие кавернозных гемангиом.
Осложнения отмечены у 5 (11,8%) пациентов. Из них у 2 (3,9%) пациентов на 2-3-й день после правосторонней гемигепатэктомии выполнена лапаротомия по поводу внутрибрюшного кровотечения, проведен гемостаз. У 3 (5,9%) пациентов отмечено развитие правостороннего реактивного плеврита – проводились плевральные пункции. Желчеистечения в послеоперационном периоде не отмечено. Летальный исход отмечен в 1 (1,9%) случае. Причиной смерти стала острая сердечно-сосудистая недостаточность.
Послеоперационный период в среднем составил 11,4 суток (от 9 до 21).
При динамическом наблюдении за пациентами в течение от 3 до 12 месяцев после резекции печени отмечена ее регенерация или компенсаторное увеличение оставшейся доли.
Обсуждение
Большинство гемангиом печени являются кавернозными. Они, как правило, одиночные, способны достигать гигантских размеров и вызывать появление клинических симптомов. Капиллярные гемангиомы встречаются очень редко. J.-Y. Jhuang и соавт. описали всего 7 наблюдений капиллярных гемангиом [7]. В то же время M. Scialpi и соавт. ставят под сомнение возможность их появления в печени [8].
Макроскопически гемангиомы представляют собой отграниченные солитарные очаги, реже отмечаются множественные и диффузные поражения. Размер их может варьировать от 2 мм до 20 см в диаметре. Опухоль, как правило, представлена массой кровеносных сосудов, имеющих атипичное строение, различные направления и диаметр. Опухолевый узел в большинстве наблюдений располагается под капсулой Глиссона, имеет гладкую поверхность, красно-синюю окраску и четкое отграничение от паренхимы печени. При надавливании гемангиома спадается, а после прекращения компрессии – восстанавливает свой объем. Бо́льшая часть образования может располагаться вне печени и быть связанной с ней ножкой [9].
Микроскопически гемангиома состоит из сосудистых полостей, выстланных эндотелием и разделенных соединительнотканными перегородками. Эти сосудистые пространства могут содержать тромбы и кальцинаты или формировать зоны уплотнения с участками гиалинизации. Флеболиты также иногда находятся в гемангиомах. Данные о малигнизации гемангиом отсутствуют [10].
 Проведенный нами анализ результатов патогистологических исследований показал кавернозную структуру гемангиом во всех случаях, что подтверждает мнение M. Scialpi и соавт. о возможности развития капиллярных гемангиом в печени.
Проведенный нами анализ результатов патогистологических исследований показал кавернозную структуру гемангиом во всех случаях, что подтверждает мнение M. Scialpi и соавт. о возможности развития капиллярных гемангиом в печени.
Гемангиомы небольших размеров обычно не беспокоят пациентов. Как правило, они случайно обнаруживаются при обследовании либо во время оперативных вмешательствах по поводу другой патологии, а также при аутопсии. Гемангиомы больших размеров клинически проявляют себя такими симптомами, как чувство тяжести и/или боль в правом подреберье, которые являются основными жалобами пациентов с гемангиомами размером более 6 см [1, 11-13].
Боль может быть вызвана растяжением капсулы печени, тромбозом и инфарктом опухоли, кровоизлиянием в опухоль или сдавлением окружающих тканей и органов. Часто у пациентов с гемангиомами печени выявляют гемангиомы кожи, но связь между этими процессами не установлена [14].
Жалобы присутствовали у 61,7% пациентов, находившихся на лечении в клинике Института. Клинические проявления в основном были обусловлены объемом и давлением гемангиомы на окружающие органы: боль (75,2%), чувство тяжести в правом подреберье и эпигастрии (19,7%), нарушение эвакуации из желудка при гигантских гемангиомах (5,1%).
Гемангиомы печени можно встретить в составе ряда синдромов: синдром Клиппеля – Треноне – Вебера (гемангиома печени, врожденная гемигипертрофия, пламенеющий невус с гемимегалэнцефалией или без таковой); болезнь Ослера – Рандю – Вебера (многочисленные мелкие гемангиомы кожи лица, губ, языка, слизистой рта, желудочно-кишечного тракта, печени); болезнь фон Хиппеля – Линдау (гемангиома мозжечка, сетчатки, печени и поджелудочной железы); системная красная волчанка (встречаются множественные гемангиомы печени).
Наиболее опасным осложнением гемангиом печени является разрыв опухоли с кровотечением, приводящим к гемоперитонеуму или гемобилии и геморрагическому шоку. Риск клинически значимого кровотечения не превышает 1% [15]. Разрыв больших гемангиом может присходить вследствие закрытых травм живота, а также спонтанно. Летальность при спонтанном разрыве гемангиомы достигает 60% [16].
Также могут возникать осложнения, обусловленные масс-эффектом – нарушение эвакуации из желудка, механическая желтуха, синдром нижней полой вены, синдром Бадда – Киари, синдром портальной гипертензии, артериовенозное шунтирование (сердечная недостаточность) [17, 18].
Одним из опасных осложнений, которое сопровождается 30% летальностью, является развитие синдрома Казабаха – Мерритта [19]. Его возникновение связано с тем, что при наличии гигантских гемангиом, вследствие внутриопухолевого застоя крови и активации тромбоцитов, развивается коагулопатия потребления, что приводит к невозможности хирургического гемостаза [20]. Ни в одном из наших наблюдений разрыва гемангиом печени не отмечено.
Практически в 50% случаев гемангиомы локализуются в правой доле печени, в то время как в левой доле они выявляются в 30% случаев, а в обеих долях печени – в 27% случаев [21]. До 90% гемангиом сохраняют свой постоянный размер без тенденции к росту [22]. Гемангиомы размером более 4-6 см в диаметре считают гигантскими [23]. Однако существует и другое мнение, согласно которому гигантскими называют гемангиомы размером более 10 см [24].
Считается, что размер опухоли и ее локализация влияют на частоту развития клинических симптомов. Согласно данным A.J. Koszka и соавт., опухоль диаметром 4 см вызывает жалобы у 40% пациентов, при диаметре 10 см жалобы предъявляют 90% больных [25]. Кроме того, отмечено, что диаметр симптомных гемангиом в левой доле меньше, чем в правой [26].
Мы не выявили зависимость частоты развития симптомов от размеров и локализации гемангиом. Это можно объяснить тем, что клиническая картина у больных с небольшими гемангиомами может быть обусловлена не самой гемангиомой, а наличием сопутствующих заболеваний. Мы считаем, что следует с осторожностью интерпретировать клиническую картину при выявлении гемангиомы, особенно при ее небольшом размере.
Диагностика гемангиом печени не представляет особых трудностей, поскольку опухоль имеет ряд характерных признаков, на основании которых диагноз может быть установлен правильно. Рутинные лабораторные исследования обычно не выявляют отклонений от нормы. Редко может развиваться тромбоцитопения вследствие секвестрации и разрушения тромбоцитов в крупных узлах. Появление гипофибриногенемии связывают с внутриопухолевым фибринолизом. Уровни альфа-фетопротеина и карциноэмбрионального антигена (СЕА) остаются в пределах нормы [5, 22].
Среди диагностических методов УЗИ является самым дешевым и доступным, однако чувствительность метода составляет 49% [11]. В 70% наблюдений на сонограмме гемангиома представлена округлым гиперэхогенным однородным образованием с четкими границами и ровными контурами, чаще подкапсульной локализации. Характерно отсутствие роста в динамике. Применение эхоконтрастных препаратов позволяет увеличить чувствительность УЗИ [27]. Мы применили УЗИ в 90% наблюдений в качестве первой линии инструментальной диагностики. Чувствительность метода, по нашим данным, составила 51%. Эхоконтрастные препараты не применяли.
СКТ позволяет расширить диагностические возможности. Чувствительность СКТ органов брюшной полости в выявлении гемангиом составляет 83,6%. Характерное накопление контрастного вещества опухолью (от периферии к центру) является патогномоничным для гемангиомы [28]. Чувствительность СКТ в выявлении гемангиом печени в наших наблюдениях составила 78,4%.
МРТ имеет высокую чувствительность (более 90%) и специфичность (90-100%) в ряду неинвазивных методов диагностики гемангиом печени [29]. Мы выполнили МРТ только лишь 15,6% пациентов при сомнительных данных УЗИ и/или КТ.
Цифровая субтракционная ангиография основана на внутривенном введении рентгеноконтрастного вещества с последующим получением рентгеновских изображений и их цифровой обработкой. Метод уступает прямой артериографии и не имеет широкого применения в клинической практике [30].
ПЭТ – новый метод визуальной диагностики очаговых заболеваний печени. Основан на применении меченых короткоживущих изотопов вещества (радиофармпрепаратов), участвующих в различных метаболических процессах. Изображение создает томограф, регистрирующий гамма-лучи, образующиеся в результате соединения позитронов и электронов в тканях пациента (аннигиляции). К сожалению, место данного метода в диагностике гемангиом печени до сих пор не определено [29].
В ряде случаев, когда неинвазивные диагностические методы бессильны, лишь ангиография сосудов печени позволяет установить правильный диагноз. Иногда гемангиома может изменять обычную анатомию сосудов печени: при артериографии ветви печеночной артерии могут быть смещены, деформированы. Гемангиома представлена очагом неправильной формы или «озером» контрастного вещества, длительно сохраняющимся после завершения артериальной фазы исследования. Также опухоль может выглядеть как замкнутое или разорванное кольцо с аваскулярным центром [31].
Чрескожная биопсия гемангиомы печени сопряжена с высоким риском кровотечения. Не следует выполнять биопсию, если данные других диагностических исследований свидетельствуют в пользу гемангиомы. Биопсия показана лишь в случаях неясного диагноза [32].
Мы считаем выполнение биопсии опухолевого образования при подозрении на гемангиому нецелесообразным вследствие чрезвычайно высокого риска развития постманипуляционного внутрибрюшного кровотечения. В случаях неоднозначности результатов неинвазивных методов диагностики (что не было отмечено ни в одном из 51 наблюдения) предпочтение следует отдавать лапароскопии.
Дифференциальную диагностику следует проводить с доброкачественными (киста, аденома, фокальная нодулярная гиперплазия, узлы-регенераты, абсцессы печени) и злокачественными (гепатоцеллюлярный рак, внутрипеченочная холангиокарцинома, метастазы) очаговыми заболеваниями печени.
К сожалению, в настоящее время отсутствует четкий алгоритм хирургического лечения гемангиом печени. На сегодняшний день медикаментозного лечения гемангиом не существует. Операция является основным методом лечения.
Показаниями к оперативному лечению являются: гемангиомы размером более 4-6 см при наличии клинических симптомов; случаи, когда нельзя исключить злокачественный характер очагового образования печени; быстрорастущие гемангиомы; гемангиомы на сосудистой ножке, так как существует возможность их перекручивания [33-35].
Удаление гемангиомы возможно путем энуклеации опухоли и резекции паренхимы печени с опухолью. A. Alper и соавт. впервые описали энуклеацию гемангиомы [36]. Она возможна благодаря наличию «футляра» из уплотненной ткани печени (псевдокапсулы), который образует четкую границу опухоли [37].
Энуклеация имеет преимущество перед резекцией в связи с максимальным сохранением функционирующей паренхимы печени. При энуклеации меньше интраоперационная кровопотеря, ниже частота послеоперационных осложнений и желчеистечения [38].
Согласно нашим наблюдениям, энуклеация сопровождается меньшими показателями интраоперационной кровопотери, частоты послеоперационных осложнений и желчеистечений. Количество пациентов, которым выполнена энуклеация гемангиомы, составило 23,5%. Остальным же пациентам выполнены резекционные вмешательства в объеме сегментарной резекции печени с гемангиомой – 29,4%, правосторонней гемигепатэктомии – 15,7%, левосторонней латеральной резекции печени – 11,8%, расширенной правосторонней гемигепатэктомии – 9,8%, мезогепатэктомии – 1 (2%), лапароскопической резекции левой латеральной секции печени – 4 (7,8%).
Выбор оперирующего хирурга в пользу резекции либо энуклеации опухоли определяется размером и локализацией гемангиомы. Энуклеация центрально расположенных гемангиом технически сложнее, длительнее и сопровождается большей кровопотерей по сравнению с энуклеацией периферичеких опухолей. Летальность и частота осложнений при этом одинаковы [39].
Анатомическая резекция печени целесообразна при гигантских размерах гемангиомы, занимающей всю долю, при глубокой локализации, а также при наличии хоть малейших сомнений в доброкачественности опухолевого процесса [40].
Выполнить оперативное вмешательство невозможно при диффузном поражении печени, близком расположении к крупным сосудам и при тяжелых сопутствующих заболеваниях. В этих случаях методом выбора является эндоваскулярная артериальная эмболизация гемангиом. В качестве эмболизирующего вещества используют поливинилалкоголь или другие препараты [31, 41]. Манипуляция приводит к уменьшению размеров опухоли на 15-20% у 30-50% пациентов, уменьшая тем самым симптоматику и риск осложнений [42, 43]. Также возможно использование указанного метода при гигантских гемангиомах в качестве подготовительного этапа. После уменьшения опухоли в объеме возможен радикальный этап оперативного лечения [44]. В своих наблюдениях мы не использовали эндоваскулярную артериальную эмболизацию гемангиом.
Y. Cui и соавт. предложили использовать новые технологии лечения – чрескожную радиочастотную деструкцию под контролем УЗИ. Однако этот метод в нашей стране не нашел широкого применения [45].
Выводы
Современные неинвазивные методы диагностики позволяют установить правильный диагноз в большинстве случаев. К инвазивным методам диагностики следует прибегать лишь в случаях неинформативности неинвазивных методов. Выраженная клиническая симптоматика, неуверенность в диагнозе и увеличение гемангиомы в размерах являются показаниями к ее удалению. При нерезектабельных гемангиомах с распространением на обе доли печени целесообразно выполнять эмболизацию сосудов, питающих опухоль, в виде самостоятельного метода лечения, а также в качестве предоперационной подготовки перед резекцией печени. Небольшой размер гемангиом, их близкое расположение к диафрагмальной поверхности печени позволяют выполнить их энуклеацию. При больших гемангиомах, их центральном расположении или расположении в толще печеночной паренхимы более целесообразным является резекция участка печени с гемангиомой.
Литература
1. Завенян З.С., Ратникова Н.П., Камалов Ю.Р., Синицын В.Е., Багмет Н.Н., Скипенко О.Г. Гемангиомы печени: клиника, диагностика, тактические подходы к лечению. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. – 2004. – № 5. – Т. 14. – С. 14-21.
2. Federle M.P., Brancatelli G., Blachar A. Hepatic Hemangioma. New Engl Journal of Medicine. – 2000. – 343 5. – Р. 638-639.
3. Glinkova V., Shevah O., Boaz M. et al. Hepatic Hemangiomas: possible association with female sex hormones Gut. – 2004. – 53 9. – Р. 1352-1355.
4. Redondo D.P., Llames V.R., Caro-Paton A. Familial hepatic hemangiomas. Gastroent Hep. – 2004. – 27 5 – Р. 314-316.
5. Largiader F. et al. Checkliste Chirurgie: Viszeral and Allge-meinchirurgie – 7, voellig bearb. Und erw. Aufl. Stuttgart; New York: Thiemme. – 1998. – 338 p.
6. Takahashi T. et al. Multiple cavernous hemangiomas enlargement during longterm steroid therapy for myasthenia gravis Dig Dis Sci. – 1998. – Vol 43 #7 – P. 1553-1561.
7. Jhuang J. – Y., Lin L. – W., Hsieh M.S. Adult capillary hemangioma of the liver: Case report and literature review Kaohsiung J Med Sci. – 2001. – V.27. – P. 344-34.
8. Scialpi M., Piscioli I., Pusiol T. et al. Does hepatic adult capillary hemangioma exists? Surg Today. – 2010. – V. 40. – P. 92.
9. Ishak K.G., Markin R.S. Liver Andersons Pathology Eds Damjanov I., Linder J. St. Louis, Mo: Mosby. – 1996. – P. 1834.
10. Okano H. et al. Natural course of cavernous hepatic hemangioma Oncol Rep. – 2001. – Vol 8 #2. – P. 411-414.
11. Farges O., Daradkeh S., Bismuth H. Cavernous Hemangiomas of the liver: are there any indications for resection? Wld J Surg. – 1995. – V. 19. – P. 19-24.
12. Terkivatan T., de Wilt J.H., de Man R.A. et al. Indications and long-term outcome of treatment for benign hepatic tumors: a critical appraisal Arch Surg. – 2001. – V. 136. – P. 1033-1038.
13. Biecker E., Fischer H.P., Strunk H. et al. Benegn hepatic tumours Z Gastroenterol. – 2003. – V. 41. – P. 191-200.
14. Lorete G., Georgesco G., Sirinelli D. et al. Cutaneous immature hemangioma and hepatic angioma: there is no frequent association Ann Dermatol Venereol. – 1996. – V.123. – P. 789-790.
15. Gilon D., Slater P.E., Benbassat J. Can decision analysis help in the management of giant hemangioma of the Liver J. Clin. Gastroenterol. – 1991. – Vol. 13. – P. 255-258.
16. Cappellani A., Zanghi A., Di Vita M. et al. Spontaneous rupture of a giant hemangioma of the liver Ann Ital Chi. – 2000. – V. 71. – P. 379-383.
17. Tani A., Yoshida H., Mamada Y. et al. Extrahepatic portal venous obstruction due to a giant hepatic hemangioma associated with Kasabach-Merritt syndrome J. Nippon Med Sch. – 2010. – V. 77. – P. 269-272.
18. Полисалов В.Н., Гранов Д.А. Хирургическое лечение гемангиом печени: зависимость хирургической тактики от формы заболевания // Вопросы онкологии. – 2003. – № 49. – С. 630-635.
19. El-Dessouky M., Azmy A.F., Raine P.A. et al. Kasabach-Merrit syndrome J. Pediatr Surg. – 1988. – V. 23. – P. 109-111.
20. Hall G.W. Kasabach – Merritt syndrome: pathogenesis and management Br J Haematol. – 2001. – V. 112. – P. 851-862.
21. Arnoletti J.P. et al. Surgical treatment of benign hepatic mass lesions Amer Surg. – 1999. – Vol. 65 #5. – P. 431-433.
22. Okano H. et al. Natural course of cavernous hepatic hemangioma Oncol Rep. – 2001. Vol. 8 #2. – P. 411-414.
23. Moser C. et al. Familial giant hemangiomas of the liver. Study of a family and review of the literature Surg Today. – 1998. – Vol. 87 #14. – P. 461-468.
24. Koszka A.J., Ferreira F.G., de Aquino C.G. et al. Resection of rapid-growing 40 cm giant liver hemangioma Wld J Hepalogy. – 2010. – V. 2. – P. 292-294.
25. Goodman Z. Benign tumors of the liver. In: Okuda K., Ishak K.G. eds, Neoplasms of the liver. Tokyo: Springer-Verlag. – 1987. – Р. 105-125.
26. Giuliante F., Ardito F., Vellone M. et al. Reapprasial of surgical indications and approach for liver hemangioma: single-center experience on 74 patients. Am J Surg. – 2011; 201: 6. – Р. 741-748.
27. Tanaka S. et al. Dynamic sonography of hepatic tumours Amer J Roentgenol. – 2001. – Vol. 177 #4. – P. 799-805.
28. Semelka R.C., Martin D.R., Balci C., Lance T. Focal liver lesions: comparsion of dual-phase CT and multisequence multiplanar MR imaging including dynamic gadolinium enhancement J Magn Reson Imaging. – 2001. – 13 3. – Р. 397-401.
29. Motohara T. et al. MR imaging of benign hepatic tumors Magn Reson Imaging Clin N Am. – 2002. – Vol. 10 #1. – P. 1-14.
30. Jelinek J. Imaging of liver hemangiomas Amer J Roentgenol. – 1996. – Vol. 166 #2. – P. 459.
31. Deutsch G.S. et al. Embolization for management of hepatic hemangiomas Amer Surg. – 2001. – Vol. 67 #2. – P. 159-164.
32. Heilo A. et al. Liver hemangioma: US-guided 18-guage core needle biopsy Radiology. – 1997. – Vol. 204 #3. – P. 719-722.
33. Борисов А.Е. и др. Хирургическая тактика при гемангиомах печени // Вестн. хир. – 2001. – Т. 160. – № 2. – С. 99-103.
34. Popescu I. et al. Liver hemangioma revisited: current surgical indications, technical aspects, results Hepatogastroenterology. – 2001. – Vol. 48 #39. – P. 770-776.
35. Vallet C. et al. Should benign tumors of the liver be operated Swiss Surg. – 2002. – Vol. 8 #1. – P. 25-30.
36. Alper A., Ariogul O., Emre A. et al. Treatment of the liver hemangiomas by enucleation Arch. Surg. – 1988. – V. 123. – P. 660-661.
37. Веронский Г.И. Лечение гемангиом печени // Анн. хир. гепатологии. – 2000. – № 5. – С. 19-26.
38. Lerner S.M., Hiatt J.R., Salamandra J. et al. Giant cavernous liver hemangiomas: effect of operative approach on outcome Arch Surg. – 2004. – V. 139. – P. 818-821.
39. Fu X.H., Lai E.C., Yao X.P. et al. Enucleation of liver hemangiomas: is there a difference in surgical outcomes for centrally or peripherally located lesions? Am J Surg. – 2000. – V. 198. – P. 184-187.
40. Duxbury M.S., Garden O.J. Giant hemangioma of the liver: observation or resection? Dig Surg. – 2010. – V. 27. – P. 7-11.
41. Srivansava D.N., Gandhi D., Seith A. et al. Transcatheter arterial embolization in the treatment of symptomatic cavernous hemangiomas of the liver: a prospective study Abdom Imaging. – 2001. – V. 26. – P. 510-514.
42. Zeng Q., Li Y., Chen Y. et al. Gigantic cavernous hemangioma of the liver treated by intra-arterial embolization with pingyangmycin-lipiodol emulsion: a multi-center study Cardiovasc Intervent Radiol. – 2004. – V. 27. – P. 481-485.
43. Cao X., He N., Sun J. et al. Interventional treatment of huge hepatic cavernous hemangioma Chin Med J (Engl). 2000 V113 P. 927-929.
44. Akamatsu N., Sugawara Y., Komagome M. et al. Giant liver hemangioma resected by trisectionectomy after efficient volume reduction by transcatheter arterial embolization: a case report J Med Case Reports. – 2010. – V. 4. – P. 283.
45. Cui Y. et al. Ultrasonography guided percutaneous radiofrequency ablation for hepatic cavernous hemangioma World J Gastroenterol. – 2003. – Vol. 9 #9. – P. 2132-2134.


