26 березня, 2019
Оптимізація лікування сухої форми вікової макулярної дегенерації
 Вікова макулярна дегенерація (ВМД) – це хронічний дистрофічний процес з ураженням хоріокапілярного шару та пігментного епітелію в ділянці жовтої плями сітківки, що супроводжується втратою центрального зору переважно в осіб віком понад 50 років, не пов’язана з катарактою чи іншим захворюванням очей (код МКХ Н 35.3). З віком частота ВМД підвищується у 20-25 разів: її ознаки виявляють у чверті чоловіків і третини жінок, яким виповнилося 75 років (Hageman G. S. et al., 2008; Arroyo J. G., 2018).
Вікова макулярна дегенерація (ВМД) – це хронічний дистрофічний процес з ураженням хоріокапілярного шару та пігментного епітелію в ділянці жовтої плями сітківки, що супроводжується втратою центрального зору переважно в осіб віком понад 50 років, не пов’язана з катарактою чи іншим захворюванням очей (код МКХ Н 35.3). З віком частота ВМД підвищується у 20-25 разів: її ознаки виявляють у чверті чоловіків і третини жінок, яким виповнилося 75 років (Hageman G. S. et al., 2008; Arroyo J. G., 2018).
За даними ВООЗ, в структурі офтальмологічних причин втрати зору частка ВМД становить 9% (Бикбов М. и соват., 2013). Найбільшу поширеність цього захворювання відзначено у Європі та Північній Америці, передовсім у представників європеоїдної раси (Klein R. et al., 2004; Wong W. et al., 2014). Досить часто хворобу виявляють і в країнах Азіатського регіону (Cheung C. et al., 2012). Поширеність ВМД демонструє тенденцію до зростання: за прогнозами, у глобальному масштабі до 2020 р. 196 млн осіб матимуть ВМД, а до 2040 р. їх число зросте до 288 млн (Wong W. et al., 2014).
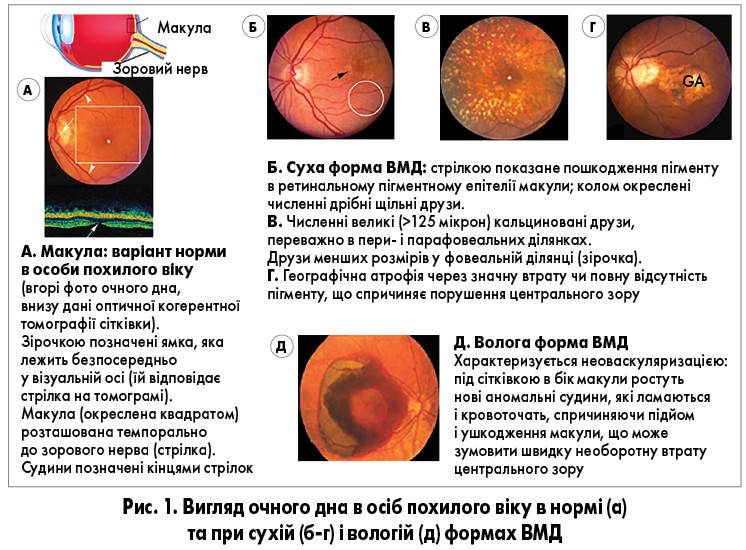
Макула, або жовта пляма, – це зона сітківки з найбільшою кількістю колбочок, яка відповідає за фокусування світла, що забезпечує ясність і чіткість зорових образів, насамперед у центрі поля зору. Це дає людині можливість впізнавати оточуючих, читати, керувати автомобілем тощо. При ВМД виникає дистрофія тканин жовтої плями, передовсім пігментного епітеліального шару, а також судин, які кровопостачають цю ділянку (рис. 1).
Основною причиною дистрофії є вікова інволюція тканин ока, утім, швидкість її виникнення і прогресування дуже варіабельна в різних людей. Вважають, що на ці процеси впливають генетичні чинники (спадковість), гендерні й етнічні особливості (ВМД частіше має місце в жінок, а також у європеоїдів зі світлим кольором очей, оскільки в них щільність макулярного пігменту найнижча), низка модифікованих факторів ризику, як-от куріння, атеросклеротичне ураження дрібних судин (утричі вищий ризик ВМД), артеріальна гіпертензія (підвищує ризик у 7 разів), стреси, цукровий діабет, далекозорість, часте перебування під прямими сонячними променями без захисних окулярів (сприяє утворенню та накопиченню токсичних метаболітів в епітеліальному шарі сітківки), неправильне харчування, надмірна маса тіла, нестача вітамінів і мікроелементів (Hageman G. S. et al., 2008; Arroyo J. G., 2018).
У 90% пацієнтів із ВМД виявляють суху форму, яка характеризується прогресуючим перебігом з розвитком дегенеративних змін у структурі шарів сітківки внаслідок накопичення аморфного матеріалу, що на пізніх стадіях призводить до формування географічної атрофії чи хоріоїдальної неоваскуляризації. Такі зміни зумовлюють зниження центрального зору, що спричиняє інвалідність та дезадаптацію пацієнтів (Пасечникова Н. В., 2007; Нероева Н. В., 2010; Тищенко О. Е., 2010; Долгова И. Г., 2012). На будь-якому етапі перебігу, особливо за умови впливу додаткових чинників ризику, суха форма ВМД може перейти у вологу; остання, своєю чергою, може індукувати швидку тяжку необоротну втрату центрального зору (Hageman G. S. et al., 2008).
Порушення антиоксидантного захисту та зниження оптичної щільності макулярного пігменту – важливі чинники патогенезу ВМД (AREDS Research Group, 2001; AREDS2 Research Group, 2013; Nolan J. et al., 2007, 2011; Dennison J. et al., 2013). Високоефективними інгібіторами вільних радикалів є пігменти лютеїн та зеаксантин, що належать до оксикаротиноїдів класу ксантофілів та забезпечують оптичний світлофільтр і захист пігментного епітелію й зорових клітин від шкідливого впливу ультрафіолету (Loughman J. et al., 2010; Nolan J. et al., 2012; Dennison J. et al., 2013). Майже 70% загального вмісту зазначених пігментів в оці сконцентровано в макулі, насамперед у її центральній зоні діаметром 100 мкм (Леонова Е. С. и соавт., 2010). У разі ВМД оптична щільність макулярного пігменту суттєво знижена, що підвищує негативний вплив вільних радикалів на сітківку (Beatty S. et al., 2001; Berendscot T. et al., 2002). Зменшення рівня природних антиоксидантів, як-от вітамини С, Е і β-каротин, цинк, мідь, також пришвидшує прогресування хвороби (AREDS Research Group, 2001; AREDS2 Research Group, 2013).
З огляду на це основними напрямами лікування сухих форм ВМД є корекція способу життя для усунення впливу окреслених вище модифікованих чинників ризику. Для зменшення впливу ушкоджувальних факторів застосовують антиоксиданти, для поліпшення кровопостачання очного дна – судинорозширювальні препарати та дезагреганти. При виявленні початкових ознак неоваскуляризації можна застосувати новий клас препаратів, які пригнічують судинні ендотеліальні фактори росту (анти-VEGF). Ці лікарські засоби вводяться в порожнину склоподібного тіла, де вони блокують утворення нових аномальних судин або сприяють їх облітерації, запобігаючи таким чином крововиливам і відшаруванню макули. Доведено, що під дією анти-VEGF хоріоїдальна неоваскуляризація суттєво зменшується аж до часткового відновлення зору. Основними недоліками цього виду терапії є висока вартість, низька прихильність пацієнтів до лікування через інвазивність процедури та необхідність повторних введень (1 раз на 1-3 міс), оскільки при зниженні концентрації препарату ефект зникає (Hageman G. S. et al., 2008). В сучасних умовах основним методом лікування сухої форми ВМД є консервативний.
Для успішного лікування такої патології, як ВМД, важливо забезпечити регулярне постачання організму пацієнта необхідною кількістю біологічно активних речовин, що беруть участь у метаболічних процесах органа зору. На вітчизняному ринку представлений комплекс Слезавіт у капсулах («Адіфарм Лтд» для «Уорлд Медицин Офтальмікс Лтд», Болгарія/Велика Британія), до складу якого входять: аскорбінова кислота (вітамін С) – 60,0 мг, α-токоферолу ацетат (вітамін E) – 10,0 мг, ретинолу ацетат (вітамін A) – 1,0 мг, рибофлавін (вітамін B2) – 3,0 мг, піридоксину гідрохлорид (вітамін B6) – 2,0 мг, тіаміну мононітрат (вітамін B1) – 1,5 мг, лютеїн – 10,0 мг, зеаксантин – 1,0 мг, цинку оксид – 10,0 мг, сульфат міді – 1,0 мг, хром – 50,0 мкг, селен – 25,0 мкг, екстракт чорниці – 60,0 мг.
Таким чином, до складу Слезавіту входять такі біологічно активні компоненти, як вітаміни, мінерали і рослинні каротиноїди. На властивостях цих речовин варто зупинитися окремо. Лютеїн та зеаксантин – каротиноїди, що в нормі присутні в сітківці ока. Ефективність цих речовин пояснюється високою антиоксидантною активністю, з одного боку, та здатністю фільтрувати шкідливу частину спектра світла – з іншого. Вони покращують нічний зір та запобігають розвитку вікових порушень зорової функції. Вітамін С у комплексі з вітаміном Е – антиоксиданти, які захищають жирові структури мембрани клітини від перекисного окиснення. Мідь, цинк, хром та селен як каталізатори перешкоджають утворенню вільних радикалів. Екстракт чорниці зміцнює стінки капілярів та попереджає крововиливи в сітківку. Вітамін В2 входить до складу зорового пурпуру, захищає сітківку ока від шкідливої дії ультрафіолетового випромінювання. Вітамін А покращує нічний зір.
Можливості застосування Слезавіту у пацієнтів з ВМД вивчалися в дослідженні, проведеному в Київському міському центрі діагностики та лікування судинно-дистрофічних захворювань ока (Дзюба Н. А., 2016).
Матеріали та методи
У дослідженні брали участь 175 пацієнтів (313 очей; 48 чоловіків та 127 жінок) віком від 52 до 89 років із сухою формою ВМД. Критеріями виключення були: наявність ексудації та крововиливів, відшарування нейроепітелію чи пігментного епітелію, неоваскулярної субретинальної мембрани, субретинального фіброзу, помутніння оптичних середовищ ока, глаукоми, діабетичної ангіоретинопатії, високої ускладненої короткозорості, інших уражень макулярної зони, не пов’язаних із сухою формою ВМД.
Учасників було розподілено на 3 групи. До основної групи включили 80 пацієнтів (142 ока), які проходили курс консервативної терапії в умовах стаціонару впродовж 10 днів з подальшим прийомом комплексу Слезавіт по 1 капсулі на добу впродовж 2 міс. До першої контрольної групи увійшли 75 пацієнтів (135 очей), які лікувалися в умовах стаціонару консервативно впродовж 10 днів; до другої контрольної – 20 пацієнтів (36 очей), котрі перебували під спостереженням і не отримували терапії.
Усім пацієнтам було проведено стандартне офтальмологічне обстеження. Гостроту зору визначали за допомогою таблиць ETDRS (кількість знаків) до лікування, через 10 днів консервативної терапії, а також через 30, 90 та 180 днів спостереження. Оптичну щільність макулярного пігменту (ОЩМП) вимірювали на денсинтометрі Maculux praxis (Ebiga VISION GmbH, Німеччина) методом гетерохроматичної флік-фотометрії. Відповідно до інструкції нормальним результатом вважалося значення ОЩМП, близьке до 0,4.
Результати та обговорення
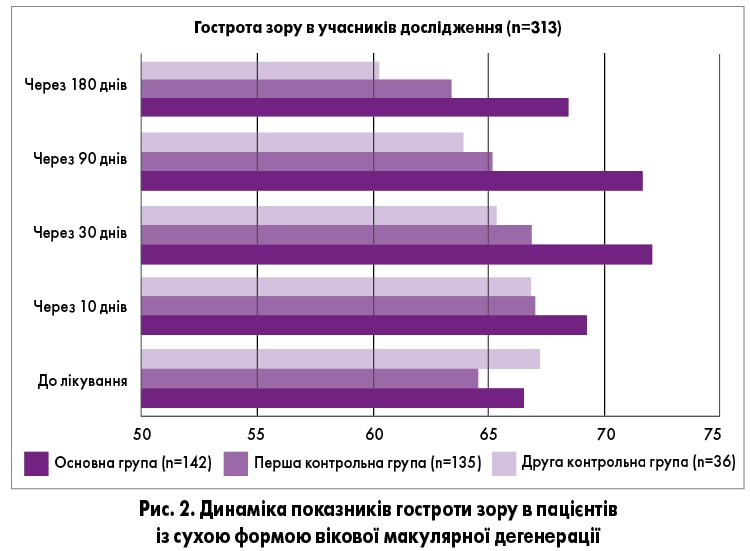
До лікування різниця між показниками гостроти зору у всіх групах статистично не відрізнялася. В основній групі через 30 і 90 днів спостереження виявлено статистично значиме підвищення гостроти зору від 66,5±2,3 (до початку лікування) до 72,1±2,5 та 71,7±2,4 відповідно; у першій контрольній групі гострота зору суттєво не змінилася, натомість у другій контрольній групі через 90 та 180 днів гострота зору суттєво зменшилася – від 67,3±2,2 на початку спостереження до 60,3±2,5 на 180-й день (p<0,05). Слід вказати, що вже через 30 днів, і в подальшому показники гостроти зору в основній групі були істотно вищими в порівнянні з обома контрольними групами (рис. 2).
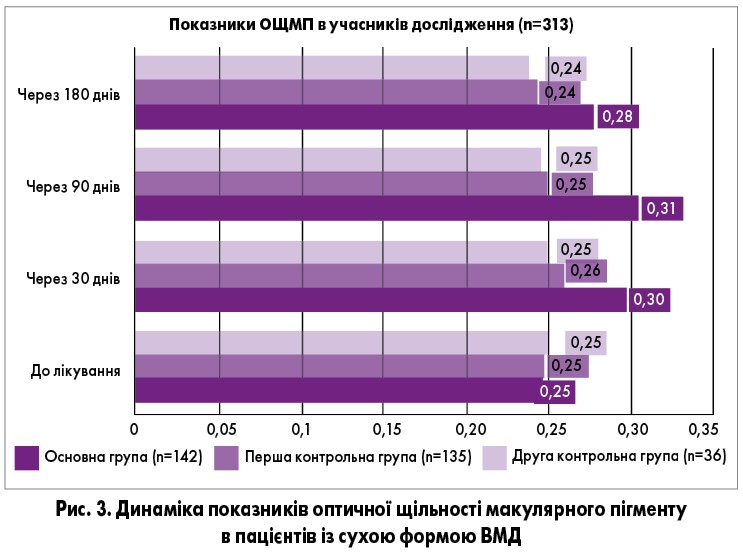
До лікування різниця між показниками ОЩМП статистично не відрізнялася між групами (p>0,05). В основній групі через 30, 90 і 180 днів спостереження відзначалося статистично достовірне збільшення ОЩМП (p<0,05), натомість в обох контрольних групах показники ОЩМП практично не змінилися (p>0,05). Статистично значима різниця (р<0,05) між показниками ОЩМП визначалася, починаючи з 30-го дня і в подальшому – через 90 і 180 днів спостереження (рис. 3).
Висновки
Таким чином, у групі комплексного лікування сухої форми ВМД та додаткового вживання Слезавіту упродовж 180 днів було зафіксовано стабілізацію гостроти зору та підвищення ОЩМП на 12,6%, тоді як за відсутності терапії гострота зору знизилася на 10,3%. Показники ОЩМП в контрольних групах практично не змінились.
Результати дослідження дають підстави зробити висновок про ефективність застосування Слезавіту в комплексному лікуванні сухої форми ВМД, на що вказує статистично значиме підвищення показників гостроти зору та ОЩМП.
Медична газета «Здоров’я України 21 сторіччя» № 4 (449), лютий 2019 р.