19 грудня, 2016
Клинический случай острого психоза у 37-летней женщины: кто виноват?

Представляем вашему вниманию разбор интересного клинического случая, опубликованного на страницах авторитетного издания The New England Journal of Medicine. Мы постарались сохранить стиль и манеру оригинального изложения материала для сохранения аутентичности публикации.
Описание клинического случая
Д-р М. Leonard: 37-летняя женщина поступила в психиатрическую больницу c остро развившимся психозом.
Пациентка была здоровой женщиной и училась в докторантуре, когда у нее появилась симптоматика психического заболевания. Первым проявлением психоза было появление уверенности в том, что «люди везде говорят только о ней», этот факт был составляющей крупного «заговора», в нем принимали участие члены ее семьи, друзья, случайные люди, они разыгрывали для нее специальные «сцены». Ранее пациентка перенесла стресс во время учебы в школе и была вынуждена сменить учебное заведение; но у нее не было симптомов тревоги и депрессии, нейровегетативных проявлений, слуховых и зрительных галлюцинаций.
Несколькими месяцами ранее квартиру больной ограбили. Ее родители были единственными людьми, у которых имелся ключ, поэтому пациентка полагала, что они причастны к ограблению. Со стороны больной в адрес родителей последовали угрозы, и данный факт явился причиной ее госпитализации в психиатрическую больницу, где был поставлен диагноз: психотическое расстройство, вероятно, параноидная шизофрения.
При обследовании у пациентки диагностировали железодефицитную анемию (ЖДА): уровень железа составлял 18 мкг/дл (нормативные значения 45-182 мкг/дл), концентрация ферритина – 6 нг/мл (нормативные значения 11-306 нг/мл), насыщение трансферрина – 3,7% (нормативные значения 11,0-50,0%). Выявлен дефицит витаминов: уровень витамина В12 – 167 пг/мл (нормативные значения 182-803 пг/мл), витамина D – 10 нг/мл (нормативные значения >32 нг/мл).
До госпитализации в психиатрическую больницу пациентка никогда не страдала психическими заболеваниями. Она перенесла несколько оперативных вмешательств: перелом левого бедра и правостороннюю овариэктомию в возрасте 17 лет (заворот яичника); в настоящее время не принимает никаких медикаментов. В подростковом возрасте мать называла ее «перфекционисткой». Пациентка отмечала непреднамеренную потерю массы тела (9 кг) в течение неопределенного промежутка времени, несмотря на склонность к полифагии (по словам самой больной), истончение волос; диарейный синдром не беспокоил больную. В анамнезе жизни не было упоминаний о черепно-мозговых травмах, эпилептических припадках, менопаузальных проявлениях после овариоэктомии или социальной самоизоляции. Семейный анамнез не отягощен по психическим заболеваниям; мать пациентки болеет системной красной волчанкой, у ее сестры диагностирован гипотиреоз и гиперпаратиреоз, дедушка по материнской линии страдал сахарным диабетом, тетя прошла курс лечения по поводу рака молочных желез.
Пациентка придерживается полувегетарианской диеты: употребляет рыбу и морепродукты, молочные продукты, яйца, салаты. На протяжении месяца она выпивает один алкогольный напиток, ежедневно употребляет два напитка, содержащих кофеин, сигареты не курит, эпизодически пользуется марихуаной.
После месяца пребывания в психиатрическом стационаре пациентка была выписана. Ей назначены: рисперидон, сертралин, сульфат железа, кальций, витамины D и С, мультивитамины. Спустя 6 мес во время рутинного амбулаторного осмотра врач-терапевт обратил внимание на значительное снижение массы тела.
В ходе обследования обнаружены узловые образования в щитовидной железе (ЩЖ) и рекомендована консультация эндокринолога. Впоследствии выполнена биопсия нескольких узловых образований, при гистологическом исследовании биоптатов получены данные в пользу аутоимунного тиреоидита Хашимото (АИТ) и папиллярного рака ЩЖ. Пациентке рекомендована радиочастотная абляция, но больная настояла на проведении тотальной тиреоидэктомии. Несмотря на проведение хирургического вмешательства и прием достаточных доз левотироксина, уровень тиреотропного гормона (ТТГ) оставался очень высоким (значение недоступно), а концентрация свободного тироксина составляла 0,73 нг/дл (нормативные значения 0,80-1,80 нг/дл). Спустя несколько недель после значительного повышения дозы левотироксина уровень свободного тироксина возрос до 0,80 нг/дл. При повторной консультации эндокринолога через 6 мес от момента первоначального осмотра получены следующие данные: рост – 167,6 см, вес – 45 кг, индекс массы тела – 16,1 кг/м2, температура тела – в пределах нормативных значений, пульс – 75 уд./мин, артериальное давление – 90 и 60 мм рт. ст., постоперационный рубец – без патологических изменений. Однако симптомы психоза плохо контролировались приемом антипсихотических средств, оставалось непонятным, связана ли патология ЩЖ с психотическим расстройством. Для дальнейшего диагностического обследования пациентка была госпитализирована в психиатрический стационар.
Дифференциальная диагностика
Д-р Н. Delichatsios: Мы рассматриваем случай развития острого психоза у 37-летней женщины. Как правило, психические заболевания возникают в самом начале взрослой жизни, в данном случае имеет место относительно позднее начало заболевания. Поэтому необходимо уточнить, является ли психическое заболевание первичным или следствием соматической патологии. В семейном анамнезе не найдено психических заболеваний, что также свидетельствует об отсутствии первичного психического расстройства. Пациентка имеет множественную сопутствующую патологию (ЖДА, дефицит витаминов В12, D, папиллярный рак ЩЖ, АИТ, клинически значимая потеря веса), что необходимо учитывать при проведении дифференциального диагноза.
Дефицит железа и витаминов
Может дефицит железа и витаминов объяснить психическое расстройство у этой пациентки? Ее полувегетарианская диета предполагала содержание в рационе рыбы, молочных продуктов, яиц, редкий прием спиртных напитков. Мы не знаем, как регулярно она употребляла фрукты и овощи, возможно, имеет место недостаточное поступление нутриентов.
У пациентки диагностирована значимая ЖДА (уровень железа – 18 мкг/дл, уровень ферритина – 6 нг/мл), что не характерно для здоровой менструирующей женщины. Мы не располагаем информацией об интенсивности менструальных выделений. Учитывая количество употребляемой рыбы, можно предположить, что имело место недостаточное поступление железа с едой. Однако изолированный дефицит железа вряд ли бы мог спровоцировать развитие психоза. Диагностирован также дефицит витамина В12 (167 пг/мл): эту степень дефицита цианокобаламина часто выявляют у вегетарианцев и лиц, нерегулярно употребляющих продукты, содержащие витамин В12. Несмотря на молодой возраст пациентки, я хотела бы рассмотреть вероятность диагноза пернициозной анемии и определить содержание внутреннего фактора Касла. Несмотря на то что дефицит витамина В12 может вызвать появление некоторых неврологических симптомов (парестезия, нарушение равновесия, спутанность сознания), он, как правило, не провоцирует развитие психоза.
Выявлен крайне низкий уровень 25-гидроксивитамина D, что свидетельствует о выраженном дефиците витамина D, однако такая его концентрация не характерна для жителей северо-востока США. Низкий уровень витамина D ассоциирован с развитием психоза. В то же время недостаток этого витамина не может объяснить многие симптомы, и пока не ясно, является ли он первопричиной всех клинических проявлений. Я сомневаюсь, что дефицит витамина D – это единственная причина психоза.
В некоторых случаях может возникать дефицит всех трех микронутриентов (железа, витаминов В12, D). После бариатрического хирургического вмешательства развивается недостаток этих микроэлементов, поэтому требуется проведение пожизненного мониторинга их содержания и дополнительный прием. Наличие дефицита многих микронутриентов наводит на мысль об ухудшении их всасывания, что может привести к нехватке и других питательных веществ.
Недостаток других витаминов может быть ассоциирован с появлением психиатрических и неврологических симптомов, включая дефицит витамина В1 (тиамина), который может вызывать энцефалопатию Вернике, витамина В3 (ниацина) – пеллагру, витамина В6 (пиродоксина) – слабость и затруднение ходьбы. Несмотря на то что у нас нет информации об уровне этих витаминов, маловероятно, чтобы дефицит В1, В3 и В6 мог вызвать появление симптомов психоза.
Снижение массы тела
Кроме выявленного дефицита питательных веществ, у пациентки имеет место значительное снижение веса. Мать пациентки считает ее перфекционисткой, эта черта может быть связана с нервно-психической анорексией. Непреднамеренная потеря массы тела (9 кг на протяжении неопределенного промежутка времени) вызывает обеспокоенность, поэтому при проведении дифференциального диагноза необходимо учитывать вероятность неопластического заболевания. Нейровизуализация не проводилась, поэтому я бы рекомендовала выполнить магниторезонансное исследование для исключения первичного рака головного мозга или метастазов в головной мозг. В то же время жалобы пациентки на полифагию исключают нервную анорексию и делают более вероятным диагноз булемии.
Патология щитовидной железы
Истончение волос, снижение массы тела, полифагия свидетельствуют о такой эндокринной дисфункции, как гипертиреоз, который может спровоцировать психоз. Тяжелый гипотиреоз также ассоциирован с развитием психоза, однако для него не характерны снижение массы тела и полифагия.
Наблюдательный терапевт отметил сильную худобу пациентки и произвел пальпацию ЩЖ. Последующая биопсия подтвердила диагноз АИТ и папиллярного рака ЩЖ. Эти заболевания, вероятно, случайны и являются частью основного процесса, вызвавшего психоз. При пальпации ЩЖ достаточно часто обнаруживают узловые образования. Папиллярный рак ЩЖ – это редкое заболевание, для которого не характерны ни психоз, ни снижение веса. Диагноз АИТ в данном случае не удивителен, принимая во внимание семейный анамнез пациентки. Это аутоиммунное заболевание может играть важную роль в развитии психоза у пациентки. После тиреоидэктомии, несмотря на прием высоких доз левотироксина, уровень ТТГ оставался достаточно высоким. Абсорбция левотироксина составляет 100%, поэтому невозможность нормализовать уровень ТТГ даже посредством высоких доз левотироксина свидетельствует о нарушении его всасывания в тонком кишечнике. Пациентка принимала препараты, способные замедлять или ухудшать абсорбцию левотироксина (железо, кальций, сертралин), однако использовавшиеся высокие дозы левотироксина должны были преодолеть противодействие этих лекарств. Симптомы психоза также плохо контролировались, несмотря на прием антипсихотических средств. Это неудивительно, т. к. в данном случае психоз является вторичным заболеванием. Как и в случае с левотироксином, антипсихотики, вероятно, плохо всасываются в кишечнике. Учитывая все вышесказанное, ключевым звеном этих заболеваний, вероятно, является мальабсорбция.
Щитовидная железа, аутоиммунная патология, мальабсорбция
Несмотря на то что пациентка не предъявляла никаких гастроинтестинальных жалоб, у нас имеется достаточно доказательств нарушения всасывания микронутриентов и медикаментов. Диагностированный рак ЩЖ, на мой взгляд, является случайным и не связанным с психозом. АИТ и нарушение абсорбции левотироксина после тиреоидэктомии являются ключевыми элементами в формировании моего мнения относительно причины развития психоза. Отягощенный семейный анамнез в отношении аутоиммунных заболеваний и возникновение АИТ указывают на возможную аутоиммунную этиологию. Сочетание мальабсорбции и аутоиммунной патологии убедительно свидетельствует в пользу целиакии, которая не всегда проявляется только гастроинтестинальными симптомами. Мальабсорбция при целиакии обуславливает появление большинства симптомов, включая дефицит витаминов, плохой ответ на левотироксин, АИТ, снижение веса. И хотя неврологические и психиатрические проявления целиакии встречаются достаточно редко, они описаны и проявляются во взрослом возрасте в виде острого психоза.
Для подтверждения диагноза целиакии предлагаю определить уровень антител к тканевой трансглутаминазе класса IgA (тТГ-IgA), а также провести другие тесты, специфические для целиакии; необходимы консультация гастроэнтеролога, верхняя эндоскопия с биопсией.
Д-р Е. Deans (психиатр): После первоначального осмотра я допускала возможность аффективного расстройства, большого депрессивного эпизода, биполярного расстройства с психозом. У пациентки не было каких-либо изменений настроения, поэтому диагноз первичного аффективного расстройства был исключен. Шизофрения, как правило, манифестирует в более раннем возрасте; второй пик развития приходится на постменопаузальный возраст, однако пациентка не вступила в период менопаузы. Возраст больной характерен для бредового расстройства (психотического заболевания с первичным бредом). Это заболевание, как правило, развивается в возрасте 35 лет и является относительно распространенной патологией. Большинство пациентов с бредовым расстройством не обращаются за медицинской помощью, а при назначении лечения плохо отвечают на прием антипсихотических препаратов. Бредовое расстройство характеризуется появлением изолированных, ложных, фиксированных убеждений без нарушения когнитивных и исполнительных функций, которые имеют место у пациентов с другими психическими нарушениями (шизофрения, биполярное расстройство). Диагноз бредового расстройства хорошо сочетается с клиническими проявлениями, имеющими место у данной пациентки. Некоторые из ее бредовых идей обусловлены отказом от пищи, поскольку больная полагала, что так она сможет остановить «заговор» против нее. Эти типичные бредовые суждения могли привести к быстрому снижению веса, а также послужить причиной дефицита многих нутриентов. В то же время бредовое расстройство является диагнозом исключения, поэтому необходимо исключить другие заболевания, которые бы могли вызвать психоз.
Диагноз д-ра Н. Delichatsios: целиакия, осложненная психозом. Клинический диагноз: бредовое расстройство.
Обсуждение
Д-р М. Leonard: Основываясь на результатах исследований, выполненных эндокринологами, можно утверждать, что основной причиной мальабсорбции является целиакия. Именно целиакия стала причиной возникновения анемии, снижения массы тела, дефицита витаминов, плохого ответа на левотироксин. Диагностическим стандартом целиакии является биопсия тонкого кишечника. Серологические тесты (антитела тТГ-IgА, эндомизиальные антитела, антитела к дезаминированным пептидам глиадина) помогают в обнаружении лиц, которым показано проведение биопсии двенадцатиперстной кишки (ДПК). Основной нюанс в отношении этих исследований заключается в том, что определение антител тТГ-IgА является более надежным и экономически приемлемым; результаты данного анализа у пациентки строго соответствовали диагнозу целиакии: 179 Ед/мл (нормативные значения <20 Ед/мл).
Пациентке рекомендована консультация гастроэнтеролога, которым была выполнена эзофагогастродуоденоскопия с биопсией тонкого кишечника. Гистологическое исследование биоптатов подтвердило диагноз целиакии.
Несмотря на то что диагноз целиакии подтвержден в соответствии с действующими рекомендациями, пациентка была уверена, что лечащие врачи обманывают ее, поэтому отказалась соблюдать безглютеновую диету. Симптомы психоза и паранойя персистировали, больная продолжала «находить улики заговора» против нее. Пациентка потеряла работу, лишилась квартиры, предприняла суицидальную попытку; все это вынудило членов ее семьи получить охранный ордер. В итоге пациентка была повторно госпитализирована в психиатрический стационар, где ей была назначена принудительная безглютеновая диета.
После 3-месячной терапии психическое состояние пациентки улучшилось: бредовые идеи исчезли. Больная была вынуждена соблюдать строгую безглютеновую диету и ежедневно принимать респиридон. Во время лечения пациентка пыталась выяснить, является ли ее психическое расстройство следствием целиакии. Перед нами стояла такая же задача: установить, страдает ли больная целиакией, и если да, то является ли психическое заболевание следствием этой патологии. Целиакию необходимо заподозрить у пациентов с гастроинтестинальными жалобами и внекишечными проявлениями (рефрактерная к лечению ЖДА, артрит, повышение уровня ферментов печени), а также у больных из группы высокого риска (целиакия, сахарный диабет 1 типа, аутоиммунная патология ЩЖ в семейном анамнезе). В данном случае гастроинтестинальные проявления целиакии заключались в снижении массы тела и мальабсорбции (дефицит витаминов D, В12).
У пациентки было диагностировано самое распространенное у взрослых внекишечное проявление целиакии – рефрактерная к лечению ЖДА. Кроме того, диагноз АИТ указывал на то, что больная относится к группе высокого риска развития целиакии и скрининг какой патологии необходимо провести. Поэтому первым шагом в дообследовании пациентки после госпитализации стало получение биоптатов тонкого кишечника.
Результаты гистологического исследования
Д-р V. Nose: При осмотре образцов биопсии ДПК выявлены гистологические изменения, затрагивавшие ворсинки, крипты, энтероциты и собственную пластинку слизистой (рис. 1). Отмечалось умеренное сглаживание ворсинок и их атрофия. Эпителиальные клетки имели кубовидную или сплющенную форму, примечательной была немногочисленность бокаловидных клеток, истончение границ, цитоплазматическая базофилия, утрата полярности и базальной ориентации ядер. На поверхности эпителия обнаружено большое количество интраэпителиальных лимфоцитов в сочетании с лимфоплазмоцитозом собственной пластинки слизистой оболочки; визуализировано >40 интраэпителиальных лимфоцитов на поверхности >100 энтероцитов.
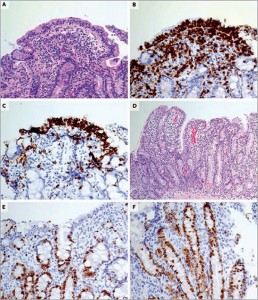 Рис. 1. Результаты первоначальной биопсии ДПК
Рис. 1. Результаты первоначальной биопсии ДПКОкрашенные гематоксилин-эозином образцы биопсии ДПК иллюстрируют повреждение поверхностного эпителия, наличие многочисленных интраэпителиальных лимфоцитов, большого количества плазматических клеток и лимфоцитов в собственной пластинке слизистой (панель А). Иммунное окрашивание тех же образцов на СD3 выявило большое количество интраэпителиальных лимфоцитов и лимфоцитов в собственной пластинке слизистой оболочки (панель В). Иммунное окрашивание на CD8 демонстрирует увеличение числа интраэпителиальных лимфоцитов (панель С). Окрашивание гематоксилин-эозином выявило легкое/умеренное сглаживание ворсинок, гиперплазию крипт, расширение пролиферативной зоны (панель D). Иммунное окрашивание на Ki-67 иллюстрирует значительную полиферацию в эпителиальных клетках крипт, которая распространяется на поверхность эпителиальных клеток, что указывает на расширение пролиферативной зоны в криптах и их гиперплазию (панель Е и F). Вместе взятые эти данные характерны для целиакии (модифицированная классификация Marsh – 3b).
Иммунное окрашивание на CD3 показало повышенное количество интраэпителиальных лимфоцитов и большое количество лимфоцитов в собственной пластинке слизистой оболочки (рис. 1В). Иммунное окрашивание на CD8 выявило большое количество интраэпителиальных лимфоцитов (рис. 1С). Обнаружена гиперплазия крипт, их удлинение и расширение пролиферативных зон в криптах, увеличение митотической активности и снижение количества бокаловидных клеток (рис. 1D). Окрашивание на Кі‑67 выявило гиперплазию крипт (рис. 1Е, 1F). Общий вывод: изменения, выявленные в биоптатах, характерны для целиакии.
Диспансерное наблюдение
Д-р М. Leonard: Анамнез болезни, положительные серологические тесты и результаты биопсии ДПК (сглаживание сосочков) подтвердили диагноз целиакии. Во время контрольного амбулаторного осмотра больная сообщила, что соблюдает строгую безглютеновую диету, а также представила заключение своего психиатра, в котором утверждалось, что бредовые идеи больше не посещают пациентку. Если психотические симптомы были вызваны целиакией, то это заболевание должно находиться в стадии ремиссии. Для подтверждения данной гипотезы повторно определили уровень антител тТГ-IgА и получили отрицательный результат.
Запланировали повторное проведение верхней эндоскопии с биопсией: если целиакия находится в стадии ремиссии, то не должно отмечаться сглаживания ворсинок; должны наблюдаться нормальная слизистая оболочка ДПК или умеренное количество интраэпителиальных лимфоцитов, небольшая гиперплазия крипт.
Результаты повторного гистологического исследования
Д-р V. Nose: При анализе повторно взятого биопсийного материала из ДПК отмечалась нормальная архитектура ворсинок. Не обнаружены явления атрофии, сглаживание ворсинок, гиперплазия крипт и увеличение количества интраэпителиальных лимфоцитов (рис. 2).
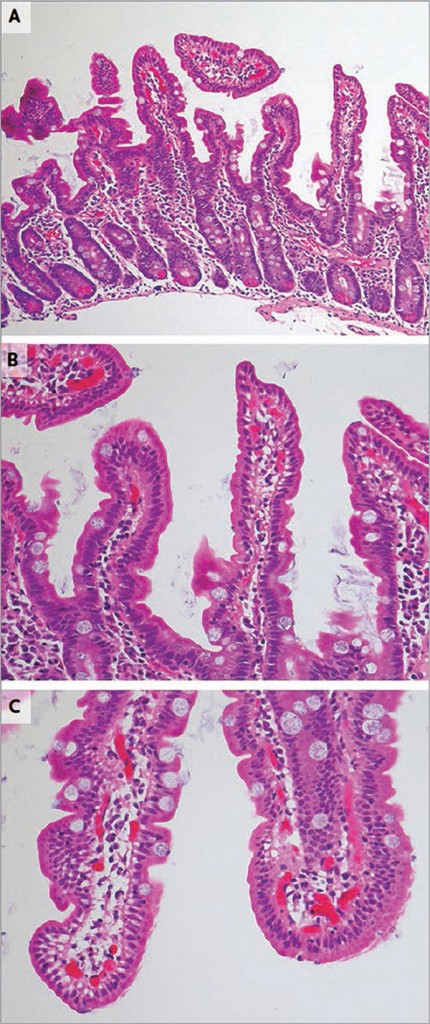 Рис. 2. Результаты повторной биопсии ДПК
Рис. 2. Результаты повторной биопсии ДПКПовторная биопсия (панель А, В, С) иллюстрирует состояние слизистой ДПК с нормальной архитектурой ворсинок, без сглаживания последних или их атрофии. Количество интраэпителиальных лимфоцитов не увеличено, бокаловидные клетки и полярность ядер сохранены. Регрессия патологических изменений слизистой с нормализацией состояния ворсинок (по классификации Marsh – 0 стадия) свидетельствует о гистологической ремиссии.
Регрессия патологических изменений слизистой с нормализацией строения ворсинок (по классификации Marsh – 0 стадия) свидетельствует о гистологической ремиссии заболевания.
Обсуждение
Д-р А. Fasano: Внекишечная манифестация целиакии может быть более распространенной, чем типичная гастроинтестинальная симптоматика; клиницистам необходимо учитывать этот факт и определять уровень антител тТГ-IgА для исключения целиакии. В данном случае на мысль о целиакии натолкнули мальабсорбция, отягощенный анамнез по АИТ, плохой ответ на левотироксин.
Пациентам с высоким уровнем антител тТГ-IgА для подтверждения диагноза необходима консультация гастроэнтеролога, верхняя эндоскопия с биопсией. Перед проведением исследований пациентам следует придерживаться глютеновой диеты. Если пациент соблюдал безглютеновую диету до обследования, генетический анализ поможет определить, необходимо ли снова ввести глютен в рацион для подтверждения диагноза целиакии.
Вызвано ли психическое расстройство у этой пациентки целиакией? В настоящее время считается, что целиакия – это аутоиммунное заболевание, которое развивается у людей любого возраста, расы и может поражать любые ткани и органы (табл.).
Понять появление типичных гастроинтестинальных симптомов (диарея, вздутие живота, снижение веса, отставание в физическом развитии) достаточно легко, учитывая аутоиммунное повреждение тонкого кишечника, возникающее при приеме глютена, тогда как возникновение большинства внекишечных проявлений объяснить сложно. Согласно новой теории возникновения целиакии, это заболевание носит системный характер, может распространяться из кишечника на любые органы и ткани. Больные целиакией часто жалуются на хроническую головную боль, кратковременную потерю памяти, раздражительность, тревожность, депрессию (табл.).
Несмотря на то что мы не можем объяснить механизм, посредством которого воспалительный процесс, локализованный в тонком кишечнике, поражает головной мозг, существует множество доказательств тесной функциональной и органической взаимосвязи между двумя системами, также известными как «ось кишечник-мозг». Строгая безглютеновая диета необходима для предупреждения рецидива заболевания, однако у пациентов с психозом или другими нейровоспалительными состояниями возникают трудности с ее соблюдением. Больных целиакией должны наблюдать гастроэнтеролог и диетолог, имеющие опыт работы с такими пациентами.
Последующее наблюдение
Д-р М. Leonard: Пациентка хотела выяснить, связано ли психическое заболевание с целиакией. С разрешения психиатра она отказалась от приема минимальных доз антипсихотических препаратов, и на протяжении нескольких месяцев у нее не отмечалось никаких клинических проявлений заболевания. К сожалению, в течение этого времени пациентка неосознанно потребляла глютен. Снова возникли галлюцинации, больная была повторно госпитализирована, уровень антител тТГ-IgA опять увеличился. В настоящее время уровень этих антител остается повышенным, появились признаки ЖДА, пациентка не соблюдает аглютеновую диету, поскольку уверена в ошибочности установленного диагноза.
Delichatsios Н. Case 14-2016: A 37-Year-Old Woman with Adult-Onset Psychosis. N Engl J Med 2016; 374: 1875-83.
Перевела с англ. Лада Матвеева



