7 жовтня, 2019
Історичні аспекти вивчення проблеми нетримання сечі у жінок
У статті відображено етапи впровадження методів діагностики та лікування нетримання сечі у жінок. Представлено основні гіпотези та теорії розвитку стресового нетримання сечі, а також описано становлення хірургічних підходів до лікування цього захворювання. У публікації містяться відомості про створення міжнародних організацій із вивчення проблеми нетримання сечі у жінок.*
Не слід нехтувати працею попередників, на основі якої ґрунтуються твої власні здобутки. Найбільшою втратою для кожного є зневажання вивчення життів тих, за ким він слідує.
Г. Е. Келлі
Проблема нетримання сечі (НС) (мимовільного виділення сечі – incontinencia) у жінок комплексно розглядалась нашими попередниками у сферах урології, акушерства та гінекології з моменту появи перших письмових джерел. До кінця XIX ст. її вивчення було зосереджене на описанні екстрауретрального НС (виділення сечі не через сечівник), спричиненого пологовою травмою з утворенням міхурово-піхвової нориці (мимовільне виділення сечі через піхву). В єгипетських рукописах ІІ тис. до н.е. Papyrus Smith та Papyrus Ebers, у яких представлено близько 900 рекомендацій із лікування різних, неточно визначених хвороб, згадуються прилади для збору сечі у чоловіків та песарії у жінок [1, 2, 20, 21, 47, 55]. Пацієнткам із НС, зокрема, рекомендували застосовувати песарій у вигляді золотого фалоса, який вводили та залишали у піхві [8]. При огляді мумії Henhenit (близько 2050 р. до н.е.) D. E. Derry за допомогою рентгенологічного дослідження 1935 р. виявив велику міхурово-піхвову норицю, яка була результатом пологової травми і поєднувалася з ушкодженням промежини [47]. Знаменитий перський лікар Авіценна (Ібн Сіна) (980‑1037) першим визнав, що НС у жінок асоційоване з тяжкими пологами [9, 55]. Грецька медицина пов’язана з видатними працями Гіппократа (460‑377 рр. до н.е.), у яких описані захворювання сечовивідних шляхів, промежинна літотомія, а також випадіння матки та НС [55]. Claudius Galen (129‑201) із Pergamon висунув постулат про те, що сечовипускання зумовлене скороченням черевних м’язів, а затримка сечі пов’язана з наявністю каменів сечового міхура або паралічем його м’язів внаслідок травми хребта [47]. Гінекологічні та урологічні інструменти (вагінальні дзеркала, затискачі, катетери, скальпелі) вже застосовувалися у І ст. н.е. й були виявлені при розкопках Помпеї [55].
У період Ренесансу розвиток науки сприяв появі й урогінекологічних праць, у тому числі з вивчення проблеми НС у жінок. Леонардо да Вінчі (1452‑1519), який мав досвід виконання розтинів людини, за 25 років своєї роботи створив велику кількість анатомічних малюнків, включаючи зображення плода в матці, нижніх сечовивідних шляхів – шийки сечового міхура та її сфінктерного апарату [47]. Військовий хірург Ambrose Pare (1510‑1590) виявив великий інтерес до дослідження сечовивідних шляхів, описав пристрої для збору сечі, механізм сечовипускання з релаксацією сфінктера та скороченням детрузора, а також запропонував накладати лігатури на магістральні артеріальні стовбури з метою гемостазу [47]. Andreas Vesalius (1514‑1564) рекомендував виконувати розтин людини для кращого розуміння анатомії, мистецтва (малювання) та навчання. Він відтворив у малюнках анатомію сечостатевих органів жінки та магістральні судини (входження лівої яєчникової вени в ліву ниркову вену) [55]. Розвитком анатомії та фізіології, зокрема здобутками у вивченні сечостатевих органів жінки, ознаменувалися ХVІІ‑ХVІІІ ст. У цей період часу була поширена емпірична медикаментозна терапія різних видів НС у жінок, яка перейшла у спадщину з античних часів. Широко застосовувалися антидіуретичні, холінергічні та антихолінергічні препарати. У працях Samuel Hahnemann (1755‑1843) описано види НС та адекватні медикаментозні методи його лікування. Популярними були холодні та ароматизовані ванни, душ, а також вагінальні зрошення.
Пацієнтки з НС зазнавали не лише фізичних, а й душевних страждань через постійний запах сечі, необхідність користуватись підкладками. Тому вони приховували хворобу від оточуючих, уникали відвідування громадських місць. Так, перша дружина Наполеона Жозефіна, яка була старшою за нього й мала двох дорослих дітей, страждала на тяжку форму імперативного НС. Щоб приховати цю недугу, вона часто залишала важливі державні прийоми, і таке її регулярне зникнення розцінювали як ігнорування гордовитою імператрицею вищого товариства [9]. У 1762 р. N. Dickson застосовував спеціальні пластирі на ділянку крижів (рефлекторна терапія) для купірування ургентного НС у жінок. Fernand Cathelin (1873‑1960) із госпіталю Necker (Париж) запропонував використовувати сакральну епідуральну анестезію (із сольовим розчином або кокаїном) із метою лікування різних форм НС у жінок [47].
У 1826 р. британець T. Brown змайстрував інструмент зі слонової кістки, що самостійно утримується і видаляється, який вводив жінкам у зовнішній отвір уретри для запобігання НС. Німець Lorenz Heisten (1683‑1758) займався проблемами НС як у чоловіків, так і у жінок. В останніх він запропонував застосовувати вагінальні песарії у вигляді кільця для стиснення уретри. У 1860 р. Hugh Lenox Hodge (1796‑1873) детально описав використання песаріїв при випадінні матки та НС у жінок (рис. 1) [47].
Рис. 1. Песарії, винайдені у ХІХ ст. [55]
У другій половині ХIХ ст. хірургія зробила впевнений крок вперед в результаті впровадження у практику асептики, антисептики та анестезії. Це дало поштовх для розвитку урогінекології, а саме хірургічної корекції міхурово-піхвових нориць. Перші два клінічні випадки успішного зашивання міхурово-піхвової нориці черезпіхвовим доступом були описані Johann Fatio у 1675 р. [39]. Пізніше, у 1812 р., Franz C. Naegele із Heidelberg виконав на трупах зашивання міхурово-піхвової нориці черезпіхвовим доступом [47]. Засновник сучасної пластичної хірургії Johann Friedrich Dieffenbach (1792‑1847) у 1845 р. писав, що повне одужання від міхурово-піхвової нориці настає вкрай рідко і є надзвичайно щасливою подією у житті жінки. При цьому гінеколог John Peter Mettauer (1787‑1875) із Вірджинії за період з 1838 по 1847 р. доповів про шість випадків успішного лікування жінок із міхурово-піхвовими норицями шляхом фістулопластики. Він використовував як шовний матеріал металевий дріт, а сечовий міхур дренував катетером [21, 55]. Проте вищезгадана публікація не викликала великої зацікавленості серед медичної спільноти.
.jpg) У 1852 р. американець James Marion Sims (1813‑1883) уперше опублікував свою класичну працю, присвячену успішній фістулопластиці міхурово-піхвових нориць у трьох темношкірих рабинь, одна з яких раніше перенесла 29 безуспішних трансвагінальних спроб хірургічного закриття нориці (рис. 2). Оперативне втручання він проводив при колінно-ліктьовому положенні пацієнтки, використовуючи спеціальні дзеркала та срібний дріт із фіксаторами, які були виготовлені його ювеліром (рис. 3). J. M. Sims успішно пролікував 252 жінок із норицями, виконавши при цьому 320 операцій [55]. Тому його заслужено вважають основоположником хірургії сечостатевих нориць та «батьком сучасної гінекології». У 1876 р. J. M. Sims стає президентом Американської медичної асоціації і цього ж року з колегами створює Американську гінекологічну асоціацію. За внесок у медицину в одному з центральних парків Нью-Йорка йому встановлено пам’ятник [8].
У 1852 р. американець James Marion Sims (1813‑1883) уперше опублікував свою класичну працю, присвячену успішній фістулопластиці міхурово-піхвових нориць у трьох темношкірих рабинь, одна з яких раніше перенесла 29 безуспішних трансвагінальних спроб хірургічного закриття нориці (рис. 2). Оперативне втручання він проводив при колінно-ліктьовому положенні пацієнтки, використовуючи спеціальні дзеркала та срібний дріт із фіксаторами, які були виготовлені його ювеліром (рис. 3). J. M. Sims успішно пролікував 252 жінок із норицями, виконавши при цьому 320 операцій [55]. Тому його заслужено вважають основоположником хірургії сечостатевих нориць та «батьком сучасної гінекології». У 1876 р. J. M. Sims стає президентом Американської медичної асоціації і цього ж року з колегами створює Американську гінекологічну асоціацію. За внесок у медицину в одному з центральних парків Нью-Йорка йому встановлено пам’ятник [8].
У 1854 р. Gustav Simon (1824‑1876) запропонував «німецький» метод фістулопластики міхурово-піхвової нориці за допомогою дворядних швів. Перший ряд швів накладався на стінку сечового міхура, другий – на піхву [47]. Gustav Simon був автором кольпоклейзису, при якому піхва повністю зашивалася нижче міхурово-піхвової нориці. Однак у той час метод не набув популярності (рис. 4). У 1890 р. німецький хірург Friedrich Trendelenburg (1844‑1924) вперше опублікував випадок проведення фістулопластики міхурово-піхвової нориці надлобковим трансперитонеально-черезміхуровим доступом. У 1893 р. vоn Dittel запропонував надлобковий екстраперитонеальний доступ зашивання нориці [39, 55]. Концепцію інтерпозиції клаптя при зашиванні сечостатевих нориць вперше висунув Martius (1928), використавши жировий клапоть статевої губи [47]. Перше успішне зашивання міхурово-піхвової нориці лапароскопічним доступом виконав C. H. Nezhat et al. (1994), а першу пластику міхурово-піхвової нориці за допомогою роботизованої системи da Vinci – O. Melamud et al. (2005) [39].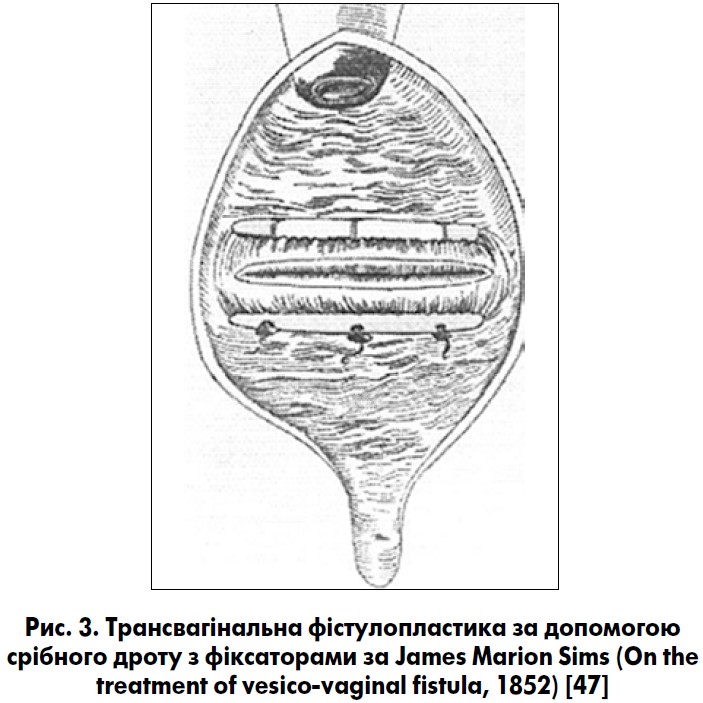
У 1881 р. A. Mosso та P. Pellacani опублікували оригінальну статтю, в якій описали прилад для реєстрації внутрішньоміхурового тиску. Автори виявили, що сечовий міхур адаптується до зростання його об’єму без підвищення внутрішньоміхурового тиску. Цим самим вони перекреслили вчення Галея про першочергову роль внутрішньочеревного тиску в акті сечовипускання і довели, що скорочення детрузора та розслаблення сфінктера сечового міхура не обов’язково відбуваються одночасно [14]. Проблемами уродинаміки та фізіології сечовипускання у той час активно займався Felix Guyon (1831‑1920), завдяки якому з 1882 по 1892 р. у Парижі було опубліковано десять дисертацій із фізіології сечового міхура [47].
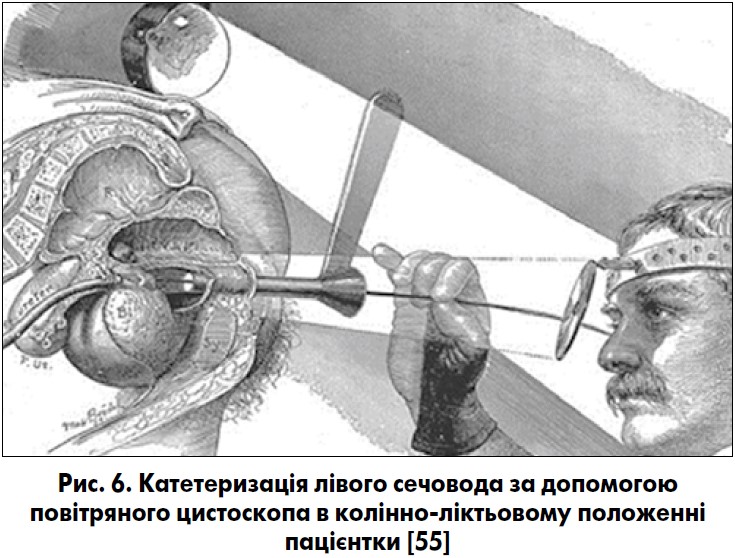
Значним досягненням в урології стало впровадження у 1877 р. цистоскопа з електричним освітленням авторства Max Nitze (1848‑1906), який виконав першу цистоскопію на трупі в міській лікарні м. Дрездена. Французький уролог кубинського походження Joaquin Albarran (1860‑1912) у 1887 р. винайшов пристрій до цистоскопа (підйомник Альбаррана) для полегшення введення сечовідного катетрика у вічко сечовода [7, 13]. У 1893 р. Howard Atwood Kelly (1858‑1943) запровадив повітряний цистоскоп і надрукував бюлетень із повітряної цистоскопії у жінок із катетеризацією сечоводів під контролем зору (рис. 5, 6).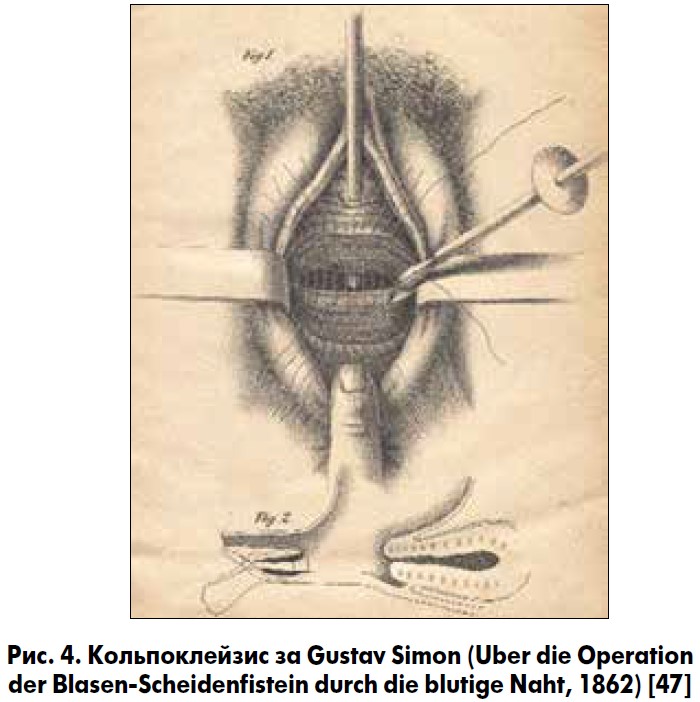
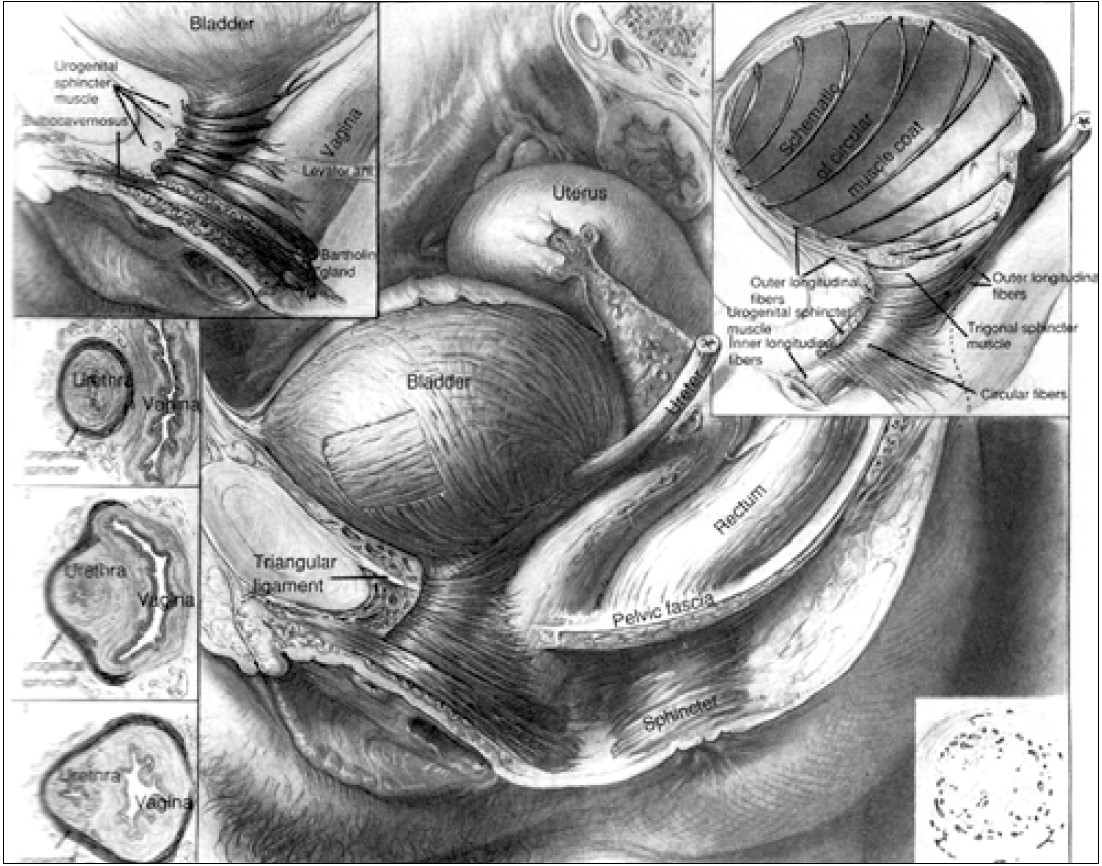
Будучи першим професором гінекології Університету Джонса Гопкінса (США), H.А. Kelly зазначав, що гінекологія та жіноча урологія є нероздільними – неможливо бути спеціалістом в одній галузі, не вивчивши іншу. Його книги «Оперативна гінекологія» (1878), «Медична гінекологія» (1908), а також «Хвороби нирок, сечоводів та сечового міхура» (1914) були майстерно ілюстровані великим німецьким анатомічним художником Max Brodel (1870‑1941) (рис. 7).
На відміну від фістулопластики міхурово-піхвових нориць, до 1900 р. не існувало стандартів лікування стресового НС (НС при напруженні). Однією з ранніх спроб купірування стресового НС була праця Frank із Німеччини (1881), який оперував 37-річну жінку трансвагінальним доступом із висіченням задньої стінки уретри на відстані 1 см від зовнішнього отвору уретри до шийки сечового міхура з плікацією шийки сечового міхура та стінки піхви [47] (рис. 8). Дефект уретри Frank зашив у поперечному напрямку із встановленням уретрального катетера Фолея Сh 9. При контрольному огляді через 4 міс пацієнтка утримувала сечу.
У 1883 р. Karl Pawlik (1849‑1914) з метою лікування НС у жінок запропонував переміщувати зовнішній отвір уретри до клітора. R. Gersuni (1888) вперше виконав перекручування уретри як модифікацію операції K. Pawlik [47]. Першу пацієнтку він оперував тричі з виділенням усієї уретри та перекручуванням її на 180°, а потім на 90° та 180° (загальна ротація – 450°). Через 5 міс R. Gersuni досяг успіху – жінка утримувала сечу, однак сечовипускання об’ємом 500 мл у неї тривало близько 4 хв. Перекручування уретри та переміщення її до клітора пізніше виконували Hefred Pausson і J. Albarran (1892), а також E. C. Dudley (1895) [47].
Першу хірургічну техніку лікування стресового НС у жінок, яка стала рутинною процедурою, запропонував H. A. Kelly (1900). Він виконав передню кольпорафію з плікацією шийки сечового міхура глибокими матрацними швами (рис. 9). У 1913 р. H. A. Kelly опублікував результати лікування 12 пацієнток зі стресовим НС. З того часу ця методика стала стандартом лікування даної категорії хворих протягом 60 років [55].
 Наступним кроком у лікуванні стресового НС стало впровадження D. Giordano в 1907 р. залoнного слінга з використанням тонкого м’яза стегна (m. gracilis) [39, 47, 53]. У 1910 р. R. Goebell виконав залонний слінг пірамідальними м’язами двом дівчаткам із НС. Він відділив м’яз від фасції і огорнув ним уретру для підсилення м’язового затульного ефекту закриття уретри. У 1914 р. Paul Frangenheim (1876‑1934) використовував також пірамідальний м’яз, але з фасцією. У 1917 р. Walter Stoeckel (1871‑1961) теж виконав залонну та трансвагінальну м’язову плікацію шийки сечового міхура пірамідальними м’язами з фасцією (рис. 10).
Наступним кроком у лікуванні стресового НС стало впровадження D. Giordano в 1907 р. залoнного слінга з використанням тонкого м’яза стегна (m. gracilis) [39, 47, 53]. У 1910 р. R. Goebell виконав залонний слінг пірамідальними м’язами двом дівчаткам із НС. Він відділив м’яз від фасції і огорнув ним уретру для підсилення м’язового затульного ефекту закриття уретри. У 1914 р. Paul Frangenheim (1876‑1934) використовував також пірамідальний м’яз, але з фасцією. У 1917 р. Walter Stoeckel (1871‑1961) теж виконав залонну та трансвагінальну м’язову плікацію шийки сечового міхура пірамідальними м’язами з фасцією (рис. 10).
Albert M. Aldridge (CША) 1942 р. використав лише білатеральні смужки фасції прямих м’язів живота (без м’яза) як пубовагінальний слінг із фіксацією смужок до прямих м’язів живота. Це, крім підвішувального ефекту, сприяло також і затульному ефекту закриття уретри під час скорочення прямих м’язів живота. Видатний уролог Terence Millin (1903‑1980) з Великої Британії (популяризував залонний доступ при хірургічному лікуванні доброякісної гіперплазії передміхурової залози в 1945‑1947 рр.) також використовував метод A. M. Aldridge для лікування жінок зі стресовим НС і поширив його у своїй країні. У 1933 р. P. B. Price запропонував використовувати як слінг широку фасцію стегна, але метод набув поширення лише у 1973 р. завдяки R. P. Beck et al. (рис. 11) [39]. Синтетичні матеріали (Silastic, Gore-Tex, Mersilene, Marlex, Prolen тощо) як субуретральний слінг почали застосовувати з 1962 р. Так, T. J. Williams та R. W. Te Linde того ж року виконали субуретральний слінг із застосуванням мерсиленової стрічки у 12 жінок [39].
Рис. 7. Будова сфінктерного апарату уретри у жінок (колекція Max Brodel, Університет Дж. Гопкінса, Балтимор, США) [51]
Рис. 8. Трансвагінальне висічення задньої стінки уретри (відстань від е до с) з плікацією передньої стінки піхви та шийки сечового міхура за Frank (Uber die operative Behandlung der Incontinentia urinae beim Weibe, Zentralbl Gynacol., 1882) [47]
Рис. 10. Залонний пірамідальний м’язово-фасціальний слінг за W. Stoeckel із його оригінальної праці (1917) [47]
 Рис. 11. Пубовагінальний слінг із використанням широкої фасції стегна [35, 36]
Рис. 11. Пубовагінальний слінг із використанням широкої фасції стегна [35, 36]
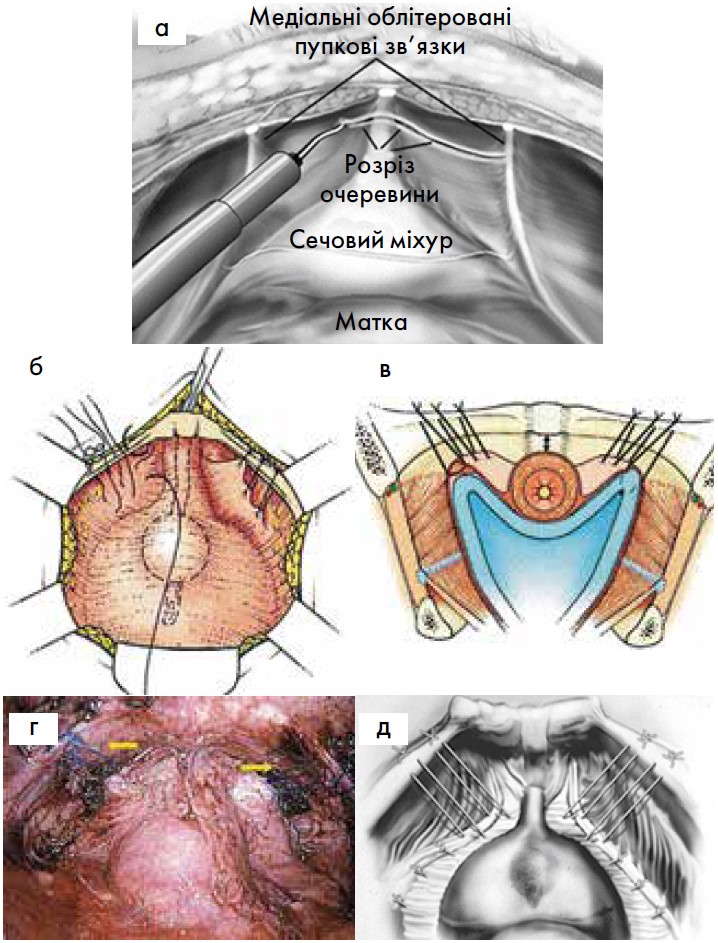
Уролог V. F. Marshall та гінекологи A. A. Marchetti й K. E. Krantz у 1949 р. [42] запропонували залонну цистоуретропексію для лікування стресового НС у жінок (рис. 12), а J. C. Burch у 1961 р. [25] – залонну кольпопексію до клубово-гребінних зв’язок Купера (рис. 13). Ці операції і сьогодні виконують для лікування пацієнток зі стресовим НС без значного пролапсу тазових органів, з гіпермобільністю уретри та збереженою функцією сфінктерного апарату уретри. При цьому фіксують або підвішують не уретру і сечовий міхур, а лише передню стінку піхви (кольпопексія або кольпосуспензія), що знаходиться поряд з уретрою та сечовим міхуром. У 1991 р. гінеколог T. G. Vancaille та уролог W. Schuessler виконали уретропексію до лобкового симфізу за Marshall – Marchetti – Krantz лапароскопічним доступом дев’яти жінкам (при цьому пошкодження сечового міхура мало місце у двох випадках), а у 1992 р. D. M. Albala – лапароскопічну кольпосуспензію до зв’язок Купера за Burch (рис. 14) [50].
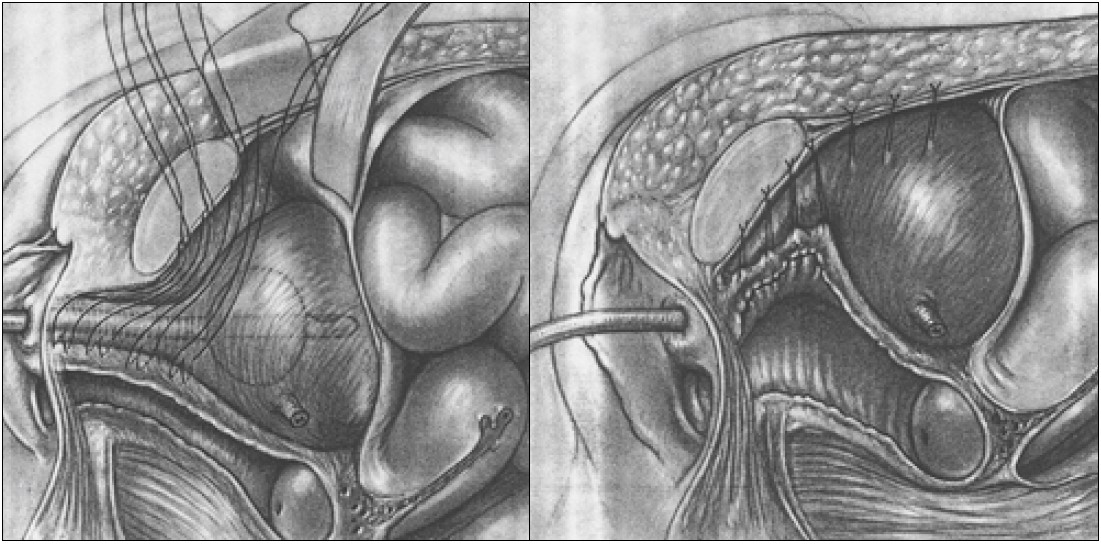 Рис. 12. Сагітальний вигляд операції залонної уретроцервікопексії при лікуванні стресового НС у жінок (рисунки з оригінальної праці V.F. Marshall, A.A. Marchetti та K.E. Krantz, 1949) [42]
Рис. 12. Сагітальний вигляд операції залонної уретроцервікопексії при лікуванні стресового НС у жінок (рисунки з оригінальної праці V.F. Marshall, A.A. Marchetti та K.E. Krantz, 1949) [42]
Рис. 13. Залонна кольпопексія при лікування стресового НС у жінок (рисунки з оригінальної праці J.C. Burch, 1961) [25]
Рис. 14. Схематичне зображення лапароскопічної кольпосуспензії за Burch: а – доступ; б – вигляд зверху; в – поперечний розріз; г – кінцевий вигляд операції; д – поєднання паравагінальної пластики із кольпосуспензією за Burch [27, 38, 43]
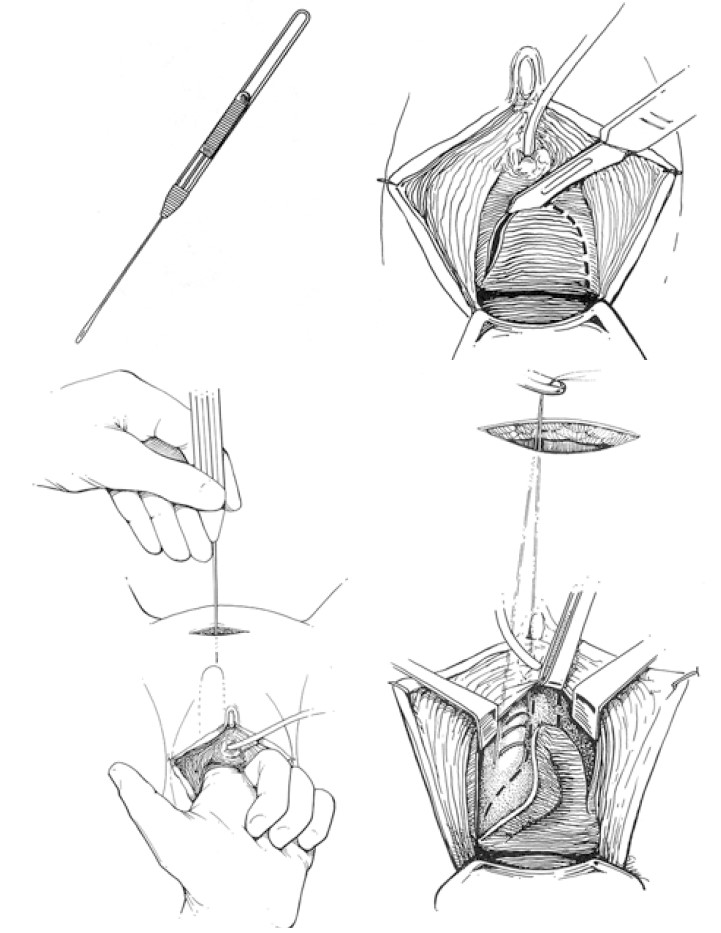
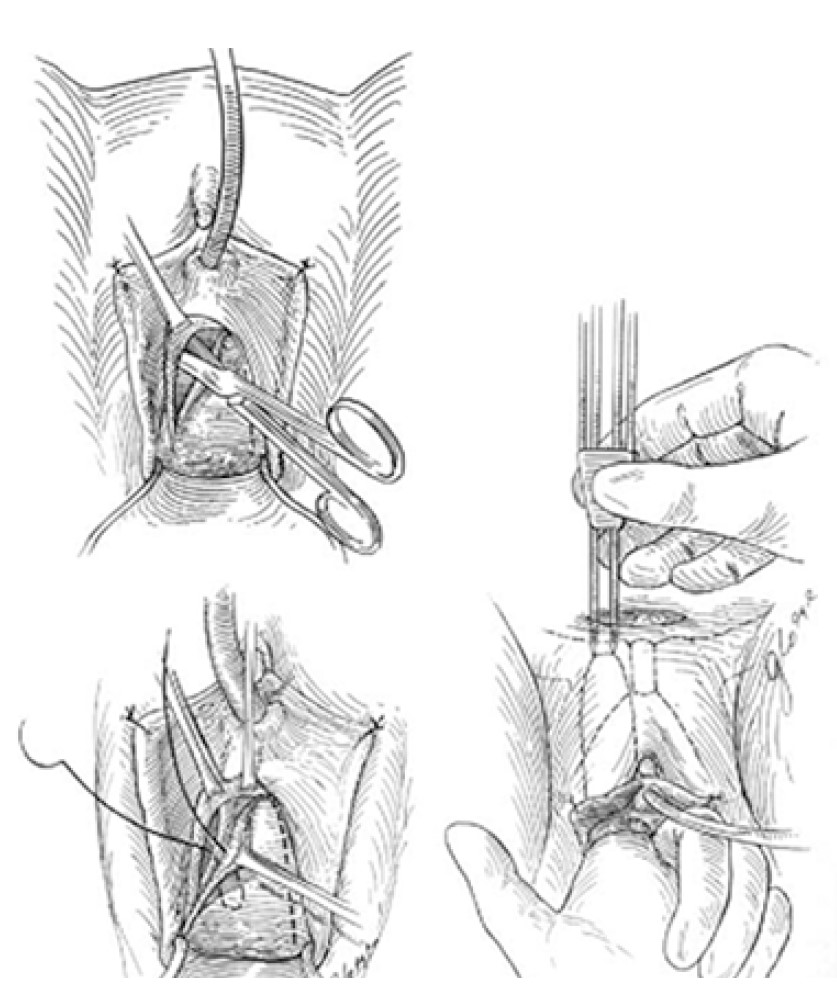
Малоінвазивні операції для лікування стресового НС (пубовагінальні голкові підвішування піхви) були запропоновані A. J. Pereyra (1959), T. A. Stamey (1973) та S. Raz (1981) (рис. 15‑17). T. A. Stamey для профілактики ушкодження сечового міхура виконував цистоскопію після кожного проколу голкою тазового дна [49]. S. Raz при проведенні пубовагінального голкового підвішування піхви використовував двобранкову голку [16, 39, 46]. На жаль, із плином часу вагінальні голкові підвішування не знайшли широкого застосування через значну (до 50%) частоту рецидивів захворювання протягом перших 5‑10 років після операції.
Рис. 15. Етапи голкової кольпосуспензії за A.J. Pereyra (1959) [18, 51, 52]
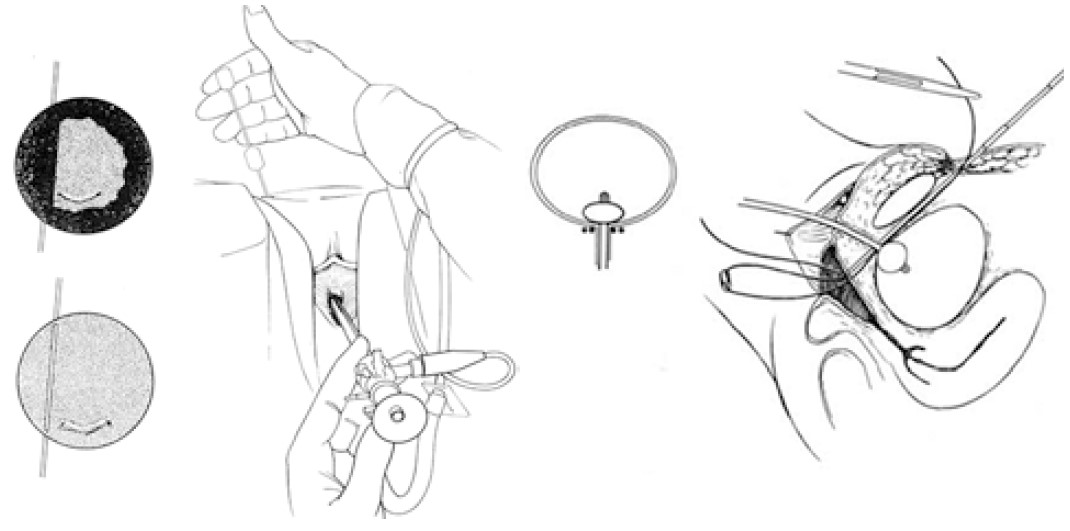 Рис. 16. Цистоскопія при виконанні голкової кольпосуспензії за T.A. Stamey (1973) з метою виявлення можливої перфорації голкою сечового міхура [49]
Рис. 16. Цистоскопія при виконанні голкової кольпосуспензії за T.A. Stamey (1973) з метою виявлення можливої перфорації голкою сечового міхура [49]
Рис. 17. Пубовагінальне голкове підвішування піхви з використанням двобранкової голки за S. Raz (1981) [46]
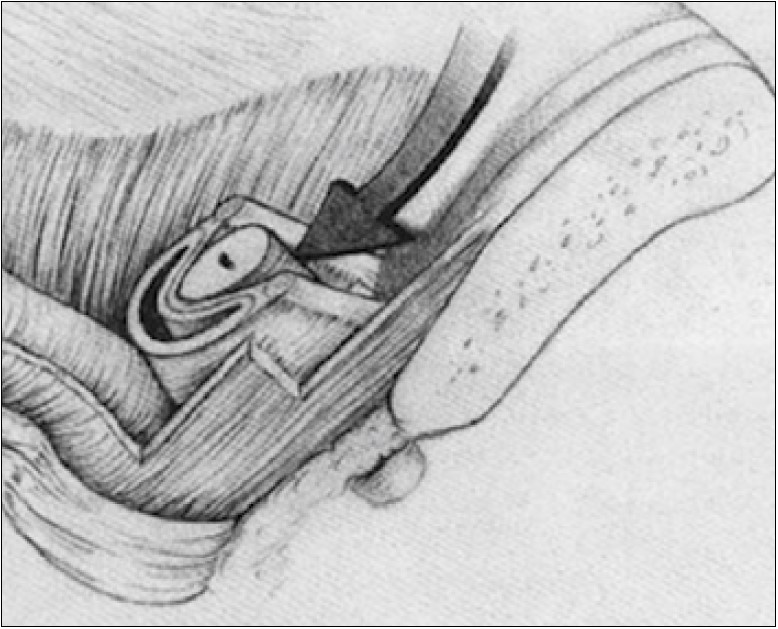
Паравагінальну пластику (паравагінальну кольпопексію) залобковим доступом для лікування латерального цистоцеле та стресового НС запропонував A. C. Richardson (1976). Така операція у США набула більшої популярності, ніж у Європі [51, 52]. Її принцип полягає у зашиванні розриву внутрішньотазової фасції та паравагінальних структур до сухожилкової дуги тазової фасції та затульної фасції (м’яза) (рис. 18).
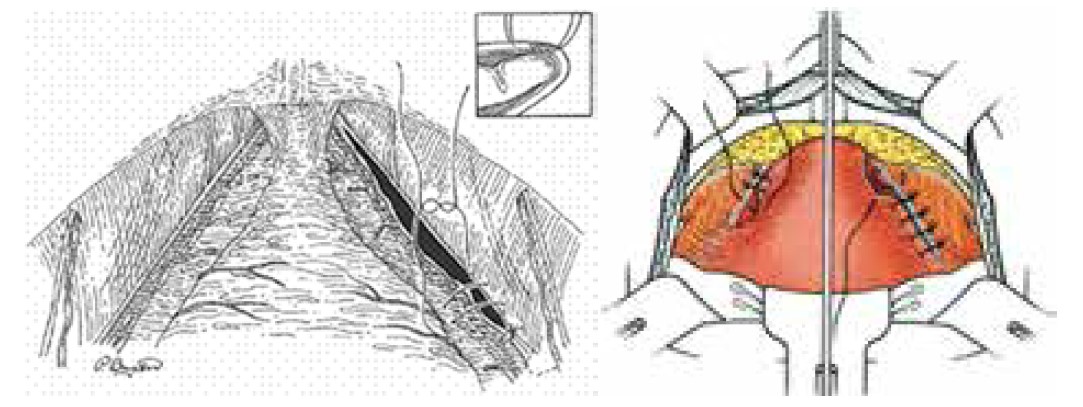 Рис. 18. Фіксація розірваної внутрішньотазової фасції до сухожилкової дуги тазової фасції [27, 51]
Рис. 18. Фіксація розірваної внутрішньотазової фасції до сухожилкової дуги тазової фасції [27, 51]
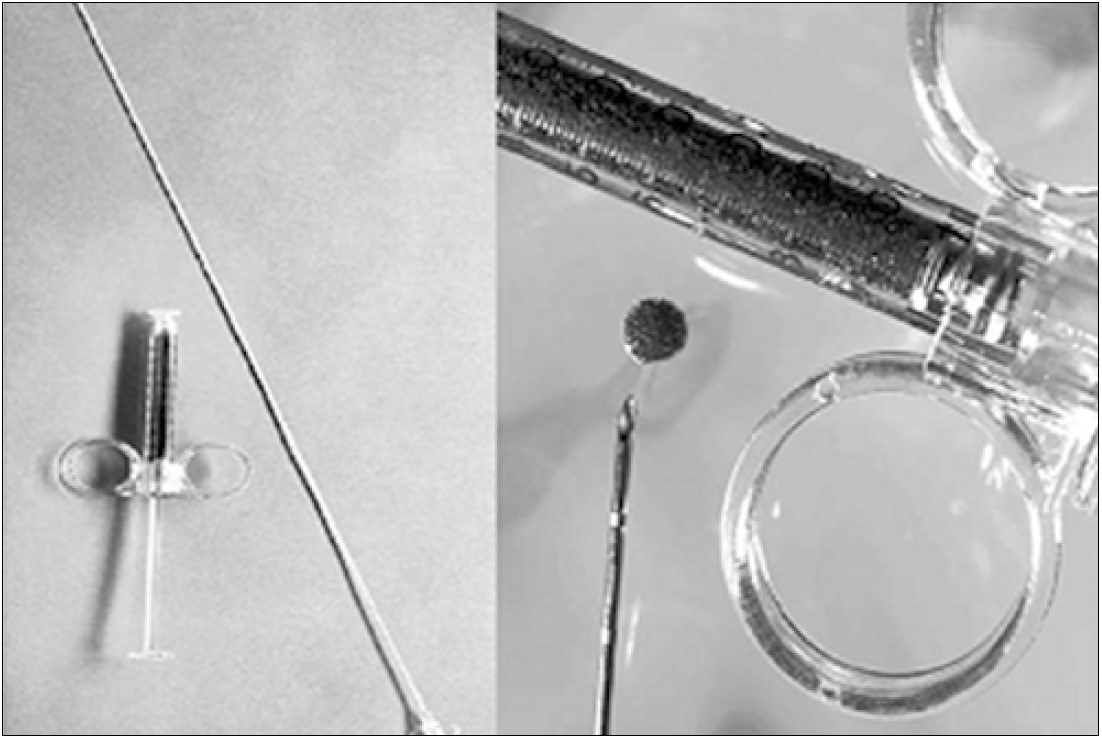
Ін’єкційну терапію стресового НС почали проводити ще наприкінці ХIХ ст. Так, R. Gersuny з Відня запропонував вводити парауретрально парафін для стиснення уретри та посилення уретральної резистентності при лікуванні жінок зі стресовим НС. H. A. Kelly наголосив на ризику виникнення емболії при введенні цієї речовини, а також на частковому тимчасовому покращенні після проведення процедури. У 1938 р. B. C. Murless представив доповідь про введення олії печінки тріски в передню стінку піхви 20 хворим. Із 1955 р. (Quackels R., 1955; Saches H., 1963) почали застосовувати парауретрально та трансуретрально склерозуючі агенти, які містили парафін та інші склерозуючі речовини [27, 39, 47]. S. Berg (1973) та Victor A. Politano et al. (1974) вводили політетрафлюороетилен (Teflon); Linda Shortlitte (1989) – бичачий колаген (ін’єкційний агент Contigen був схвалений до застосування у 1993 р. Управлінням із контролю за харчовими продуктами та лікарськими препаратами, FDA, США); A. S. Conzalez de Gariby (1990) – аутологічний жир (рис. 19). Силіконові мікроімплантати (Macroplastique, Нідерланди) почали використовувати на початку 90-х років минулого століття, проте дозволу FDA до сих пір не отримано, як і на Zuidex (Швеція) (містить полісахариди та гіалуронову кислоту). Карбонові зерна з цирконієвим покриттям (Durasphere EXP, США) були дозволені до застосування FDA для лікування стресового НС 1999 р.; Tegress (США, містить етиленвініл, розведений диметилсульфоксидом) – 2005 р.; Coaptite (кальцію гідроксилапатит) – 2006 р. Дозвіл для застосування хірургічного імплантату Permacol (Велика Британія, колагеновий матрикс) у даний час розглядається FDA (рис. 20, 21) [27, 48, 53, 55].
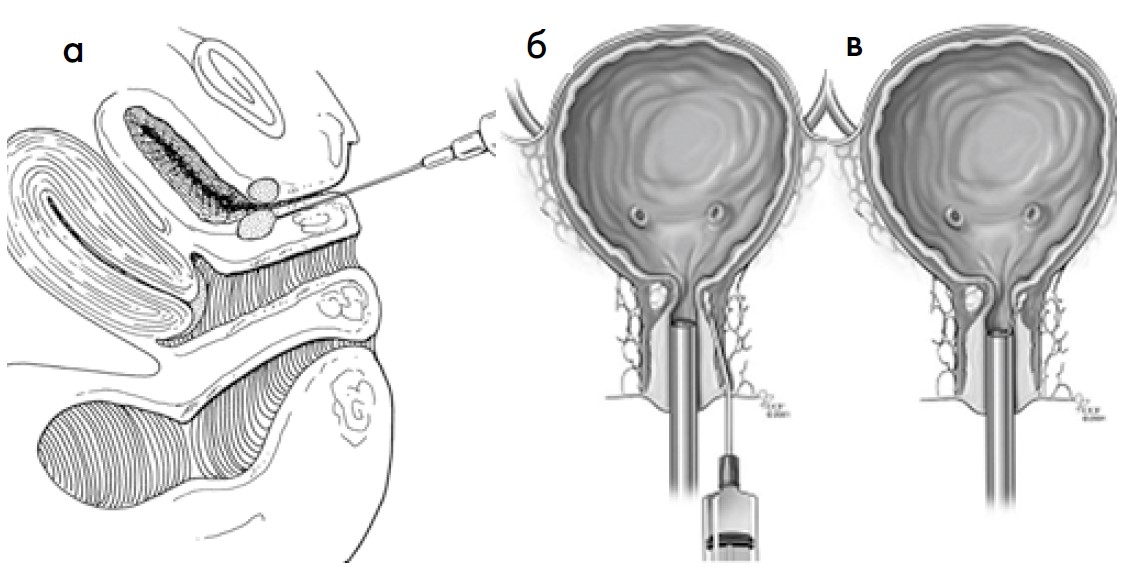 Рис. 19. Пара- (а, б) та інтрауретральне (в) введення колагену навколо шийки сечового міхура з метою стиснення уретри та утримання сечі при стресовому НС у жінок [43, 51]
Рис. 19. Пара- (а, б) та інтрауретральне (в) введення колагену навколо шийки сечового міхура з метою стиснення уретри та утримання сечі при стресовому НС у жінок [43, 51]
Рис. 20. Пристрій для введення Durasphere для стиснення уретри у жінок зі стресовим НС [36]
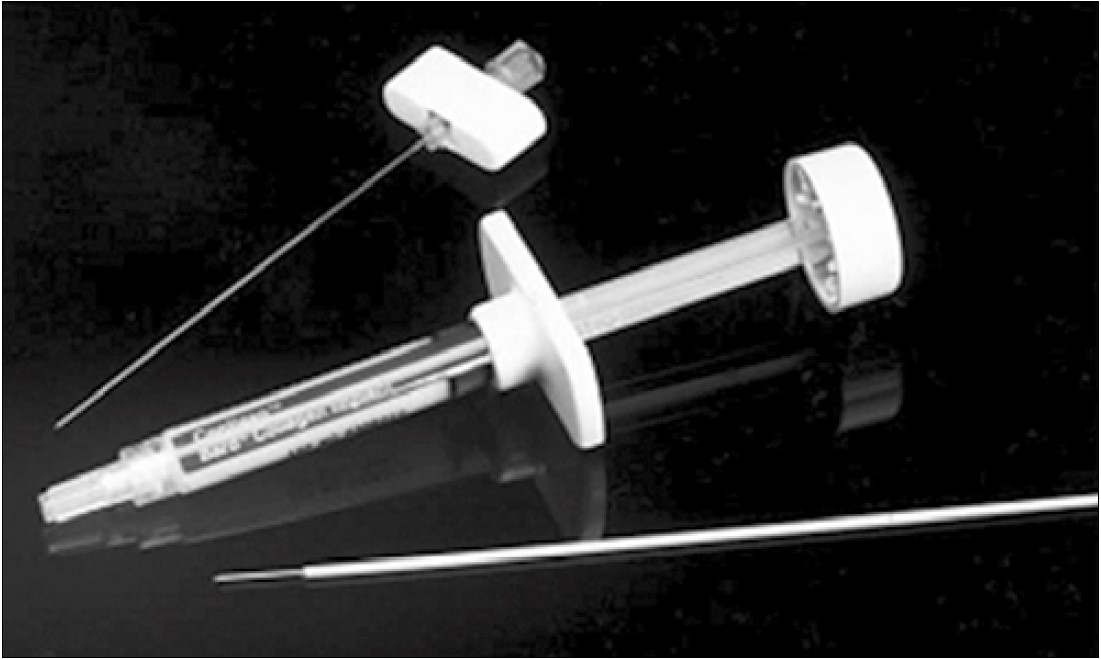 Рис. 21. Пристрій для пара- та інтрауретрального введення GAX collagen (Bard) для стиснення уретри у жінок зі стресовим НС [36]
Рис. 21. Пристрій для пара- та інтрауретрального введення GAX collagen (Bard) для стиснення уретри у жінок зі стресовим НС [36]
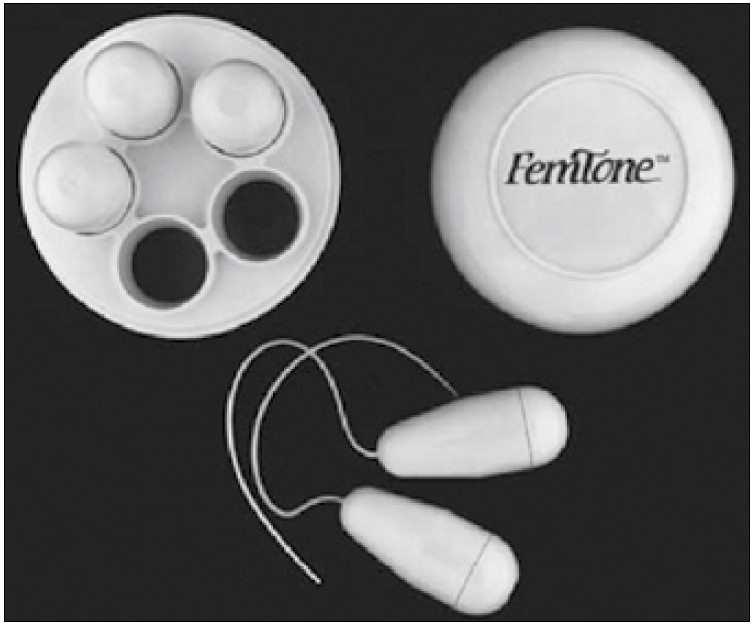
Переходячи до консервативних методів лікування нетримання сечі у жінок, слід згадати американського гінеколога A. Kegel, який у 1948 р. запропонував вправи для зміцнення м’язів тазового дна у жінок із НС. Сьогодні ці вправи є високоефективними та обов’язковими на початковому етапі терапії хворих із різними видами НС (стресове, імперативне, змішане) без пролапсу тазових органів [37, 41, 54, 56] (рис. 22). Ефективність вправ учений оцінював за допомогою введеного в піхву пальця та піхвового перінеометра (лікування за методом біологічного зворотного зв’язку – biofeedback therapy). Крім того, для зміцнення м’язів тазового дна у жінок із НС S. Plevnik запропонував використовувати піхвові конуси (1985) [39, 50, 53, 55] (рис. 23).
 Рис. 22. Arnold Kegel (1894-1981) та винайдений ним вагінальний перінеометр [54]
Рис. 22. Arnold Kegel (1894-1981) та винайдений ним вагінальний перінеометр [54]
Рис. 23. Перші інтравагінальні конуси для зміцнення м’язів тазового дна та cфінктерного апарату уретри при лікуванні стресового НС у жінок [54, 55]
Електричну стимуляцію для посилення тонусу сфінктерного апарату уретри у хворих із НС вперше застосував E. Bors (1952), описавши вплив електричної стимуляції статевих нервів на шийку сечового міхура [39]. Того ж року J. W. Huffman et al. виконали електричну стимуляцію м’язів тазового дна при лікуванні стресового НС у жінок, у яких був відсутній ефект від вправ для зміцнення м’язів тазового дна [55]. K.P.S. Caldwell (1963) запропонував пряму електростимуляцію сфінктерного апарату уретри (вводив електроди у м’язи тазового дна) при лікуванні стресового НС у жінок. C. Godec et al. (1975) запровадив методику непрямої (неімлантованої) електростимуляції для гальмування скорочень сечового міхура у пацієнток із гіперактивним сечовим міхуром. Залежно від частоти електричних імпульсів досягався ефект гальмування скорочень сечового міхура або м’язів тазового дна та сфінктерного апарату уретри. Для посилення тонусу останнього та м’язів тазового дна у жінок зі стресовим НС дослідники застосовували різні види електростимуляторів: вагінальний песарій у вигляді кільця (Alexander S., Rowan O., 1968); вагінальний циліндричний (De Soldenhoff R., McDonnel H., 1969); анальний (Hopkinson B. R., Lightwood R., 1967); анальний, вагінальний та промежинний (Kralj B. еt al., 1977) [39, 50]. Однак метод набув популярності лише у 70-х роках минулого століття (рис. 24).
Рис. 24. Перші інтравагінальні електростимулятори для лікування НС у жінок (Courtesy of Innovative Outcome Solutions, Laguna Hills, CA) [37]
Черезшкірну електростимуляцію периферійних нервів (нейромодуляцію) при лікуванні нейрогенних порушень сечовипускання (гіпоконтрактильності чи гіперактивності детрузора) вперше застосував G. S. Brindley et al. (1986) (сакральна інтрадуральна електростимуляція), а E. A. Tanago і R. A. Schmidt (1988) – сакральну екстрадуральну (рис. 25) [5, 26, 47, 50, 55]. Лише у 1997 р. FDA дозволило використання сакральної електростимуляції з метою лікування гіперактивного сечового міхура (ГСМ) та імперативного НС [39]. Черезшкірну тибіальну електростимуляцію для лікування гіперактивного сечового міхура вперше застосував McGuire et al. (1983), пудендальну – D. Voducek et al. (1986) (рис. 26, 27) [39].
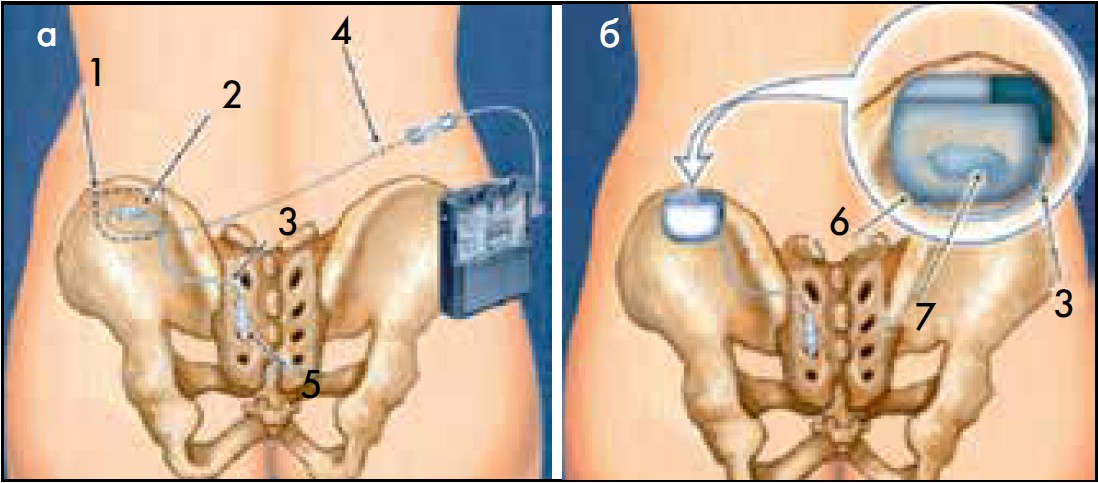 Рис. 25. Етапи (а, б) виконання постійної сакральної нейромодуляції сечового міхура у хворої з ГСМ: 1 – майбутня кишеня для постійного генератора; 2 – з’єднання електрода з черезшкірним подовжувачем; 3 – електрод; 4 – місце виходу черезшкірного подовжувача; 5 – якір для електрода; 6 – подовжувач електрода; 7 – з’єднання електрода з електродним подовжувачем [33]
Рис. 25. Етапи (а, б) виконання постійної сакральної нейромодуляції сечового міхура у хворої з ГСМ: 1 – майбутня кишеня для постійного генератора; 2 – з’єднання електрода з черезшкірним подовжувачем; 3 – електрод; 4 – місце виходу черезшкірного подовжувача; 5 – якір для електрода; 6 – подовжувач електрода; 7 – з’єднання електрода з електродним подовжувачем [33]
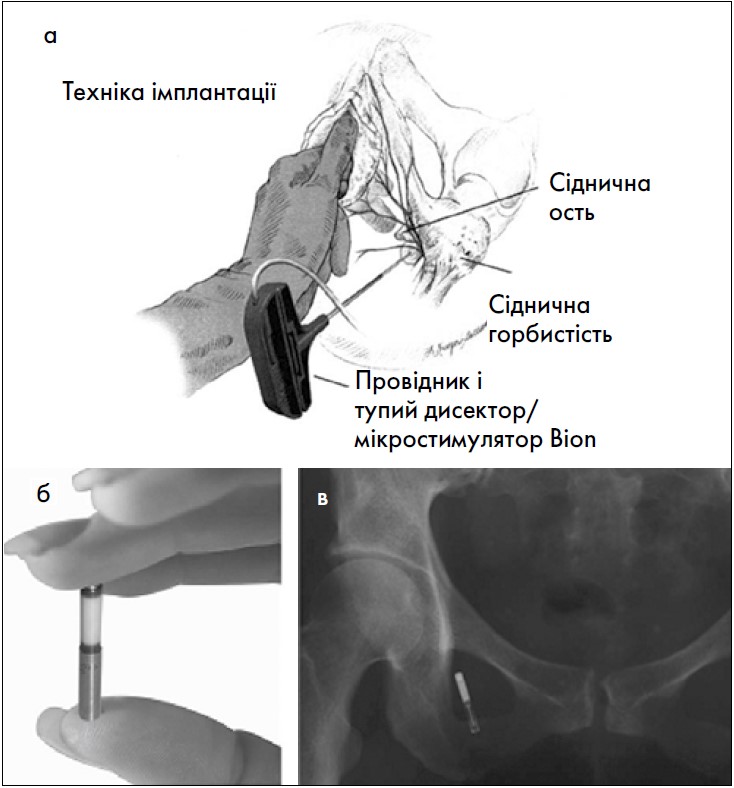
Рис. 26. Пудендальна електростимуляція (а) за допомогою імплантованого мікростимулятора Bion (б) у ділянці каналу Alcock (в) [36]
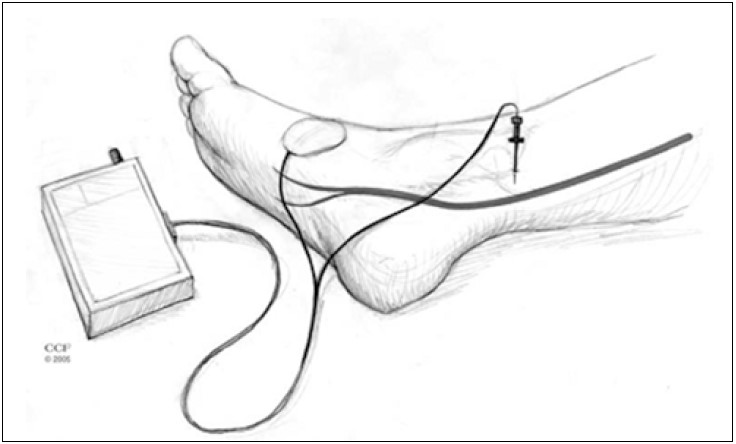
Рис. 27. Черезшкірна тибіальна електростимуляція [36]
У випадках нейрогенної та ненейрогенної гіперактивності детрузора із імперативним НС, рефрактерної до медикаментозної терапії, тренувань м’язів тазового дна та нейромодуляції, здійснюють введення ботулінічного токсину та аугментацію сечового міхура. В урологічній практиці ботулінічний токсин вперше застосував D. Dykstra et al. (1988) для лікування детрузорно-сфінктерної дисинергії [5]. Пізніше (1989) FDA дозволило використовувати ботулотоксин в офтальмології [39]. Для лікування гіперактивного сечового міхура та імперативного НС в основному використовують ботулотоксин А – ботокс (Allergan, США) та диспорт (Ipsen, Франція). Для цього пацієнтці під спинномозковою анестезією чи місцевим знеболенням за допомогою ендоінжектора (рис. 28) вводять 20 ін’єкцій ботулотоксину у вигляді розчину в стінку міхура (за винятком зони трикутника Льєто) на глибину 0,2‑0,3 см.
Рис. 28. Введення ботулотоксину у стінку сечового міхура за допомогою ендоінжектора [36]
У 1952 р. W. Goodwin та C. Winter вперше запропонували проводити ентероцистопластику (аугментацію) хворим із імперативним НС [3, 13, 19, 43]. Мета аугментації (від англ. augmentation – «збільшення») полягає у створенні резервуара з низьким тиском, що дозволяє зменшити кількість мимовільних скорочень детрузора та усунути імперативне НС. Найбільш часто таку пластику сечового міхура виконують ділянкою тонкого кишечника. Разом із тим можуть бути використанні шлунок, сліпа та сигмоподібна кишки.
Ідея штучної уретри належить F.E.B. Foleу (1891‑1966) (США), який винайшов балонний катетер у 30-х роках ХХ ст. У червні 1972 р. F. Brantley Scott разом із William E. Bradley та Gerald W. Tim (США) провели імплантацію штучного сфінктера уретри 45-річній жінці [43, 47].
Американська компанія American Medical Systems (AMS) у 1980 р. випустила систему контролю НС – AMS792, а у 1982 р. – AMS800 (рис. 29).
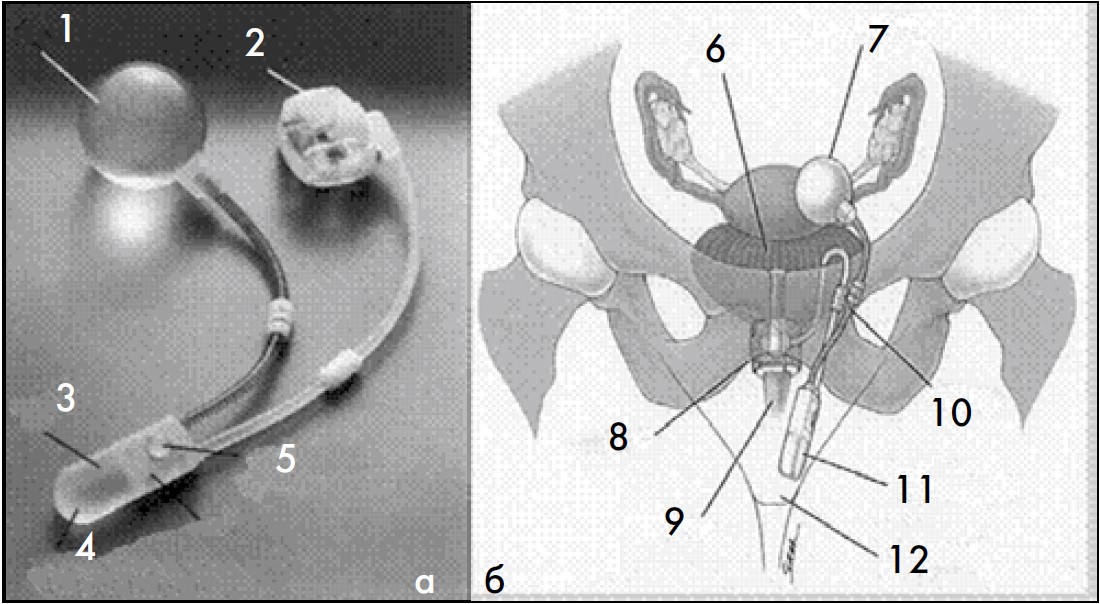 Рис. 29. Загальний вигляд штучного сфінктера уретри АМS 800 (а) та місце його встановлення (б) у жінок: 1 – балон; 2 – манжета; 3 – помпа; 4 – нижня м’яка частина помпи; 5 – кнопка деактивації; 6 – сечовий міхур; 7 – балон, у якому створюється тиск; 8 – манжета; 9 – уретра; 10 – трубка; 11 – контрольна помпа; 12 – велика статева губа [36, 43]
Рис. 29. Загальний вигляд штучного сфінктера уретри АМS 800 (а) та місце його встановлення (б) у жінок: 1 – балон; 2 – манжета; 3 – помпа; 4 – нижня м’яка частина помпи; 5 – кнопка деактивації; 6 – сечовий міхур; 7 – балон, у якому створюється тиск; 8 – манжета; 9 – уретра; 10 – трубка; 11 – контрольна помпа; 12 – велика статева губа [36, 43]
Урофлоуметрію (графічну реєстрацію кількості виділеної сечі за одиницю часу) вперше виконав E. Rehfish у 1897 р., перша серйозна клінічна робота з урофлоуметрії була опублікована W. M. Drake у 1948 р., а перший електронний урофлоуметр був створений B. Von Garrelts (1956) [15, 50]. Цистометрію (реєстрацію змін внутрішньоміхурового тиску при наповненні або спорожненні сечового міхура) вперше виконав Schatz (1872), а 1881 р. A. Mosso та P. Pellicani сконструювали оригінальний пристрій для вимірювання внутрішньоміхурового тиску [15]. Останні автори при виконанні цистометрії виявили, що сечовий міхур адаптується до зростаючого об’єму введеної рідини без підвищення внутрішньоміхурового тиску. У 1927 р. D. K. Rose використав ртутний манометр та пристрій для реєстрації цистометрограми і запровадив термін «цистометрія». У 1923 р. V. Bonney опублікував перші результати одночасного вимірювання внутрішньоміхурового та внутрішньоуретрального тиску у жінок із НС та довів, що у них внутрішньоміхуровий тиск перевищує внутрішньоуретральний. Термін «уродинамічні дослідження» вперше запропонував D. M. Davis (1953), який присвятив свої праці вивченню фаз накопичення та спорожнення сечового міхура [14, 39]. У 1969 р. співробітники відділу медичної електроніки та урології госпіталя Св. Варфоломія у Лондоні M. Brown і J.E.A. Wickhan описали метод реєстрації та вимірювання внутрішньоуретрального тиску (профілометрію уретри) [14, 39, 50].
У хворих зі стресовим НС має місце зниження внутрішньоуретрального тиску. Тиск закриття уретри (затульний тиск) – це різниця між внутрішньоуретральним та внутрішньоміхуровим тиском; його зниження зустрічається у пацієнток із порушенням сфінктерної функції уретри. E. J. McGuire et al. 1993 р. ввели термін «поріг абдомінального тиску підтікання сечі» для визначення тиску в сечовому міхурі при позитивній пробі Вальсальви, коли має місце мимовільне виділення сечі із уретри за відсутності скорочень сечового міхура [17, 39].
Основними уродинамічними методами дослідження сфінктерної функції уретри є визначення максимального затульного тиску уретри (MUСP) та абдомінального порогового тиску підтікання сечі (АLPP). MUСP відображає пасивний опір сфінктерного апарату уретри (тонус сфінктерного апарату в стані спокою), а АLPP – активний опір при напруженні [13, 15, 19, 20, 24, 53, 55].
Визначення сфінктерної недостатності уретри у жінок із стресовим НС має важливе значення для вибору виду хірургічного лікування. За неефективності консервативної терапії та відсутності у хворої сфінктерної недостатності уретри виконують підвішуючі піхву і проксимальний відділ уретри операції (абдомінальні чи трансвагінальні кольпосуспензії та кольпопексії), а за наявності сфінктерної недостатності уретри – слінгові операції (субуретральні пластики, в гінекологічній літературі – уретропексії) для стиснення уретри. Сьогодні проведення уродинамічних досліджень є обов’язковим у жінок із НС при безуспішності початкового лікування цього захворювання [41, 56].
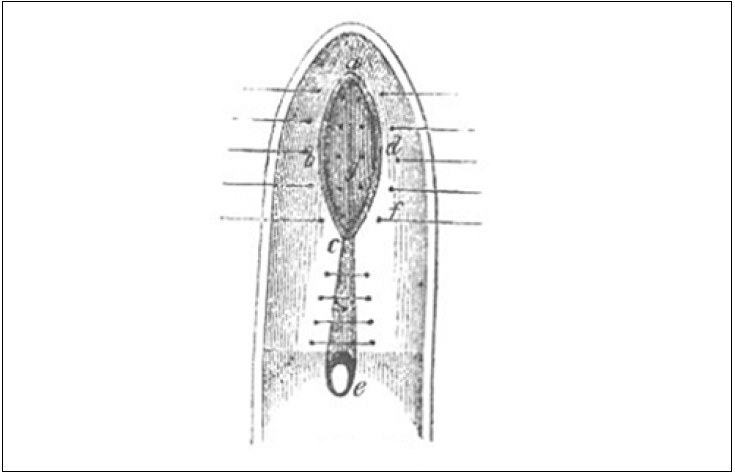
Історично гіпотези та теорії розвитку стресового НС зводилися до двох категорій: 1) порушення уретральної підтримки; 2) сфінктерна дисфункція уретри [11, 18, 19, 29, 53, 55]. H. A. Kelly (1914) після застосування повітряної цистоскопії виявив недостатнє змикання шийки сечового міхура у жінок зі стресовим НС у результаті порушень її тонусу та підтримки передньої стінки піхви. У таких випадках учений рекомендував виконувати плікацію передньої стінки піхви. У 1923 р. V. Bonney діагностував стресове НС лише у жінок, що народжували, пов’язавши захворювання із порушенням анатомічної підтримки уретри після травматичних пологів. Тест Bonney (відновлення положення міхурово-уретрального сегмента у порожнині таза) сьогодні використовують для моделювання та прогнозування успішності виконання залобкових кольпопексій та кольпосуспензій. У 30-х роках минулого століття домінувала саме теорія порушення анатомічної підтримки уретри завдяки працям W. E. Stevens, S. P. Smith (1937). Ці дослідники у пацієнток із НС розмістили металевий ланцюжок у сечовому міхурі та уретрі й рентгенологічно встановили порушення заднього міхурово-уретрального кута внаслідок послаблення анатомічної підтримки уретри [6, 39, 55] (рис. 30).
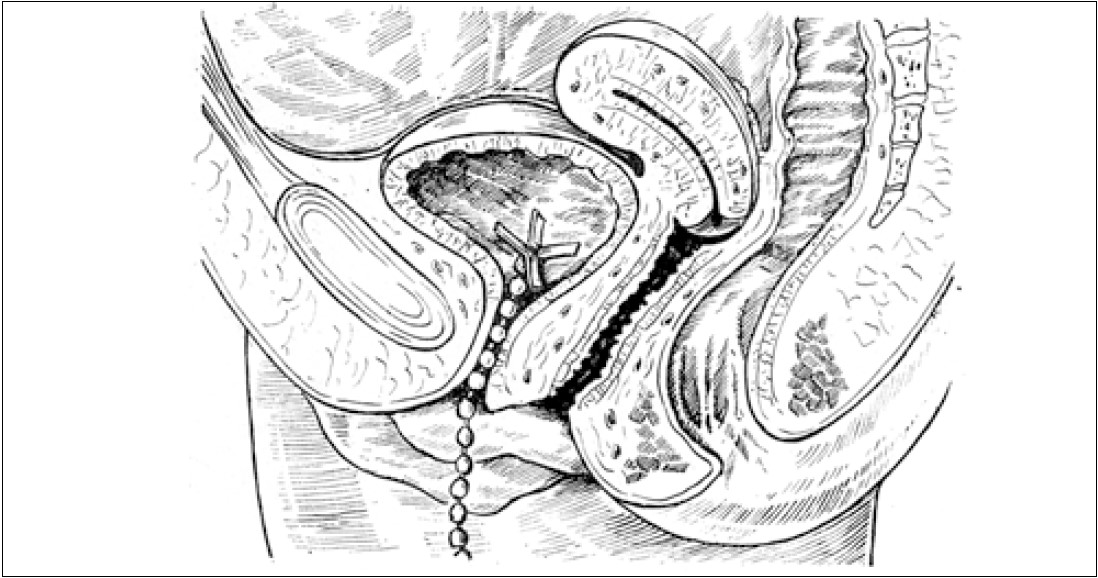 Рис. 30. Використання металевого ланцюжка для рентгенологічного виявлення порушення заднього міхурово-уретрального кута [6]
Рис. 30. Використання металевого ланцюжка для рентгенологічного виявлення порушення заднього міхурово-уретрального кута [6]
G. E. Enhorning (1961) [33] використав уретральний катетер із двома датчиками для одночасного вимірювання тиску у сечовому міхурі та уретрі й виявив, що у жінок, які утримують сечу, тиск в уретрі перевищує внутрішньоміхуровий у спокої та при напруженні. Він запропонував теорію манометричного тиску в закритій порожнині. Згідно з цією теорією, сечовий міхур та проксимальний відділ уретри знаходяться в черевній порожнині, закритій знизу тазовим дном. У нормі будь-яке підвищення внутрішньочеревного тиску передається (трансмісується) на ці ділянки рівномірно. При стресовому НС через послаблення м’язово-фасціальних підтримуючих тканин шийка сечового міхура та проксимальний відділ уретри опускаються нижче рівня сечостатевої діафрагми, виходять із манометричної порожнини, на відміну від міхура (рис. 31). При цьому виникає нерівномірна трансмісія внутрішньочеревного тиску: він передається на сечовий міхур і не передається на шийку сечового міхура та проксимальний відділ уретри. Внутрішньоуретральний тиск стає нижчим за показник суми внутрішньоміхурового та внутрішньочеревного тиску, у результаті чого виникає НС.
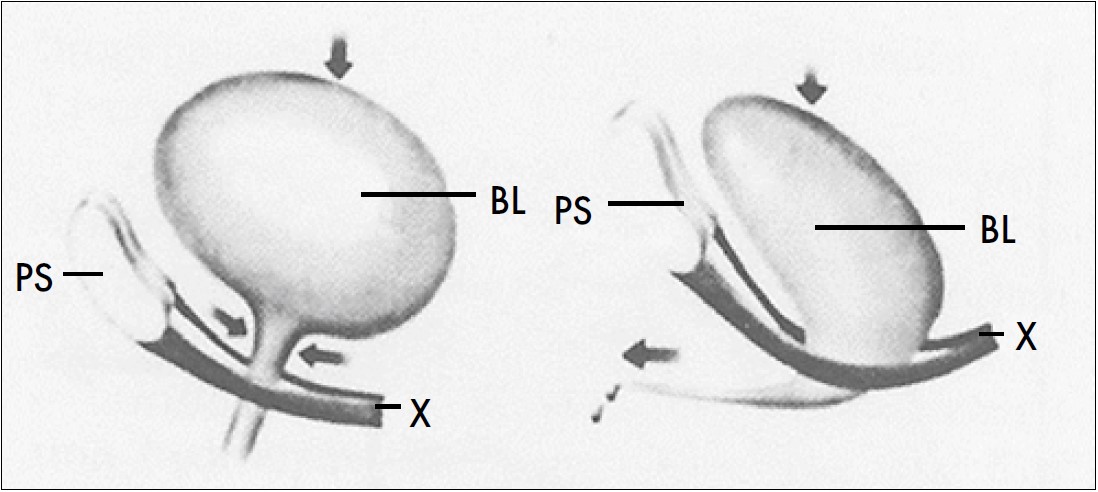 Рис. 31. Теорія G.E. Enhorning манометричного тиску в закритій порожнині: PS – лобковий симфіз; BL – сечовий міхур; X – сечостатева діафрагма [34]
Рис. 31. Теорія G.E. Enhorning манометричного тиску в закритій порожнині: PS – лобковий симфіз; BL – сечовий міхур; X – сечостатева діафрагма [34]
На жаль, у вищеописаній теорії не роз’яснюється, чому не у всіх жінок із опущенням шийки сечового міхура та проксимального відділу уретри виникає стресове НС. Теорія давала пояснення ефективності залобкових кольпопексій та кольпосуспензій, які на той час (1960‑1970 рр.) стали золотим стандартом лікування стресового НС у жінок.
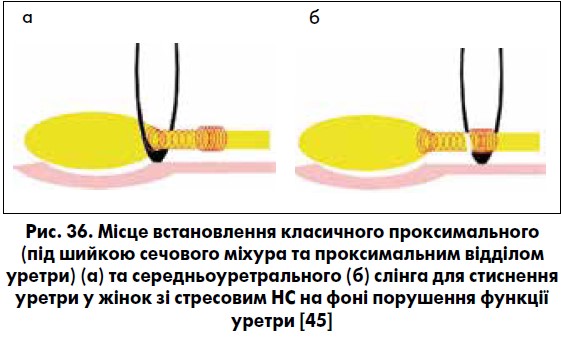
Невдачі залобкових кольпопексій та кольпосуспензій, а також розвиток уродинаміки та нейрофізіологічних тестувань у пацієнток зі стресовим НС спонукали урологів до вивчення ролі порушень сфінктерної функції уретри у виникненні цього захворювання. Спочатку T. H. Green (1968), а потім E. L. McGuire et al. (1972, 1976) запропонували класифікацію стресового НС залежно від гіпермобільності уретри та порушення її функції [13, 39, 55]. Саме вони ввели у практику визначення ІІІ типу стресового НС як порушення функції уретри (внутрішнього сфінктерного механізму), при якому шийка сечового міхура відкрита у спокої. У таких хворих автори рекомендували використовувати пубовагінальний (лобково-піхвовий) слінг для стиснення проксимального відділу уретри (в ділянці шийки сечового міхура) (рис. 32). У 1988 р. J. G. Blaivas та C. A. Olsson запропонували класифікацію стресового НС, яка ґрунтується на флюороскопічній картині гіпермобільності уретри та уродинамічних дослідженнях функціонального стану сфінктерного апарату уретри [4, 55].
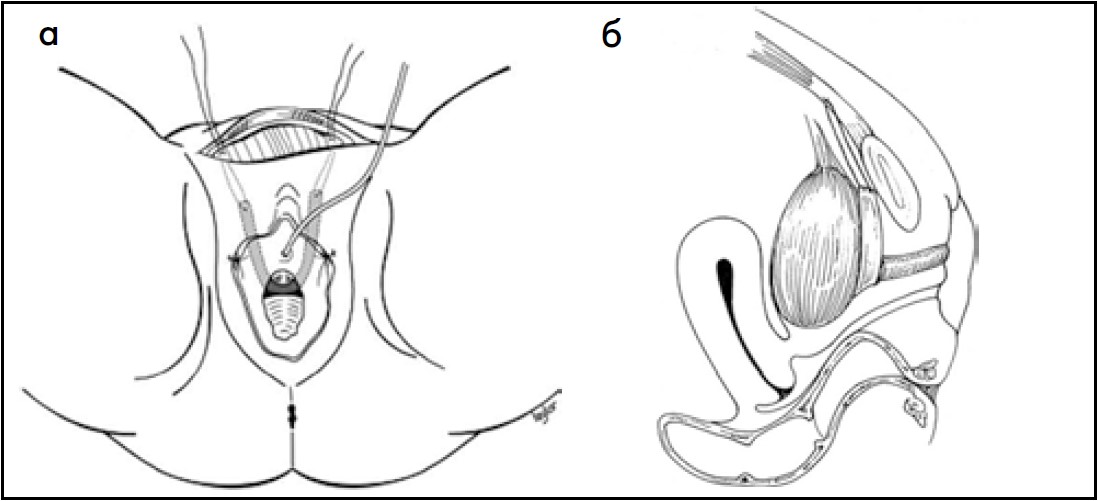 Рис. 32. Пубовагінальний слінг із апоневрозу прямих м’язів живота при лікуванні ІІІ типу стресового НС у жінок: а – вигляд спереду; б – вигляд збоку
Рис. 32. Пубовагінальний слінг із апоневрозу прямих м’язів живота при лікуванні ІІІ типу стресового НС у жінок: а – вигляд спереду; б – вигляд збоку
У 1994 р. J.O.L. De Lаncey [13, 18, 19, 29, 30, 53, 55] запропонував теорію «гамака» у виникненні стресового НС у жінок. Автор вважав, що уретра лежить у гамакоподібному шарі, утвореному тазовою фасцією та передньою стінкою піхви. Стабільність цього шару зумовлена тим, що латерально він прикріплений до внутрішніх країв м’яза-підіймача відхідника. При підвищенні внутрішньочеревного тиску виникає сила, яка направлена вниз та на передню поверхню уретри і притискає її до гамакоподібного шару (рис. 33). Від цілісності та стабільності цього шару залежить утримання уретри в порожнині таза й ефективність затульного механізму шийки сечового міхура та проксимального відділу уретри. Робота J. O.L. De Lаncey ґрунтувалась на праці R. Zacharin (1961), який досліджував уретру та її підтримуючий апарат [13, 30, 45] (рис. 34).
Рис. 33. Малюнок з оригінальної праці J. De Lancey (Structural support of the urethra as it relates to stress urinary incontinence: The hammock hypothesis, 1994)
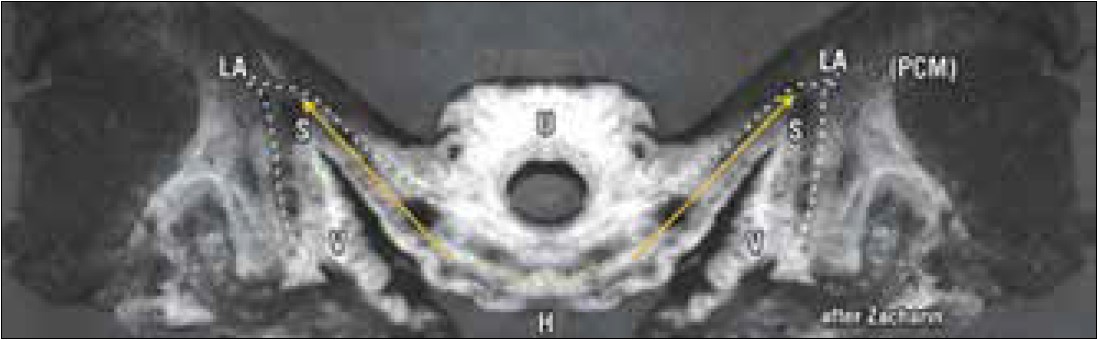 Рис. 34. Топографія уретри та її підтримуючого апарату у жінок (макропрепарат, поперечний розріз): U — уретра; LA (PCM) — м’яз-підіймач відхідника (лобково-куприковий м’яз); H — просвіт піхви; V — піхва; S — місце фіксації піхви до м’яза-підіймача відхідника [30, 45]
Рис. 34. Топографія уретри та її підтримуючого апарату у жінок (макропрепарат, поперечний розріз): U — уретра; LA (PCM) — м’яз-підіймач відхідника (лобково-куприковий м’яз); H — просвіт піхви; V — піхва; S — місце фіксації піхви до м’яза-підіймача відхідника [30, 45]
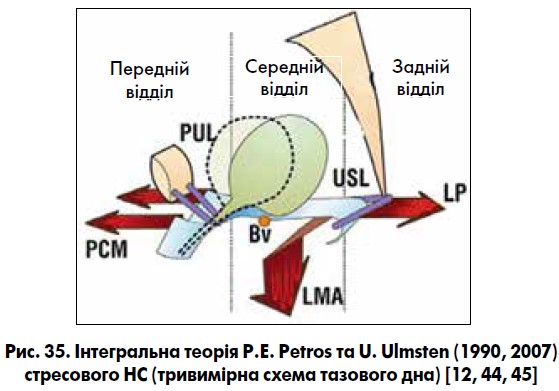
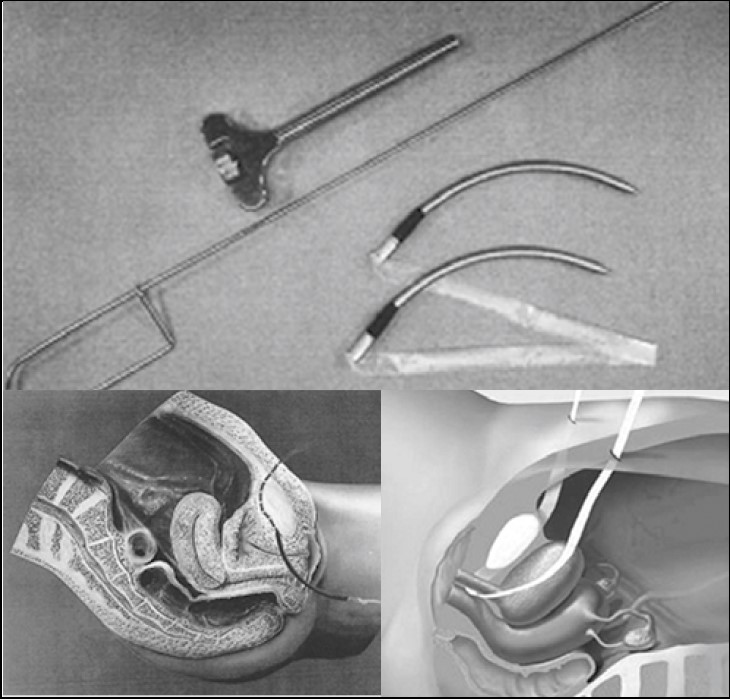
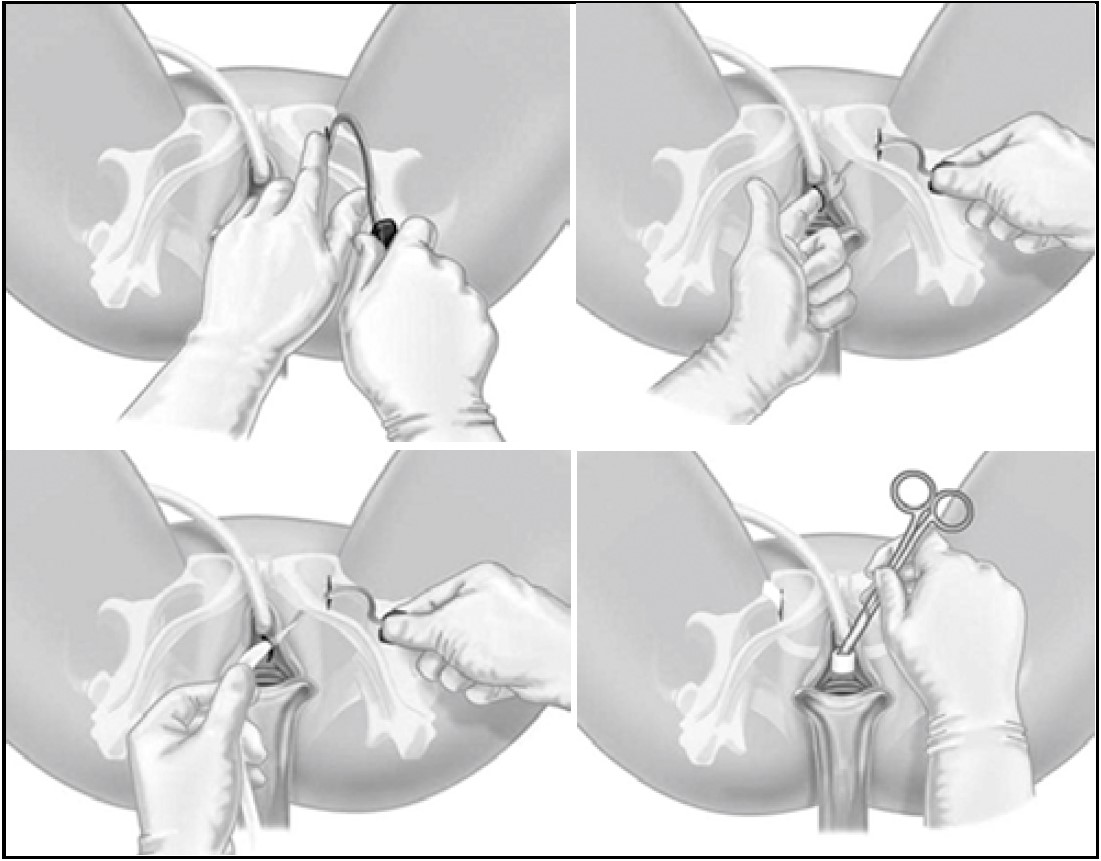
Сітчасті протези в урогінекологію були запозичені з хірургії гриж разом із терміном tension-free – «вільні від натягу». Таким чином, для закриття дефектів фасцій встановлювали сітчасті протези без натягу. У 90-ті роки минулого століття професори Peter Petros (Австалія) та Ulf Ulmsten (Швеція) зробили два великі відкриття: 1) порушення функції сечового міхура та прямої кишки виникають не через ушкодження цих органів, а через ушкодження зв’язок піхви, які утримують ці органи; 2) для усунення ушкодження зв’язок піхви та відновлення функцій сечового міхура і прямої кишки слід використовувати штучні зв’язки – сітчасті протези [11, 12, 45]. P. Petros та U. Ulmsten (1990, 1994) запропонували інтегральну теорію виникнення стресового НС у жінок [12, 44, 45]. Згідно з цією теорією, утримання сечі, калу та збереження правильної анатомії малого таза досягається при рівнодії трьох різнонаправлених сил у тазовому дні. У передньому напрямку діють передні відділи м’яза-підіймача відхідника, у задньому – задні, у нижньому – поздовжній м’яз прямої кишки (рис. 35‑37). Подібна рівна дія можлива при адекватному функціонуванні фіксуючого апарату тазового дна. За недостатності лобково-уретральних зв’язок задні вектори м’язових зусиль починають переважати і створюються умови для НС. Автори запропонували встановлювати синтетичний пубовагінальний слінг TVT (tension-free vaginal tape) під середньою частиною уретри (де найбільш високий уретральний тиск) для заміщення втраченої функції лобково-уретральних зв’язок та лікування стресового НС у жінок (рис. 38) [12, 13, 44, 45].
Утримання сечі досягається за рахунок наступних сил: PUL – лобково-уретральна зв’язка; USL – крижово-маткова зв’язка; PCM – лобково-куприковий м’яз (частина м’яза-підіймача відхідника); LP – леваторне плато; LMA – поздовжній м’яз прямої кишки; Bv – місце фіксації сечового міхура до піхви.
У пошуках зниження рівня ускладнень у прооперованих пацієнток із НС американська компанія AMS 2001 р. впровадила нову методику пубовагінального поліпропіленового слінга – SPARC. Вона відрізняється від операції TVT тим, що троакар набору SPARC є значно тоншим за провідник TVT. Крім того, його проводять через два невеликих розрізи в надлобковій ділянці з надлобкової рани в рану піхви під контролем пальця з боку піхвової рани (методика top-down) [48].
Для зменшення кількості ускладнень (ушкодження сечового міхура, кишечника тощо) французький уролог E. Delorme (2001) запропонував встановлювати синтетичний трансобтураторний слінг для лікування стресового НС у жінок (рис. 39). У 2004 р. вчений виконав 150 операцій трансобтураторним доступом за допомогою спеціального провідника та стрічки Uratape (Mentor-Porges). При цьому провідник він проводив з боку внутрішньої поверхні стегна через затульну мембрану в бік рани піхви (техніка outside-in) [32]. Бельгієць Jean de Leval (2003) [31] запропонував проводити трансобтураторний слінг з боку розрізу передньої стінки піхви через затульний отвір на стегно (техніка inside-out) для зниження ризику пошкодження сечового міхура, зробивши тим самим виконання цистоскопії необов’язковим.
Рис. 38. Інструменти та методика виконання операції tensionfree vaginal tape (ТVТ) (Ulmsten U., Johnson P., Rezapour M., 1999)
Рис. 39. Методика виконання трансобтураторного слінга (техніка outside-in) при хірургічному лікуванні стресового НС у жінок
У 1990-х роках з метою усунення пролапсу тазових органів та стресового НС у жінок для відновлення фасціально-зв’язкового апарату тазового дна активно застосовували синтетичні сітчасті протези. Через значний (близько 10%) відсоток специфічних ускладнень після встановлення сітчастих протезів (ерозія піхви, сечового міхура та уретри; екструзія сітки; інфекційні процеси у рані піхви та таза) FDA у 2011 р. оголосило про зважений підхід лікарів до їх застосування для корекції дефектів фасціально-зв’язкового апарату тазового дна з урахуванням доцільності та корисності реконструктивної операції. Заява Європейської асоціації урологів (EAU) та Європейської урогінекологічної асоціації (EUGA) стосовно використання синтетичних імплантатів у лікуванні пролапсу тазових органів та стресового НС також обмежує застосування сітчастих протезів, за винятком середньоуретрального синтетичного слінга (MUSS) [28]. Відомий професор урології, завідувач відділенням жіночої урології, уродинаміки та реконструктивної урології Каліфорнійського університету (США) Shlomo Raz після виконання понад 1600 операцій із корекції стресового НС та пролапсу тазових органів (без використання троакарів) відмовився від сітчастих синтетичних протезів і рекомендує використовувати лише місцеві тканинні матеріали для усунення пролапсів [16, 39].
Створення Міжнародного товариства з утримання сечі та проведення Міжнародних консультацій щодо НС
Міжнародна урогінекологічна асоціація (IUGA) була створена в Мексиці 1976 р. під час сесії Міжнародної федерації гінекологів та акушерів (FIGO) завдяки зусиллям двох колег-гінекологів – професорів Axel Ingelman-Sundberg (Швеція) та Jack Rodney Robertson (США), які глибоко вивчали та цікавилися питаннями урології [53]. A. Ingelman-Sundberg, відомий у той час y колах урологів своїми працями з класифікації стресового НС та лікування гіперактивного сечового міхура, був віце-президентом FIGO. J. R. Robertson вважають батьком урогінекології, він модифікував цистоскоп (уретроскоп Robertson) для проведення динамічної уретроскопії у жінок із НС.
Міжнародне товариство з утримання сечі (ICS) було створено Eric Glen 1971 р. спочатку як Клуб із нетримання з метою вивчення функцій та дисфункцій нижніх сечовивідних шляхів, кишечника та тазового дна. Комітети зі стандартизації термінології дисфункцій нижніх сечовивідних шляхів були створені у 1973 р. через необхідність уніфікації термінів для визначення функцій та дисфункцій нижніх сечовивідних шляхів. Перший звіт (повідомлення) про стандартизацію термінології функцій нижніх сечовивідних шляхів був опублікований у 1976 р., останній – у 2002-му [22] (рис. 40). Визначення функцій та дисфункцій нижніх сечовивідних шляхів (термінологія) були узгоджені із ВООЗ (WHO) й опубліковані 2001 р. у МКХ‑10. У 2002 р. підкомітет ICS рекомендував визначати дифункції нижніх сечовивідних шляхів таким чином: як симптом (визначають при опитуванні), ознаку (при огляді та тестах) та стан (при уродинамічному дослідженні) [22].
ICS видає свій журнал Neurourology and Urodynamics, проводить щорічні конференції в різних куточках світу й натепер об’єднує понад 3 тис. членів із 80 країн. Штаб-квартира ICS знаходиться в м. Бристолі (Велика Британія). Генеральним секретарем ICS на сьогодні є Sherif Mourad (Єгипет). У 2010 р. ІUGА та ICS опублікували оновлену термінологію дисфукцій нижніх сечовивідних шляхів та пролапсу тазових органів жінки [40]. У 2019 р. запланована 49-та конференція ICS у Гетеборзі (Швеція).
Перша Міжнародна консультація з нетримання сечі (ICI) відбулась у 1998 р. у Монако як наслідок зростання захворюваності на НС у світовій популяції до 200 млн осіб. Необхідно було згуртувати спільні зусилля всіх провідних міжнародних спеціалістів для поліпшення результатів лікування цієї складної патології. Особлива увага була приділена наданню допомоги пацієнткам із Африки з міхурово-піхвовими норицями після затяжних (тривалих) пологів та пологової травми.
Друга ICI проходила 2001 р. у Парижі [41]. Під час цієї консультації розглядалися питання не лише НС, а й проблеми пролапсу тазових органів і нетримання калу. Ця консультація об’єднала зусилля урологів, гінекологів, проктологів та інших спеціалістів у наданні кваліфікованої допомоги вищезазначеному контингенту хворих. Друга ICI була проведена під егідою ICS, Міжнародної консультації з урологічних хвороб (ICUD) та ВООЗ.
Третя ICI відбулася 2004 р., четверта – 2008 р. у Парижі. За цей час були створені комітети з провідних світових фахівців, які спеціалізуються на проблемах НС, нетримання калу, пролапсу тазових органів у жінок, акушерських сечостатевих нориць, а також було запроваджено новий комітет із проблеми больового синдрому сечового міхура. На основі даних літератури та особистого досвіду провідні вчені світу впровадили рівні доказовості (від 1 до 4) та ступені рекомендацій (від А до С) у діагностиці й лікуванні НС та вищезгаданої патології. EAU використовує розробки (алгоритми) ICI й щорічно видає рекомендації з проблеми НС у жінок, чоловіків, дітей та осіб похилого віку, а також при неврологічній патології [56]. У 2006 р. рекомендації EUA та Європейської урогінекологічної асоціації (EUGA) із НС були перекладені українською мовою й опубліковані в Україні. Кожна ICI завершувалась виданням нової книги світових експертів Incontinence.
П’ята ICI відбулася в лютому 2012 р. у Парижі під егідою ICUD та EUA (EUGA) й у співпраці з міжнародними асоціаціями урологів, гінекологів і спеціалістів з уродинаміки. Було створено 23 комітети з 200 експертів із проблем НС та калу, пролапсу тазових органів, акушерських сечостатевих нориць та больового синдрому сечового міхура. У 2013 р. вийшло нове, п’яте видання ICІ Incontinence під головуванням професора Бристольського інституту урології Paul Abrams (Велика Британія).
Завдяки P. Abrams урогінекологія збагатилася чудовими книгами з проблеми НС та уродинаміки [23, 24, 41]. Шоста ICI відбулась у Токіо 2016 р., а у 2017 р. під егідою ICS та ICUD вийшло нове двотомне (шосте) видання ICІ Incontinence (рис. 41).
На завершення варто згадати слова професора Jack R. Robertson, одного із засновників Міжнародної урогінекологічної асоціації, який у передмові до книги H. P. Drutz et al. «Female pelvic medicine and reconstructive pelvic surgery» (2003) [35] написав: «We all stand оn the shoulders of pioneers before us, and pray that our work will be continued by new, enthusiastic, capable physicians» («Ми всі стоїмо на плечах новаторів до нас і молимося, щоб наша робота була продовжена новими здібними лікарями-ентузіастами»).
Література
- Возианов А. Ф., Люлько А. В., Серняк П. С. Пузырно- и уретрогенитальные свищи у женщин. – К: Здоров’я, 1991. – 118 с.
- Горовий В. І., Барало І. В. Сечостатеві нориці у жінок // Медичні аспекти здоров’я жінки. – 2015. – № 1 (87). – С. 5‑25.
- Горовий В. І., Гіперактивний сечовий міхур у жінок // Медичні аспекти здоров’я жінки. – 2016. – № 1 (97). – С. 3‑17.
- Горовий В. І., Капшук О. М., Яцина О.І та ін. Класифікація стресового нетримання сечі у жінок // // Медичні аспекти здоров’я жінки. – 2017. – № 6 (111). – С. 60‑63.
- Лекции по урологи / Под ред. Н. А. Лопаткина, А. Г. Мартова. – М: Медицинское информационное агентство, 2008. – 576 с.
- Кан Д. В. Руководство по акушерской и гинекологической урологии, 2-е изд. – М: Медицина, 1986. – 488 с.
- Малей М. Иоахим Альбарран: путь от кубинского сироты до номинанта Нобелевской премии // Медицинские аспекты здоровья мужчины. – 2015. – № 3. – С. 62‑65.
- Переверзев А. С. Клиническая урогинекология. – Харьков: Факт, 2000. – 360 с.
- Переверзев А. С., Козлюк В. А. Симптомы нижних мочевых путей. Харьков: Факт, 2009. – 431 с.
- Переверзев А. С. Пузырно-влагалищные свищи: этиология, выбор метода лечения и профилактика // Медицинские аспекты здоровья женщины. – 2010. – № 3 (20). – С. 60‑65.
- Петров С. Б., Куренков А. В., Шкарупа Д. Д., Карнаухов И. В. Механизм удержания мочи у женщин и предпосылки клинической эффективности синтетического среднеуретрального слинга // Журнал акушерства женских болезней. – 2009. – Т. LVIII. – Вып. 3. – С. 86‑94.
- Петрос П. Женское тазовое дно. Функции, дисфункции и их лечение в соответствии с интегральной теорией: Пер. с англ. под ред. Д. Д. Шкарупы. – М: МЕДпресс-информ, 2016. – 400 с.
- Практична урогінекологія: курс лекцій / За ред. В. І. Горового. – Вінниця: Вінницька обласна друкарня, 2015. – 728 с.
- Пушкар Д. Ю., Гумин Л. М. Уродинамические исследования у женщин. – М: МЕДпресс-информ, 2006. – 136 с.
- Пушкарь Д. Ю., Касян Г. Р. Функциональная урология и уродинамика. – М: ГЭОТАР-Медиа, 2013. – 376 с.
- Раз Ш. Атлас реконструктивной хирургии влагалища: Пер. с англ. под ред. В. Е. Радзинского. – М: ГЭОТАР-Медиа, 2019. – 312 с.
- Савицкий Г. А., Савицкий А. Г. Уродинамические аспекты недержания мочи при напряжении у женщин. – С.‑ Петербург: Синтез Бук, 2008. – 240 с.
- Горовий В. І., Головенко В. П., Процепко О. О. та ін. Стресове нетримання сечі у жінок. – Вінниця: РВВ ВАТ «Віноблдрукарня», 2003. – 304 c.
- Сучасні принци діагностики та лікування нетримання сечі у жінок без пролапсу тазових органів: Метод. рекомендації / Горовий В. І., Мазорчук Б. Ф., Чайка Г. В. та ін. – Вінниця: Вінницька обласна друкарня, 2014. – 148 с.
- Урологическая гинекология: Практическое руководство для врачей / Под ред. Ю. В. Цвелева, С. Б. Петрова. – С.‑ Петербург: ООО «Издательство Фолиант», 2006. – C. 3‑18.
- Херт Г. Оперативная урогинекология: Пер. с англ. под ред. Н. А. Лопаткина, О. И. Аполихина. – М: ГЭОТАР-МЕД, 2003. – 276 c.
- Abrams P., Cardozo L., Fall M. et al. The standardization of terminology of lower urinary tract function: report from the standardization sub-committee of the International Continence Society. Neurourology and Urоdynamics. 2002. Vol. 21. P. 167‑178.
- Abrams P. Artibani W. Understanding stress urinary incontinence. Belgium: Ismar Healthcare, 2004. – 96 p.
- Abrams P. Urodynamics. 3rd ed. Springer-Verlag London Limited, 2006. – 340 p.
- Burch J. C. Urethrovaginal fixation to Cooper’s ligament for the correction of stress incontinence, cystocele and prolapse. Am. J. Obstet. Gynecol. – 1961. – Vol. 81. – № 2. – P. 281‑292.
- Braun P. M., Seif C., Van der Horst C., Junemann K. P. Neuromodulation – sacral, peripheral and central: current status, indications, results and new developments. EAU Update series. – 2004. – Vol. 2. – P. 187‑194.
- Campbell-Walsh Urology. Kavoussi L. R. et al. 10th ed. Elsevier Saunders, 2012. – 3754 p.
- Chapple C. R., Cruz F., Drffieux X. et al. Consensus Statement of the European Urology Association and European Urogynecology Association on the use of implanted materials for treatment pelvic organ prolapse and stress urinary incontinence. Eur. Urol. – 2017. – Vol. 72 (3). – P. 424‑431.
- Cundiff G. W. The pathophysiology of stress urinary incontinence: a historical perspective. Rev. Urol. 2004. Vol. 6 (suppl. 3). P. 10‑18. DeLancey J., Gosling J., Creed K. et al. Gross anatomy and cell biology of the lower urinary tract. Incontinence. Abrams P. et al. 2nd ed. Paris: Health Publication Ltd, 2002. – P. 19‑82.
- de Leval J. Novel surgical technique the treatment of female stress urinary incontinence: transobturator vaginal tape inside-out. Eur. Urol, 2003. – Vol. 44. – P. 724‑730.
- Delorme E., Droupy S., de Taurac R., Delmas V. Transobturator tape (Uratape): a new minimally-invasive procedure to treat female urinary incontinence. Eur. Urol. 2004. – Vol. 45. – P. 203‑207.
- Enhorning G. Е. Simultaneous recording of intravesical and intraurethral pressure. Acta Chir. Scand. – 1961. – Vol. 176. – Р. 1‑68.
- Enhorning G. Е. A concept of urinary incontinence. Urol. Int. – 1976. – Vol. 31. – P. 3‑5.
- Female pelvic medicine and reconstructive pelvic surgery / Drutz H. P. et al. Springer, 2003. – 536 р.
- Female urology, urogynecology, and voiding disfunction. Vasavada S. P. et al. New York: Marcel, 2005. – 950 р.
- Female urology. A practical clinical guide / Goldman H. B., Vasavada S. P. Humana Press Inc., 2007. – 434 р.
- Female genital prolapse and urinary incontinence. Gomel V., van Herendael B. Informa Healthcare, 2008. – 254 р.
- Female urology. Raz S., Rodriguez L. V., 3rd ed. Elsevier Saunders, 2008. – 1038 p.
- Haylen B. T., Dirk de Ridder, Freeman R. M. et al. An International Urogуnecological Association (IUGA) / International Continent Society (ICS) joint report on terminology for female pelvic floor dysfunction. Neurourology and Urodynamics, 2010. – Vol. 29. – P. 4‑20.
- Incontinence. Albrams P. et al. 6th ed. ICS. ICUD, 2017. – 2336 p.
- Marshall V. F., Marchetti A. A., Krantz K. E. The correction of stress incontinence by simple vesicourethral suspension. Surg. Gynecol. Obstet, 1949. – Vol. 88. – P. 509‑518.
- Motague D., Gill I., Andermeier K., Ross J. N. Textbook of reconstructive urological surgery. Informa UK Ltd., 2008. – 816 p.
- Petros P. E., Ulmstem U. I. An integral theory of female urinary incontinence: experimental and clinical consideration. Acta Obstet. Gynecol. Scand. Suppl, 1990. – Vol. 153. – P. 7‑32.
- Petros P. The female pelvic floor. Function, dysfunction and management to the integral theory. 2nd ed. Springer Medizin Verlag Heidelberg, 2007. – 260 p.
- Raz S., Stothers L., Chopra A. Vaginal reconstructive surgery for incontinence and prolapse. Campbell’s Urology / P. C. Walsh et al., 7th ed. Vol. 1. Philadelphia: W. B. Saunders, 1998. – P. 1059‑1094.
- Schultheiss D. A brief history of urinary incontinence and its treatment. Incontinence / Abrams P., Cardozo L., Khoury S., Wein A., 4th. ed. Health Publication Ltd., 2009. – P. 21‑34.
- Smith’s textbook of endourology. Smith A. D. et al., 3rd ed. Black Well Publishing Ltd, 2012. – 1722 p.
- Stamey T. A. Urinary incontinence in female: the Stamey endoscopic suspension of the vesical neck for stress urinary incontinence // Campbell’s Urology / Edited by Walsh P. C. et al., 6th ed. – Vol. 3. Philadelphia: W. B. Saunders, 1992. – P. 2829‑2850.
- Stanton S. L., Monga A. K. Clinical urogynaecology, 2nd ed. Churchill Livigstone, 2000. – С. 742.
- Te Linde’s operative gynecology. Rock J. A., Thompson J. D., 8th ed. Philadelphia: Lippincott-Raven Publishers, 1997. – P. 1175‑1205.
- Te Linde’s operative gynecology. Rock J. A., Jones H. W., 10th ed. Philadelphia: Wolters Kluwer, Lippincott Williams & Wilkins, 2008. – 1470 p.
- Textbook of female urology and urogynaecology. Cardozo L., Staskin D., 2nd ed. Informa Healthcare, 2006. – 1384 p.
- Urogynecology in primary care. Culligan P. J., Goldberg R. P. Springer. Verlag London, 2007. – 166 p.
- Urogynecology and reconstructive pelvic surgery. Walters M. D., Karram M. M. 3rd ed. Philadelphia: Mosby Elsevier, 2007. – 600 р.
- EAU Guidelines on urinary incontinence in adults. Burkhard F. C. et al., 2018. – 89 p.
* Медичні аспекти здоров’я жінки, № 1-2, 2019; № 3/Спеціальний випуск «Гормональна терапія та контрацепція», 2019.
Тематичний номер «Урологія. Нефрологія. Андрологія» № 1 (16), березень 2019 р.



.jpg)
.jpg)