23 січня, 2016
Можливості застосування фіксованої комбінації інгібітора протонної помпи та прокінетика при кислотозалежній патології
Кислотозалежні захворювання (гастроезофагеальна рефлюксна хвороба (ГЕРХ), функціональна диспепсія (ФД), виразкова хвороба (ВХ) шлунка та дванадцятипалої кишки (ДПК), НПЗП-гастропатії, симптоматичні виразки верхніх відділів травного каналу та ін.) є актуальною проблемою сучасної гастроентерології. У розвинутих країнах Європи і в США за останні 10 років відзначається трикратне підвищення захворюваності на ГЕРХ. Шлункова диспепсія виявляється у 20-40% населення (у більшості випадків має функціональний характер). Водночас спостерігається тенденція до зростання поширеності H. pylori-негативної (ідіопатичної) ВХ, що певною мірою пов’язано з досягнутими успіхами в ерадикаційній терапії. Основу лікування всіх захворювань, які входять до групи кислотозалежної патології, складають інгібітори протонної помпи як монотерапія або в комбінації з іншими лікарськими засобами (прокінетики, гастроцитопротектори, простагландини, обволікаючі та в’яжучі засоби тощо).
В патогенезі кислотозалежних захворювань важливу роль відіграє рівень кислотоутворення в шлунку [1]. Гіперпродукція HCl призводить:
- до розвитку спазму воротаря;
- підвищення внутрішньошлункового тиску і формування виразковоподібного больового синдрому;
- підвищення агресивності шлункового вмісту з утворенням виразок, ерозій та шлункової метаплазії в цибулині дванадцятипалої кишки;
- розвитку рефлюкс-езофагіту за наявності неспроможності нижнього стравохідного сфінктера і закиду кислого шлункового вмісту в стравохід;
- підвищеної продукції гастроінтестинальних гормонів, що беруть участь у регуляції панкреатичної секреції, моторики біліарної системи та кишечнику.
Одним із найбільш поширених кислотозалежних захворювань є ГЕРХ. З точки зору клінічної патофізіології ГЕРХ – це будь-які клінічні прояви гастроезофагеального рефлюксу з частотою >50 епізодів на добу, або закислення стравоходу (рН<4) більше ніж впродовж 1 год, яке триває не менше 3 міс.
З патофізіологічної точки зору ГЕРХ є багатофакторним кислотозалежним захворюванням. Основними чинниками, які призводять до його формування, є:
- зниження функції антирефлюксного бар’єра;
- порушення кліренсу стравоходу, що виникає внаслідок послаблення перистальтики грудного відділу стравоходу і зниження секреції слини;
- пошкоджуючі властивості рефлюктату (HCl, пепсин, жовчні кислоти, лізолецитин);
- підвищення внутрішньочеревного тиску;
- порушення евакуації вмісту шлунка;
- нездатність слизової оболонки стравоходу протистояти пошкоджуючому впливу шлункового вмісту.
Велике значення у виникненні ГЕРХ має порушення функції антирефлюксного бар’єра, яке може відбуватися:
- при повній або частковій його деструктуризації, наприклад, за рахунок первинного зниження тиску в нижньому сфінктері стравоходу (НСС);
- при грижі стравохідного отвору діафрагми;
- внаслідок збільшення частоти епізодів спонтанного розслаблення нижнього сфінктера стравоходу [2].
Транзиторне розслаблення нижнього сфінктера стравоходу є важливим механізмом шлунково-стравохідного рефлюксу як у здорових людей (фізіологічна відрижка повітрям при швидкому вживанні їжі або переїданні), так і в пацієнтів з ГЕРХ. В останніх наявна гіпотонія або навіть атонія НСС. Причинами зниження тонусу НСС можуть бути:
- ураження блукаючого нерва (ваготомія, вагусна нейропатія при цукровому діабеті);
- вживання продуктів, що містять кофеїн (кофе, чай, кола, енергетичні напої), а також лікарські засоби.
Пацієнти, які скаржаться на порушення нормальної діяльності шлунка, у 50-65% випадків страждають на ФД. Згідно з Римськими критеріями ІІІ для ФД характерна наявність щонайменше одного симптому (відчуття важкості після їди, відчуття швидкого насичення їжею, епігастральний біль, відчуття печії в епігастрії) тривалістю не менше ніж 3 міс упродовж останніх 6 міс за відсутності органічних причин, якими можна було би пояснити виникнення захворювання. Водночас у випадку ФД симптоми хвороби не зникають після дефекації і не пов’язані зі змінами частоти і характеру випорожнення.
Залежно від переважання в клінічній картині тих чи інших клінічних проявів ФД підрозділяють на дві підгрупи: постпрандіальний дистрес-синдром (характерне відчуття швидкого насичення їжею, що виникає декілька разів на тиждень; відчуття важкості після їди, що перешкоджає завершенню прийому їжі, виникає декілька разів на тиждень) та епігастральний больовий синдром (інтермітуючий біль або печіння, легкі або помірні за вираженістю, що локалізуються в надчерев’ї і виникають не менше ніж 1 раз на тиждень).
На практиці нерідко трапляються випадки перехресту захворювань, які мають загальні чинники ризику і патофізіологічні механізми формування, що потребує особливого підходу до ведення хворого. Прикладом одного з таких варіантів синдрому перехресту (overlap-syndrome) є поєднання найбільш поширених кислотозалежних захворювань травного каналу: ФД і неерозивної рефлюксної хвороби (НЕРХ).
НЕРХ розглядають як підгрупу ГЕРХ, що характеризується зумовленими рефлюксом синдромами, які турбують хворого, за відсутності пошкодження слизової оболонки стравоходу під час проведення ендоскопії і без недавньої кислотосупресивної терапії (The Vevey NERD Consensus Group, 2007).
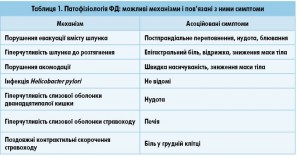
Порушення моторики верхніх відділів травного каналу, процесів акомодації шлунка визначають клінічний симптомокомплекс синдрому диспепсії, а також створюють патофізіологічну основу для формування як синдрому функціональної печії, так і ГЕРХ (табл. 1).
Вісцеральна гіперчутливість, яка виявляється у 30-40% випадків, відіграє важливу роль як при ФД, так і при НЕРХ [3]. У 60-70% пацієнтів із ФД відзначається зниження порогу больової чутливості. За механічного розтягнення стінки шлунка поява постпрандіального переповнення, нудоти, здуття спостерігається при введенні слабкого розчину хлористоводневої кислоти або емульсії тригліцеридів у просвіт дванадцятипалої кишки. Вісцеральна гіперчутливість у відповідь на внутрішньостравохідну балонну дилатацію і введення розчину хлористоводневої кислоти характерна для хворих на НЕРХ [4].
У 50% хворих на НЕРХ порушення моторики верхнього відділу травного каналу супроводжується диспепсичними скаргами, зумовленими дискінезією дистального відділу стравоходу, сповільненням евакуації вмісту шлунка та дванадцятипалої кишки. У пацієнтів із ФД також спостерігаються різноманітні розлади акомодації і фазової скорочуваності шлунка.
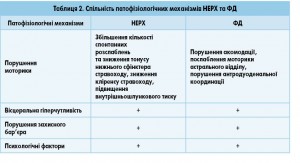
Отже, досить часте поєднання ФД з НЕРХ не є випадковим і пояснюється спільністю деяких патофізіологічних механізмів, притаманних цим захворюванням (табл. 2) [5].
Дуже поширеним захворюванням залишається також ВХ шлунка та ДПК. Основною причиною цього захворювання на теперішній час є H. pylori, яка виявляється у більшості пацієнтів у зрілому віці і може призводити до розвитку раку шлунка. Щодо етіології виразок, не пов’язаних з H. pylori, запропоновано низку гіпотез: отримання хибнопозитивних результатів досліджень, що проводяться з метою виявлення цього мікроорганізму, літній вік, використання нестероїдних протизапальних препаратів або інших ульцерогенних засобів, закид жовчі в шлунок, розмноження умовно-патогенної мікрофлори і наявність інших видів Helicobacter (H. heilmannii),шлункова гіперсекреція, колонізація H. pylori слизової оболонки ДПК, ускладнена ВХ (кровотеча, стеноз, перфорація), хвороба Крона, неоплазія/лімфома, генетичні чинники, шкідливі звички (куріння, зловживання алкоголем), супутні захворювання, які сприяють ульцерогенезу (цукровий діабет, злоякісні новоутворення, цироз печінки, хронічна хвороба нирок, хронічне обструктивне захворювання легень, інсульт, інфаркт міокарда) [6].
Досягнення мети лікування хворих із кислотозалежними захворюваннями (усунення симптомів, профілактика рецидивів і прогресування захворювань) можливе лише за комбінації немедикаментозного та медикаментозного лікування. Ефективна медикаментозна терапія включає призначення інгібіторів протонної помпи (ІПП), антацидів або альгінатів, прокінетиків, а при виявленні інфекції H. pylori – проведення ерадикаційної терапії. Призначення вісцеральних аналгетиків, цитопротекторів, антидепресантів, спазмолітиків, піногасників і рослинних препаратів при ФД та ГЕРХ потребує детальнішого вивчення.
При ФД тривалість кислотосупресивної терапії не регламентується, тому стратегія призначення ІПП пацієнтам із ФД/НЕРХ ґрунтується на рекомендаціях щодо ведення хворих з ГЕРХ.
Згідно із Гштадським керівництвом з лікування ГЕРХ (2008), яке базується на даних доказової медицини, виділяють 3 рівні надання медичної допомоги хворим на ГЕРХ: перший – самолікування, другий – первинна медична допомога (лікар загальної практики – сімейної медицини), третій – вторинна спеціалізована медична допомога (гастроентеролог). Якщо типові симптоми рефлюксу (печія, регургітація) з’являються у пацієнта не частіше 1 разу на тиждень (епізодичні скарги), можливою є самостійна симптоматична корекція (враховується порада фармацевта) за допомогою антацидів або альгінатів («терапія рятування»). Якщо печія турбує два і більше разів на тиждень, вона розцінюється як така, «що турбує хворого» і потребує негайного звернення до лікаря загальної практики, який у випадку ГЕРХ із типовим перебігом може продовжити призначення антацидів або альгінатів, і тільки за необхідності – ІПП. Якщо пацієнт відповів на терапію, рекомендується дотримуватися стратегії step-down & stop: зменшити дозу до повного припинення прийому препарату (тривалість цієї стратегії не є суворо фіксованою). Якщо терапія виявилась неефективною і пацієнти незадоволені результатами лікування другого рівня, їх слід направити до гастроентеролога для виключення атипової форми ГЕРХ, «тривожних симптомів» і обов’язкового ендоскопічного дослідження [7].
При НЕРХ передбачено, що початкова терапія може тривати 4-8 тижнів. При цьому призначають: рабепразол – 20 мг/добу, омепразол – 20 мг/добу, лансопразол – 30 мг/добу, пантопразол – 20 мг/добу. У випадку позитивної відповіді на терапію, що проводиться, рекомендується в подальшому підтримуюча терапія «за вимогою» з використанням ІПП у стандартному дозуванні впродовж 3-6 міс. За негативної відповіді на терапію хворим на НЕРХ необхідно призначати подвійну дозу ІПП водночас/без ад’ювантної терапії, збільшуючи тривалість застосування препарату до 8-12 тижнів. Повна відміна ІПП після досягнення клінічного ефекту зазвичай призводить до виникнення рецидиву впродовж 6 міс у 75% хворих на НЕРХ.
У випадку, якщо в клінічній картині захворювання переважають симптоми порушення моторики травного каналу, доцільним є призначення прокінетичних препаратів. Стимулюють моторику верхніх відділів травного каналу такі групи препаратів: агоністи холінергічних рецепторів (карбахолін, фізостигмін), агоністи 5НТ4-рецепторів (цизаприд, мосаприд, тегасерод), агоністи мотилінових рецепторів (еритроміцин), антагоніст допамінових рецепторів (метоклопрамід, домперидон), агоністи периферичних опіоїдних рецепторів (тримебутину малеат), препарати комбінованої дії (сульпірид, ітоприду гідрохлорид). Щодо зняття симптомів диспепсії прокінетичні засобіи виявилися на 40-45% більш ефективними за плацебо у 16 із 21 проведеного дослідження (метоклопрамід – у 2 із 2 досліджень, цизаприд – у 7 із 12 і домперидон – у 7 із 7 досліджень). В окремих спостереженнях їх ефективність була навіть вищою, ніж при застосуванні кислотосупресантів, що вважаються препаратами вибору. При виборі прокінетика перевага надається домперидону, який не має здатності до проникнення через гематоенцефалічний бар’єр, тому йому, на відміну від метоклопраміду, не властиві такі побічні ефекти, як сонливість, втомлюваність, неспокій, екстрапірамідні реакції, галакторея, гінекомастія, аменорея.
Раціональним методом лікування зазначеної вище кислотозалежної патології є використання кислотопригнічувального засобу з доведеною ефективністю та безпечного прокінетика (селективного блокатора дофамінових рецепторів домперидону), бажано з повільним вивільненням, для забезпечення адекватної терапевтичної дози прокінетика впродовж 12-24 год [8].
На фармацевтичному ринку України представлений комбінований препарат під торговою назвою Лімзер компанії «Мега». Одна капсула препарату містить 20 мг омепразолу в кишковорозчинних гранулах та 30 мг домперидону в особливій формі випуску – гранулах з пролонгованим вивільненням (SR-форма). За рахунок використання SR-форми забезпечується достатня терапевтична концентрація домперидону упродовж тривалого періоду. Така інноваційна технологія виготовлення дозволяє ефективно використовувати Лімзер 1 раз/добу (за 10-15 хв до їди). В Україні проведено низку досліджень із вивчення ефективності використання препарату Лімзер під час лікування хворих із патологією верхніх відділів травного каналу. Показана його ефективність щодо усунення симптомів функціональної диспепсії та покращення якості життя хворих [9-11].
Отже, використання комбінованого препарату Лімзер є патогенетично та клінічно обґрунтованим підходом до лікування кислотозалежних захворювань верхніх відділів травного каналу, насамперед, ГЕРХ, ФД, синдрому перехресту (ФД/НЕРХ), Н. pylori-негативної ВХ шлунка та ДПК.
Література
- Olbe L. A proton-pump inhibitor expedition: the case histories of omeprazole and esomeprazole / L. Olbe, E. Carlsson, P. Lindberg // Nature Reviews Drug Discovery. – 2003. – Vol. 2. – Р. 132-139.
- Самсонов А.А. Современная терапия гастроэзофагеальной рефлюксной болезни / А.А. Самсонов // Медицинский вестник. – 2012. – № 9 (586).
- Tack J. Functional gastroduodenal disorders / Tack J., Talley N.J., Camilleri M. [et al.] // Gastroenterology. – 2006. – №130. – P. 1466-1479.
- Dent J. Symptom evaluation in reflux disease: workshop background processes, terminology, recommendation and discussion outputs / J. Dent, D. Amstrong, B. Delaney [et al.] // Gut. – 2004. – №53. – P. 1-24.
- Осадчук М.А. H. pylori-негативная язвенная болезнь: современное состояние проблемы
/ М.А. Осадчук, А.М. Осадчук, А.А. Сибряев
// Рос.ж. гастроэнтерол., гепатол. и колопроктол. – 2014. – № 1. – С. 4-9. - Фадеенко Г.Д. Перекрестный синдром функциональная диспепсия и неэрозивная рефлюксная болезнь: тактика врача общей практики
/ Г.Д. Фадеенко, Т.Л. Можина // Здоров’я України. – 2009. – № 6/1. – С. 26-27. - Звягинцева Т.Д. Гастроэзофагеальная рефлюксная болезнь / Т.Д. Звягинцева, А.И. Чернобай // Ліки України. – 2010. – № 5 (141). – С. 20-25.
- Осьодло Г.В. Сучасні аспекти діагностики і лікування функціональної диспепсії / Г.В. Осьодло, Т.В. Куц, С.М. Прокопчук // Здоров’я України. – 2010. – № 1. – С. 44-45.
- Палій І.Г. Використання фіксованої комбінації інгібітора протонної помпи та прокінетика – новий підхід до лікування функціональної шлункової диспепсії / І.Г. Палій, С.В. Заїка // Здоров’я України. – 2011. – № 18. – С. 66-67.
- Свинцицкий А.С. Эффективность «Лимзера» при хронических эрозиях желудка / А.С. Свинцицкий, Г.А. Соловьева, В.Ю. Кундин, Е.А. Миронова
// Український терапевтичний журнал. – 2008. – № 2. – С. 79-83. - Харченко Н.В. Лимзер в лечении больных с функциональной диспепсией / Н.В. Харченко, Г.А. Анохина, И.А. Коруля [и др.] // Здоров’я України. – 2006. – № 17. – С. 66-67.