24 липня, 2015
Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) медичної допомоги «Аутоімунний гепатит»

Содержание статьи:
- Коротка епідеміологічна інформація.
- Загальна частина.
- Основна частина.
- 1. Для закладів охорони здоров’я, що надають первинну медичну допомогу.
- 2. Для закладів охорони здоров’я, що надають вторинну (спеціалізовану) медичну допомогу.
- Опис етапів медичної допомоги.
- Загальний алгоритм діагностики та диференційної діагностики.
>>__Сучасний розвиток медицини передбачає постійне удосконалення заходів щодо діагностики, лікування та профілактики захворювань з урахуванням вимог доказової медицини. Система стандартизації медичної допомоги орієнтована на розробку медико-технологічних документів, що допомагають лікарю ефективно діяти в конкретних клінічних ситуаціях, уникаючи неефективних та помилкових втручань. Даний уніфікований клінічний протокол розроблений на основі адаптованої клінічної настанови, заснованої на доказах «Аутоімунного гепатиту», в якій наведена найкраща практика надання медичної допомоги пацієнтам з аутоімунним гепатитом (АІГ).
Коротка епідеміологічна інформація
АІГ є аутоімунним запальним захворюванням печінки невідомої етіології, що належить до рідкісних захворювань, не має патогномонічної симптоматики, швидко прогресує у цироз печінки з розвитком його ускладнень, та стає причиною зниження якості життя, порушення працездатності та інвалідизації хворих.
Надійних епідеміологічних даних щодо поширеності та захворюваності на АІГ у світі та в Україні немає. За даними Центру медичної статистики МОЗ України, у 2013 р. на 12,0% зріс показник захворюваності на хронічний гепатит (ХГ) у порівнянні з 2006 р. У 2010 р. він становив 928,6 випадку на 100 тис. дорослого населення, а в 2013 р. було зареєстровано 949,5 випадку ХГ (за шифрами К73, К75.2, 3 відповідно до МКХ-10) на 100 тис. населення, у тому числі з уперше встановленим у житті діагнозом – 70,7 випадку на 100 тис. населення. На кінець 2013 р. на диспансерному спостереженні перебувало 808,3 осіб на 100 тис. населення.
Тому розробка Уніфікованого клінічного протоколу медичної допомоги пацієнтам з АІГ є актуальним завданням, що проводиться в рамках мультидисциплінарної програми надання медичної допомоги та впроваджується в практику на основі доказів ефективності втручань, фармакотерапії та організаційних принципів надання медичної допомоги.
Загальна частина
Діагноз «Аутоімунний гепатит» рекомендується застосовувати для визначення хронічного, запально-некротичного захворювання печінки, що триває більше 6 міс та характеризується перипортальним або більш поширеним запальним процесом у печінці, наявністю гіпергамаглобулінемії та тканинних аутоантитіл. Це аутоімунне захворювання печінки, при якому головною мішенню імунної відповіді є гепатоцит.
Основна частина
1. Для закладів охорони здоров’я, що надають первинну медичну допомогу
1. Профілактика
Обґрунтування
Відсутні докази щодо специфічної профілактики АІГ, але своєчасне виявлення, встановлення діагнозу та раннє призначення імуносупресивної терапії з корекцією способу життя позитивно впливає на перебіг захворювання та запобігає ускладненням.
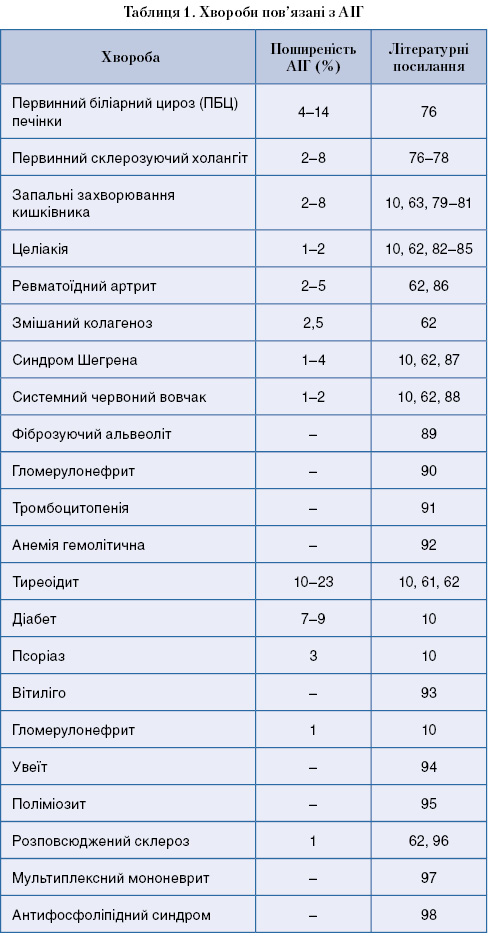
Існують докази, що у 30–50% пацієнтів AIГ пов’язаний з іншими аутоімунними хворобами (табл. 1) та часто виникає після перенесеного гепатиту, зумовленого вірусом А, С, цитомегаловірусом (ЦМВ), вірусом Епштейна–Барр (ВЕБ).
Існують дані, що на АІГ частіше хворіють жінки, ніж чоловіки, хвороба може розвинутись у всіх етнічних групах та у будь-якому віці.
Необхідні дії лікаря
Обов’язкові: рекомендувати уникати впливу факторів ризику розвитку АІГ, що пов’язані зі способом життя та з оточуючим середовищем, пацієнтам, які мають інші аутоімунні захворювання або перенесли гепатит, спричинений вірусом А, Е, ЦМВ, ВЕБ:
- контроль вживання гепатотоксичних речовин, ліків;
- відповідальне лікування хронічних розладів травлення, захворювань печінки та жовчовивідної системи.
2. Діагностика
Положення протоколу: діагностичні заходи спрямовуються на встановлення підозри АІГ, диференційну діагностику його з гепатитами іншої етіології, скерування пацієнта на консультацію до гастроентеролога для встановлення діагнозу та призначення імуносупресивного лікування.
Обґрунтування
Діагноз АІГ розглядається в усіх пацієнтів з гострим або хронічним гепатитом невизначеної етіології, у тому числі у пацієнтів з гострим тяжким гепатитом. Своєчасне встановлення діагнозу та призначення імуносупресивної терапії позитивно впливає на перебіг захворювання, дає змогу уникнути ускладнень та зберегти пацієнту повноцінне життя.
Необхідні дії лікаря
2.1. Збір анамнезу, при цьому оцінити скарги на: слабість, жовтяницю, нудоту, анорексію та втрату ваги, біль у правому підребер’ї, артралгії, що мігрують, підвищення температури нез’ясованої етіології, що іноді тривають роками.
2.2. Виключити:
- наявність факту перенесеного гепатиту, що спричинений вірусом А, В, С, ЦМВ, ВЕБ;
- тривале зловживання алкоголем;
- вживання гепатотоксичних лікарських препаратів упродовж місяців або років;
- перенесення оперативних втручань та переливання препаратів крові.
2.3. Оцінити загрозливі симптоми: асцит, підвищена кровоточивість, кровотечі з варикозно розширених вен стравоходу та шлунку в анамнезі, набряки свідчать про розвиток цирозу печінки та печінкової недостатності.
2.4. Фізикальне обстеження – див. табл. 2.
2.5. Лабораторні методи обстеження:
- клінічний аналіз крові;
- біохімічний аналіз крові з визначенням: АЛТ, АСТ, лужної фосфатази (ЛФ), білірубіну (кон’югованого та некон’югованого), альбуміну загального або γ-глобуліну, Ig, холестерину, тимолової проби.
2.6. Інструментальні методи обстеження:
- УЗД органів черевної порожнини.
2.7. Скерувати на консультацію до:
- гастроентеролога (для встановлення діагнозу та призначення лікування);
- інфекціоніста (для виключення діагнозу вірусного гепатиту), за необхідності.
3. Лікування
Положення протоколу: лікування АІГ проводиться лікарем-гастроентерологом у закладах охорони здоров’я (ЗОЗ), що надають спеціалізовану медичну допомогу. Водночас, дільничні терапевти, лікарі загальної практики–сімейні лікарі можуть призначати заходи з корекції способу життя (відмова від вживання алкоголю та тютюну, дотримання режиму харчування, праці та відпочинку) та симптоматичне лікування.
Обґрунтування
Первинною метою лікування АІГ є клінічна ремісія з повним біохімічним та гістологічним усуненням запалення та гепатоцелюлярного пошкодження. Кінцевою метою є стійка ремісія без необхідності у медикаментозній терапії. Ремісія вважається досягнутою при усуненні симптомів, нормалізації рівнів сироваткових амінотрансфераз, білірубіну, γ-глобуліну/IgG та поліпшенні гістології печінки до нормалізації або до легкого портального гепатиту.
Необхідні дії лікаря
Обов’язкові:
- забезпечити записи в Медичній карті амбулаторного хворого (форма № 025/о) та контроль за дотриманням плану диспансеризації;
- призначити корекцію способу життя, особливо пацієнтам, які перенесли гепатит, спричинений вірусом А, Е, ЦМВ, ВЕБ, або мають інші аутоімунні захворювання;
- погодити інформовану добровільну згоду пацієнта на обробку персональних даних (Вкладний листок до облікової форми № 025/о);
- під час обстеження та лікування імуносупресивними препаратами сприяти виконанню пацієнтом усіх рекомендацій гастроентеролога та інших спеціалістів, у тому числі щодо моніторингу побічних дій терапії.
4. Подальше спостереження, у тому числі диспансеризація
Положення протоколу: пацієнти з АІГ після лікування перебувають на диспансерному обліку у лікаря-гастроентеролога, який веде необхідну медичну документацію, проводить регулярні огляди та обстеження, проводить корекцію терапії (за необхідності).
Водночас, лікар загальної практики–сімейний лікар/дільничний терапевт сприяє виконанню пацієнтом рекомендацій спеціалістів та призначає, за потреби, симптоматичне лікування.
Обґрунтування
Дослідження показали, що дотримання здорового способу життя – раціональне харчування, повна відмова від паління та вживання алкоголю, уникання стресів та безконтрольного вживання гепатотоксичних ліків — сприяє покращенню виживаності.
Необхідні дії лікаря
Обов’язкові:
- забезпечити записи у медичній карті амбулаторного хворого (форма № 025/о) та моніторинг дотримання плану диспансеризації;
- надати рекомендації щодо відмови від паління, вживання алкоголю, раціонального харчування та ведення здорового способу життя.
2. Для закладів охорони здоров’я, що надають вторинну (спеціалізовану) медичну допомогу
1. Діагностика
Положення протоколу: діагностичні заходи спрямовані на встановлення та підтвердження діагнозу АІГ, диференційну діагностику його з іншими захворюваннями, що характеризуються ураженням печінки, та оцінку ризику тяжких ускладнень.
Обґрунтування
Діагноз АІГ встановлюється на основі поєднання клінічних ознак і симптомів, лабораторних ознак: збільшення активності сироваткових АСТ або АЛТ та підвищення рівнів загального Ig або γ-глобуліну; серологічних: антинуклеарних (антиядерних) антитіл (ANA), антитіл до гладеньких м’язів (антигладеньком’язові антитіла; SMA), антитіл до мікросом печінки та нирок 1-го типу (anti-LKM-1) або антицитозольних печінкових антитіл 1-го типу (anti-LC-1) та гістологічних (перипортальний гепатит) особливостей; а інші стани, які можуть бути причиною хронічного гепатиту, у тому числі вірусний, спадковий, метаболічний, холестатичний та індукований ліками, виключаються. Слід також оцінювати структурні зміни печінки, селезінки, судин портальної системи, виключити органічні та функціональні захворювання жовчного міхура (механічна жовтяниця), підшлункової залози. Випадкове встановлення поєднання АІГ із захворюваннями черевної порожнини важливе, тому що інакше мальабсорбція може зменшити ефективність імуносупресивного лікування.
Необхідні дії лікаря
Обов’язкові:
1.1. Збір анамнезу
Детальний анамнез щодо виключення:
- факту перенесеного гепатиту, що спричинений вірусом А, В, С, ЦМВ, ВЕБ;
- зловживання алкоголем;
- тривалого вживання (впродовж місяців або років) гепатотоксичних лікарських препаратів;
- перенесених оперативних втручань та переливання препаратів крові.
Оцінка загрозливих симптомів:
- асцит, підвищена кровоточивість, кровотечі з варикозно розширених вен стравоходу та шлунку.
1.2. Фізикальне обстеження
Під час об’єктивного обстеження може виявлятись жовтяниця, гепатомегалія, макулопапульозний шкірний висип, лихоманка, прояви декомпенсації печінки.
1.3. Лабораторні методи обстеження:
- клінічний аналіз крові;
- біохімічний аналіз крові з визначенням: АЛТ, АСТ, ЛФ, білірубіну, холестерину, тимолової проби, СРБ, титру АNА;
- виявлення маркерів вірусних гепатитів В, С, D за допомогою методів: імуноферментного аналізу (ІФА) та полімеразної ланцюгової реакції (ПЛР), обмінних спадкових гепатитів (за необхідності);
- визначення титру специфічних аутоімунних антитіл за допомогою ІФА або непрямого імуноферментного аналізу (ЕLISA).
1.4. Інструментальні методи обстеження:
- УЗД печінки та органів черевної порожнини;
- проведення біопсії печінки (для уточнення етіології, активності запалення та стадії фіброзу) з подальшим морфологічним дослідженням біоптату;
- неінвазивні методи визначення фіброзу печінки:
- фібротест (на апараті «Фібромакс»);
- еластографія (на апараті «Фіброскоп»).
1.5. Скерувати пацієнта на консультацію до:
- інфекціоніста (для виключення діагнозу вірусного гепатиту);
- онколога (при підозрі злоякісного новоутворення).
2. Госпіталізація
Положення протоколу: показанням для госпіталізації до гастроентерологічного відділення є:
- будь-який гепатит нез’ясованої етіології з помірною або високою активністю;
- вперше виявлений АІГ;
- АІГ з помірною та високою активністю;
- ускладнений перебіг захворювання з наявністю побічних ефектів імуносупресивної терапії, супутніми захворюваннями;
- АІГ, що погано піддається лікуванню в амбулаторних умовах;
- рецидив АІГ.
Обґрунтування
При підозрі діагнозу АІГ необхідна госпіталізація пацієнта у гастроентерологічне відділення для підтвердження або спростування діагнозу та призначення імуносупресивного лікування, при відсутності протипоказань.
Необхідні дії лікаря
Обов’язкові: ознайомити пацієнта з переліком можливих втручань, очікуваними ризиками та отримати перед госпіталізацією до стаціонару:
- інформовану добровільну згоду пацієнта на проведення діагностичних та лікувальних процедур (форма № 003-6/о);
- погодити Інформовану добровільну згоду пацієнта на обробку персональних даних (Вкладений листок до облікової форми № 003-6/о).
Тривалість стаціонарного лікування визначається строками досягнення клінічної ефективності терапії (3–4 тиж).
3. Лікування
Положення протоколу: усі пацієнти зі встановленим діагнозом АІГ потребують госпіталізації. Лікування має проводитися у спеціалізованих медичних закладах (центрах) медичним персоналом, який має досвід лікування даної патології. Імуносупресивна терапія у пацієнтів з АІГ є основним методом лікування.
Обґрунтування
Існують докази, що своєчасне призначення імуносупресивної терапії у пацієнтів з АІГ зупиняє прогресування захворювання, знижує ймовірність розвитку ускладнень та смерті хворого. При застосуванні імуносупресивної терапії ремісія може бути досягнута у переважної більшості пацієнтів з АІГ.
Необхідні дії лікаря
Обов’язкові заходи:
3.1. Первинна терапія
Імуносупресивна терапія у пацієнтів з АІГ є основним методом лікування. Первинною метою лікування АІГ є клінічна ремісія з повним біохімічним і гістологічним усуненням запалення та гепатоцелюлярного пошкодження. Кінцевою метою є стійка ремісія без необхідності у медикаментозній терапії.
Імуносупресивна терапія призначається:
- пацієнтам з уперше виявленим АІГ за наявності показань та при відсутності протипоказань;
- пацієнтам з AIГ помірної або вираженої активності, молодим пацієнтам та пацієнтам з ознаками цирозу печінки та помірною гістологічною активністю;
- розглядається у дорослих пацієнтів без симптомів та з легкими лабораторними та гістологічними змінами, але рішення має бути індивідуалізованим та збалансованим з урахуванням можливих ризиків терапії.
Глюкокортикостероїдна (ГКС) терапія має бути розпочата у пацієнтів з рівнями сироваткових АСТ або АЛТ більше ніж 10 норм, як мінімум 5 норм – у поєднанні з рівнем сироваткових γ-глобулінів у 2 рази вище за норму та/або гістологічними показниками мостоподібних або мультилобулярних некрозів. Препаратом вибору є преднізолон.
3.2. Протипоказання до імуносупресивної терапії:
- імуносупресивна терапія не може бути призначена пацієнтам з мінімальною або відсутньою активністю, а також неактивним цирозом, але ці пацієнти мають обстежуватись кожні 3–6 міс;
- імуносупресивна терапія не може призначатись пацієнтам з непереносимістю преднізолону або тяжкими супутніми станами (вертебральною компресією, психозом, некомпенсованим діабетом, неконтрольованою гіпертензією), доки захворювання є тяжким та прогресуючим. Має бути встановлений контроль за супутньою патологією;
- лікування азатіоприном не має починатись у пацієнтів з тяжкою цитопенією (з рівнем лейкоцитів нижчим за 2,5×109/л або з рівнем тромбоцитів нижчим за 50×109/л) або відомим повним дефіцитом тіопуринметилтрансферазної активності.
3.3. Тривале лікування
- у випадку тривалого прийому ГКС або імуносупресорів можливе використанння інгібіторів протонної помпи або антацидів, у разі виникнення ускладнень з боку шлунку та/або 12-палої кишки;
- пацієнти на довгостроковому лікуванні ГКС мають перевірятися на наявність захворювань кісток на початку лікування та потім щорічно;
- допоміжна терапія при кісткових захворюваннях охоплює регулярне зважування, програму фізичних вправ, прийом вітаміну D, кальцію та, за необхідності, кістково активних речовин, таких як бісфосфонати.
3.4. Ремісія
Ремісія вважається досягнутою при:
- усуненні симптомів;
- нормалізації або зниженні титрів АNА, рівнів сироваткових амінотрансфераз, білірубіну та γ-глобуліну/IgG;
- поліпшенні гістології печінки.
Нормалізація рівнів сироваткових амінотрансфераз не обов’язково вказує на нормалізацію гістологічної картини.
Ремісія може зберігатися довго. Такі пацієнти продовжують перебувати на диспансерному обліку, регулярно проходити огляди та обстеження.
3.5. Рецидив захворювання
- пацієнти, у яких стався рецидив захворювання, мають лікуватись так само, як і при першому загостренні АІГ. При настанні ремісії їм призначається підтримувальна терапія азатіоприном, якщо вони його переносять;
- пацієнтам, у яких стався рецидив захворювання під час підтримувальної терапії азатіоприном, після повторного досягнення ремісії додатково призначають низькі дози преднізолону на тривалий період;
- у пацієнтів, які не досягли повної біохімічної або гістологічної ремісії при застосуванні комбінації преднізолону з азатіоприном, можна спробувати використання інших імуносупресивних препаратів, проте їхня ефективність не підтверджена остаточно.
3.6. Відсутність відповіді на лікування:
- лікування, при відсутності відповіді на терапію, у дорослих має здійснюватися високими дозами преднізолону або преднізолону у поєднанні з азатіоприном, перш ніж розглядати інші препарати;
- рецидивний АІГ має лікуватися преднізолоном та азатіоприном у скоригованій дозі для зменшення сироваткових рівнів АСТ і АЛТ або підвищеною дозою ГКС;
- якщо відповідь на лікування рецидиву АІГ є неповною, до терапії ГКС додається азатіоприн.
3.7. Трансплантація
Питання з трансплантації печінки розглядається у пацієнтів з:
- гострою печінковою недостатністю, що розвинулася як усладнення АІГ;
- некомпенсованим цирозом та показниками шкали MELD 15 та більше;
- гепатоцелюлярною карциномою, які відповідають критеріям для трансплантації.
4. Виписка з рекомендаціями після госпіталізації
Положення протоколу: при виписці пацієнту надається виписка з медичної карти стаціонарного хворого встановленої форми, що містить інформацію про особливості перебігу захворювання, отримане лікування та рекомендації щодо подальшого лікування та спостереження.
Обґрунтування
Виписка пацієнта планується відповідно до критеріїв:
- пацієнт з АІГ, госпіталізований вперше, має бути виписаний зі стаціонару після остаточної верифікації діагнозу та підбору адекватної терапії;
- при госпіталізації з приводу загострення АІГ пацієнт може бути виписаний за умови позитивної клініко-лабораторної динаміки захворювання;
- якщо подальше лікування може здійснюватись амбулаторно.
Необхідні дії лікаря
Обов’язкові:
- оформити виписку з медичної карти амбулаторного (стаціонарного) хворого (форма № 027/о);
- надати пацієнтам інформацію щодо можливих віддалених побічних ефектів лікування (див. пам’ятку пацієнта з АІГ у наступному номері журналу) та необхідності неухильного дотримання плану подальшого лікування, проведення періодичних обстежень відповідно до плану диспансеризації;
- надати рекомендації щодо способу життя, режиму харчування та фізичних навантажень.
5. Подальше спостереження
Положення протоколу: диспансерне спостереження усіх пацієнтів з АІГ проводиться лікарем-гастроентерологом.
Досягнення та підтримка тривалої ремісії АІГ потребує регулярного лікарського контролю виконання пацієнтом рекомендацій, дотримання режиму прийому призначених імуносупресивних засобів, а також корекції терапії залежно від ефективності, безпеки та переносимості лікування.
Обґрунтування
Активність захворювання під час та після відміни препарату в період стійкої ремісії оцінюють за появою таких симптомів, як стомлюваність, слабість, болі в суглобах, анорексія та зміни лабораторних показників запалення печінки (підвищенняя рівнів АСТ, АЛТ і γ-глобуліну). Лабораторні дослідження проводяться відповідно до плану диспансеризації.
Пацієнти з АІГ підлягають диспансеризації впродовж усього життя.
Необхідні дії лікаря
Обов’язкові
Диспансерне спостереження пацієнтів з АІГ проводить лікар-гастроентеролог:
- забезпечує ведення медичної документації та відображення у ній заходів з диспансеризації;
- організовує диспансерне спостереження згідно з планом диспансеризації.
План диспансеризації
Лабораторні дослідження проводяться:
- 1 раз на 3 тиж, під час відміни препарату та впродовж 3 міс після закінчення терапії;
- пізніше повторюються кожні 3 міс (4 рази на рік) при відсутності скарг;
- кожні 6 міс упродовж року;
- щорічно впродовж усього життя (за відсутності скарг).
Обсяг обстежень під час диспансерного огляду пацієнтів, які не мають скарг:
1. Збір скарг та анамнестичних даних, спрямований на виявлення тривожних симптомів.
2. Проведення фізикального обстеження:
- огляд шкіри та слизових оболонок;
- пальпаторне визначення розмірів печінки.
3. Проведення лабораторних обстежень:
- клінічний аналіз крові;
- біохімічний аналіз крові з визначенням показників АЛТ, АСТ, ЛФ, білірубіну, рівня γ-глобулінів, Ig.
4. Проведення інструментальних обстежень:
- УЗД печінки та органів черевної порожнини (за необхідності);
- у разі необхідності – додаткові обстеження.
5. Виявлення ускладнень перебігу захворювання, непереносимості або побічної дії імуносупресивної терапії.
Обстеження, що виконуються 1 раз на рік або за потреби, під час тривалого імуносупресивного лікування:
6. Оцінити наявність надниркової недостатності (кров на гормони наднирників).
7. Рентгенденситометрія кісток (DEXA) для діагностики та моніторингу системного остеопорозу.
8. Біопсія печінки при погіршенні стану (за необхідності).
Контрольне обстеження пацієнта для уточнення його стану проводять 4 рази на рік або за потреби.
Опис етапів медичної допомоги.
Загальний алгоритм діагностики та диференційної діагностики
1. Критерії діагностики АІГ
Підтвердження діагнозу АІГ потребує відсутності в анамнезі фактів про:
- зловживання алкоголем;
- безконтрольний прийом гепатотоксичних медикаментозних препаратів;
- оперативні втручання та переливання препаратів крові, що можуть бути причиною хронічного гепатиту й цирозу печінки.
Майже у половини пацієнтів AIГ пов’язаний з іншими аутоімунними хворобами або виникає після перенесених гепатитів, що зумовлені вірусом А, В, С, ЦМВ, ВЕБ (див. табл. 1).
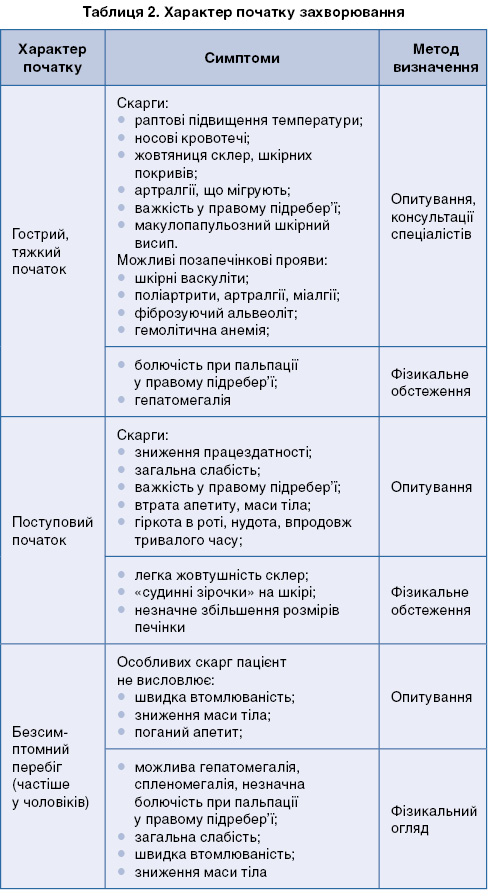
Початок захворювання може бути тяжким та гострим або майже непомітним та поступовим (табл. 2).
2. Лабораторне обстеження:
- клінічний аналіз крові (прискорення ШОЕ, можливі анемія, еозинофілія, тромбоцитопенія);
- біохімічний аналіз крові (стійке підвищення АЛТ більше 2 норм, АСТ, ЛФ – більше 2 норм, білірубінемія, гіпергамаглобулінемія більше 2 норм, підвищення тимолової проби, гіпопротеїнемія, підвищення рівня СРБ);
- коагулограма – зниження протромбінового індексу;
- визначення сироваткових маркерів вірусних гепатитів (ІФА, ПЛР):
- для вірусного гепатиту В: HBsAg, HBeAg, anti-HBе, anti-HВcorV (IgМ, IgG) ДНК HBV;
- для вірусного гепатиту С: anti-HCV (IgМ і IgG), NS3, NS4, РНК HCV;
- визначення антитіл проти антигенів ВІЛ;
- для виключення інших форм гепатитів провести визначення у сироватці крові рівня α1-антитрипсину, заліза, трансферину, міді, церулоплазміну, α-фетопротеїну (мають бути у межах норми).
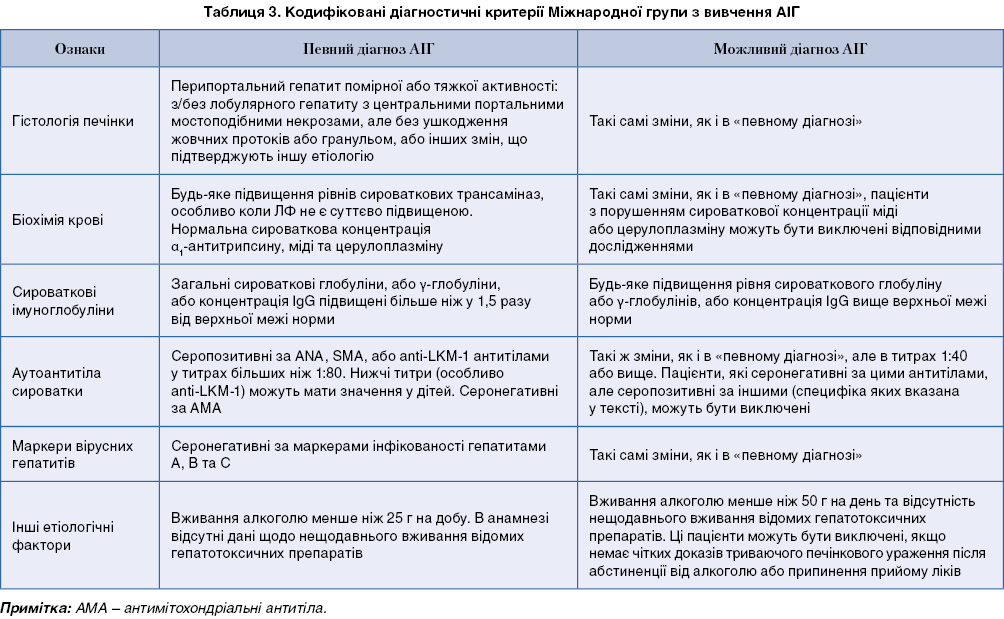
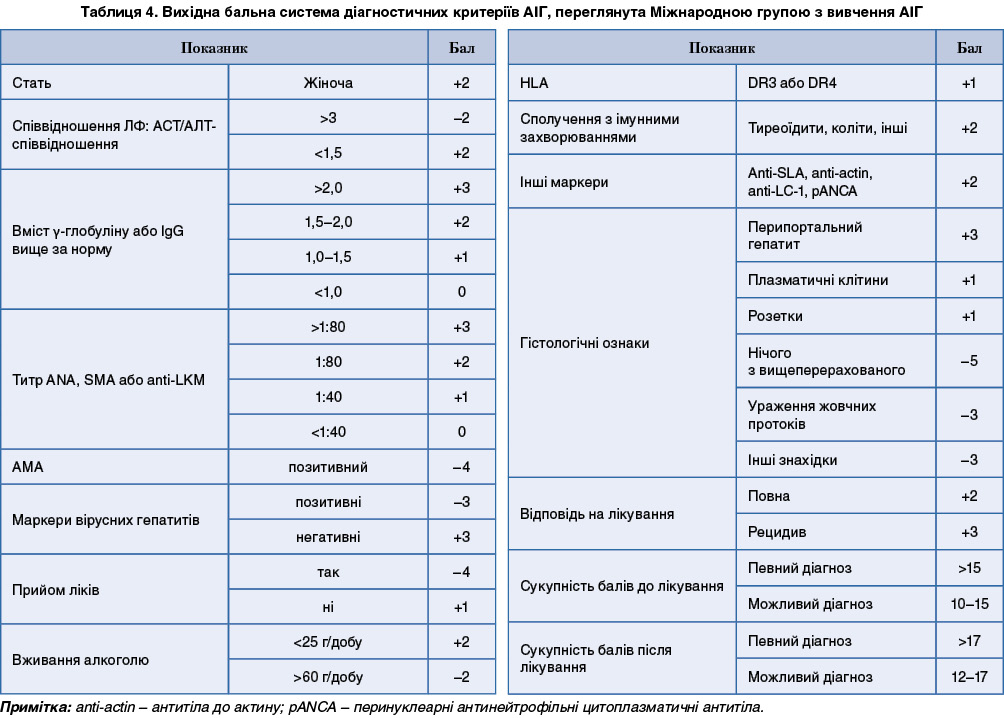
Діагностичні критерії АІГ та бальна система були визначені Міжнародною групою з вивчення АІГ (IAIHG; 1993) і переглянуті у 1999 р. Клінічних критеріїв діагностики досить для виключення або висновку щодо імовірно існуючого АІГ у більшості пацієнтів (табл. 3, 4).
Переглянута вихідна бальна система може бути застосована у діагностично складних випадках, які не зовсім підходять критеріям, що описані. Оцінка за балами може проводитись як до, так і після лікування.
3. Визначити серологічні маркери АІГ:
- антинуклеарні антитіла (ANA);
- антитіла до гладенької мускулатури (SMA);
- мікросомальні антитіла (антитіла до антигену мікросом печінки та нирок 1-го типу; аnti-LKM-1);
- антитіла до печінкового цитозольного протеїну (аnti-LC-1);
- антинейтрофільні цитоплазматичні антитіла р-типу (р-ANСA);
- антитіла до печінкового антигену (аnti-SLA/LP);
- антитіла до актину (аnti-actin);
- у діагностичних титрах більше ніж 1:80.
Залежно від виявлених антитіл діагностують тип АІГ:
- тип 1 – за наявності ANA, SMA, р-ANСA, аnti-actin;
- тип 2 – за наявності аnti-LKM-1, аnti-LC-1;
- тип 3 – за наявності аnti-SLA при відсутності ANA, SMA, аnti-LKM-1.
Маркери первинного біліарного цирозу – антимітохондріальні антитіла (АМА-М2) зазвичай у нормальному діагностичниму титрі, при його підвищенні встановлюють синдром перехресту з ПБЦ.
Продовження – у наступному номері.
Друкується в скороченому вигляді.
Повну версію див. на сайті www.moz.gov.ua