25 грудня, 2019
Антисекреторная терапия: убедительная польза и потенциальный риск
В последнее десятилетие в Западной Европе и США ингибиторы протонной помпы (ИПП) устойчиво занимают топовое место среди различных лекарственных средств (ЛС), неизменно оказываясь в первой десятке лидеров продаж. Существующее положение с популярностью ИПП не вызывает удивления, если учесть, что эта группа ЛС позволяет снизить продукцию желудочной кислоты примерно на 90%. Благодаря эффективному антисекреторному действию ИПП совершили революцию в гастроэнтерологии, так как сложную хирургическую проблему гастродуоденальных язв (ГДЯ) превратили в легко решаемую рутинную терапевтическую задачу.
ИПП – ключевое ЛС в современной гастроэнтерологии
В последние годы определены основные цели терапии, снижающей кислотосекреторную функцию желудка: достижение внутрижелудочной рН ≥3 для лечения ГДЯ; рН ≥4 для лечения гастроэзофагеальной рефлюксной болезни (ГЭРБ); рН ≥5 для эрадикации Helicobacter pylori; рН=6 для консервативной терапии кровоточащих язв. Лечение стресс-индуцированных язв требует рН ≥4. Таким образом, по ключевым целевым значениям внутрижелудочного уровня рН при антисекреторной терапии сформулировано правило «3-4-5‑6». Понятно, что успех лечения будет определяться антисекреторным эффектом препарата. Оказалось, что только ИПП в состоянии существенно и устойчиво повысить внутрижелудочный уровень рН, который исходно равен 1,5-2 без применения кислотосупрессоров. Использовавшиеся ранее холинолитические препараты понижали кислотопродукцию всего лишь на 10‑20%, что послужило основой для афоризма академика В.Х. Василенко: «Язва заживает от лечения, без лечения и независимо от лечения».
Предпочтение ИПП другим антисекреторным препаратам становится понятным, если учесть, что фермент Н+-К+-АТФаза, или «протонная помпа», является конечным звеном кислотопродукции, точнее, поставки ионов Н+ париетальной клеткой в просвет желудка. Все ИПП представляют собой пролекарства, которые превращаются в активный сульфенамид в печени. При необратимом блокировании Н+-К+-АТФазы этим сульфенамидом многочисленные стимуляторы кислотопродукции не в состоянии оказать эффективное воздействие на париетальную клетку. Только синтез нового фермента Н+-К+-АТФазы париетальной клеткой, что происходит примерно через сутки, позволяет восстановить кислотопродукцию.
В то же время в последние годы отмечается рост количества публикаций о возможности развития опасных побочных эффектов (деменция, инфекции, электролитные нарушения, гиповитаминоз В12 и прочее) при длительном применении ИПП, однако эти данные не подтверждаются результатами других исследований. Тем не менее вполне логичен вопрос: можем ли мы безнаказанно в 10 и более раз уменьшить важный физиологический показатель – кислотопродукцию желудка?
Анализ сложившейся ситуации, исходя из результатов последних исследований и международных рекомендаций по клинической пользе применения ИПП и их побочным эффектам, стал целью данной работы.
ИПП являются базисными ЛС для консервативной терапии кислотозависимых заболеваний.
ГДЯ. Репарация
Добиться репарации неосложненной ГДЯ в современных условиях очень просто: назначается одна капсула / таблетка ИПП в стандартной дозе (омепразол – 20 мг, пантопразол – 40 мг, лансопразол – 30 мг, рабепразол – 20 мг и эзомепразол – 20 мг) утром натощак за 30-60 мин до завтрака. Возможно увеличение дозы препарата в 2 раза (или двукратный прием стандартной дозы) в первую неделю лечения. Длительность антисекреторного лечения желудочной язвы в большинстве стран Европы и в Японии составляет до 8 недель, ГДЯ – 4 недели в Европе и 6 недель в Японии. Представляется рациональной длительность курса применения ИПП 4-6 недель при ГДЯ или 8-10 недель при желудочной язве, либо до заживления язвы.
Лечение стрессовых язв требует достижения внутрижелудочного уровня рН=4. Обычно в условиях реанимационного отделения предпочтительным путем введения ЛС является внутривенный, а при восстановлении естественного питания препараты следует принимать внутрь, как правило, в удвоенной дозе.
Эрадикация хеликобактерной инфекции
Благодаря достижениям гастроэнтерологии в настоящее время для большинства пациентов возможно излечение язвенной болезни. Это касается ГДЯ, ассоциированных с инфекцией Helicobacter pylori. Правила эрадикационной терапии определяются серией Маастрихтских консенсусов. В настоящее время действует V консенсус по ведению хеликобактерной инфекции, который был принят на собрании экспертов 8-9 октября 2015 г. во Флоренции. Кроме того, важные новые положения эрадикационной терапии были сформулированы в 2017 г. в материалах Торонтского консенсуса и рекомендациях Американской коллегии гастроэнтерологов.
Необходимость существенного повышения внутрижелудочного значения рН до 5 при эрадикации во многом объясняется обратной зависимостью антибактериального эффекта кларитромицина, амоксициллина и левофлоксацина от кислотопродукции: чем она ниже, тем выше эффект антибиотиков. На действие тетрациклина уровень рН почти не влияет, а эффект метронидазола (имидазолов) и нитрофуранов не зависит от значения рН. Препараты коллоидального висмута действуют в полную силу в выражено кислой среде, при повышении уровня рН активность этих ЛС несколько снижается. В связи с тем, что эффективность большинства антибиотиков пропорциональна антисекреторному действию ИПП, в настоящее время в эрадикационных протоколах применяется «оптимизированный» вариант, т.е. используется удвоенная доза ИПП 2 раза в день, а длительность лечения увеличивается. В ходе исследований установлено, что наибольший эффект достигается при использовании эзомепразола.
Особенности лечения ГДЯ, осложненных кровотечением
Применение ИПП при язвенном кровотечении имеет убедительное патофизиологическое обоснование. Повышение уровня рН способствует снижению протеолитической активности желудочного сока, предупреждает фибринолиз и способствует сохранению тромба, закрывающего аррозированный сосуд в области язвы. Кислотопродукция также влияет на формирование тромба. Известно, что гемокоагуляция и агрегация тромбоцитов исчезают при уровне рН <5,4. Следовательно, необходимо достичь внутрижелудочного значения рН около 6. Кроме того, снижение продукции хлористоводородной (соляной) кислоты обеспечивает условия для репарации язвы.
Функциональная диспепсия
Если функциональная диспепсия сопровождается болевым синдромом, основой фармакотерапии является назначение ИПП и – при наличии хеликобактерной инфекции – эрадикационная терапия.
НПВС-гастропатии
В нескольких международных консенсусах даются рекомендации по снижению вероятности появления ГДЯ и их осложнений в результате применения антиагрегантной терапии и нестероидных противовоспалительных средств (НПВС). Доказано, что при наличии желудочно-кишечного риска пациенту, принимающему НПВС или ацетилсалициловую кислоту (АСК), требуется профилактическая протективная антисекреторная терапия ИПП. В понятие «желудочно-кишечный риск» включается любая из следующих ситуаций: ГДЯ в анамнезе, особенно осложненная кровотечением или перфорацией; применение высокой дозы НПВС; комбинация двух или более НПВС; комбинация НПВС (включая селективные ингибиторы циклооксигеназы‑2) с АСК или любым антиагрегантом, комбинация НПВС с варфарином или другим антикоагулянтом; комбинация НПВС с глюкокортикостероидом; возраст старше 65‑70 лет. При ряде заболеваний прием НПВС и/или АСК назначается пожизненно. Целесообразность длительного применения ИПП параллельно с НПВС имеет высокий уровень доказательности и рекомендаций. Если предполагается начинать длительную терапию НПВС или АСК, а у больного имеется хеликобактерная инфекция, следует провести эрадикационную терапию.
Применение низких доз АСК для кардиопрофилактики ассоциировано с 2-4-кратным ростом клинически проявляющейся ГДЯ. Большинство гастродуоденальных эрозий и язв, индуцированных приемом АСК, до развития осложнений протекают клинически бессимптомно. Такая ситуация наблюдается у каждого десятого человека, постоянно принимающего АСК в кардиологической дозе. Использование АСК в таблетках с кишечнорастворимым покрытием не снижает риск желудочно-кишечных кровотечений, а их рост отмечается вместе с увеличением дозы АСК. Следует учитывать, что кардиологическая доза АСК (75 или 81 мг), хотя и в меньшей степени, все равно является ульцерогенной. Для пациентов с сердечно-сосудистым риском НПВС выбора – напроксен, так как именно этот препарат не усиливает агрегацию тромбоцитов.
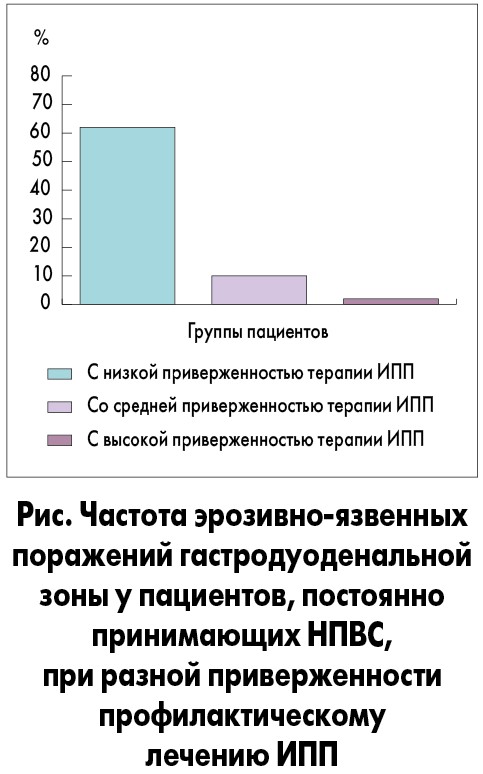 Важное значение в профилактике НПВС-гастропатии имеет приверженность лечению пациентов (рис.). При высокой приверженности профилактическому приему ИПП эрозивно-язвенные поражения желудка или двенадцатиперстной кишки в случае постоянного приема НПВС встречались в 2% случаев, в то время как у пациентов с низкой приверженностью такому лечению – в 62,1%.
Важное значение в профилактике НПВС-гастропатии имеет приверженность лечению пациентов (рис.). При высокой приверженности профилактическому приему ИПП эрозивно-язвенные поражения желудка или двенадцатиперстной кишки в случае постоянного приема НПВС встречались в 2% случаев, в то время как у пациентов с низкой приверженностью такому лечению – в 62,1%.
ГЭРБ
ИПП являются базисными препаратами при лечении ГЭРБ. В последних рекомендациях американских гастроэнтерологов по ведению пациентов с ГЭРБ оговаривается ряд правил лечения. В частности, в случае «ночных прорывов», т.е. при появлении симптоматики ГЭРБ в ночное время, дозу ИПП рекомендуется увеличить (до 2 раз в день) или перейти на другой препарат из этой же группы.
В настоящее время не вызывает сомнений целесообразность применения методики step down, т.е. начинать следует с большой (индукционной) дозы ИПП, а после получения клинического и эндоскопического эффекта переходить на минимальную поддерживающую. Представляется целесообразным использовать следующий режим индукционного лечения при ГЭРБ:
- при ГЭРБ без эзофагита с частой изжогой: ИПП в стандартной дозе 1 раз в сутки утром на протяжении 4 недель, при недостаточном эффекте доза увеличивается в 2 раза;
- при ГЭРБ с эзофагитом степени А-В по Лос-Анджелесской классификации эзофагита (1994) индукционная терапия включает ИПП в двойной дозе (стандартная доза 2 раза в день или двойная доза утром) на протяжении 4 недель, затем в стандартной дозе еще 4 недели;
- ГЭРБ с эзофагитом степени C-D: индукционная терапия включает ИПП в двойной дозе (стандартная доза 2 раза в день или двойная доза утром) на протяжении 8-12 недель. При недостаточном эффекте доза увеличивается в 2 раза.
При необходимости дополнительно применяют антациды или прокинетики в стандартных дозах. Поддерживающая терапия заключается в непрерывном приеме ИПП в стандартной или половинной дозе (назначается минимальная доза, обеспечивающая отсутствие изжоги). Длительность непрерывной терапии – не менее 6 месяцев. Обычно при тяжелой ГЭРБ ИПП приходится принимать длительно, иногда – пожизненно.
При эпизодическом возникновении изжоги назначают однократно антацид или Н2-блокатор, или ИПП в стандартной дозе.
При пищеводе Барретта в случае отсутствия тяжелой дисплазии назначается применение ИПП в двойной дозе на постоянной основе. При убедительной тяжелой дисплазии показано хирургическое лечение. Целесообразность длительного применения ИПП при ГЭРБ имеет умеренный или высокий уровень доказательности и рекомендаций.
Клопидогрел и ИПП
В последние годы кардиологи все чаще назначают пациентам антиагреганты типа клопидогрела. Они не менее безопасны, чем малые дозы аспирина, в отношении риска желудочно-кишечных кровотечений. Применение ИПП в сочетании с антиагрегантами способствует снижению частоты образования язв. Однако появились данные, что использоваться при этом может не всякий ИПП.
Можно предполагать неблагоприятное воздействие ИПП на антиагрегантный эффект клопидогрела в связи с общими путями метаболизма, а именно – влиянием на ферментную систему CYP2C19. Большинство ИПП метаболизируется преимущественно через эту ферментную систему. Клопидогрел, как и ИПП, является пролекарством, 85% его метаболизируется эстеразами в неактивную форму. Оставшаяся часть метаболизируется группой CYP-ферментов (P450), в том числе CYP2C19 и CYP3A4. В результате этих превращений образуется активный метаболит клопидогрела, который воздействует на P2Y12-рецепторы тромбоцитов и обусловливает антиагрегационный эффект. Исходя из особенностей фармакокинетики клопидогрела и ИПП, было предложено утром принимать ИПП, а вечером – клопидогрел, что исключает их гипотетическое взаимодействие.
Ослабление кардиопротективного эффекта клопидогрела и увеличение частоты повторных инфарктов миокарда в случае совместного применениями с омепразолом было показано в многочисленных рандомизированных клинических исследованиях (РКИ) OCLA (Influence of Omeprazole on the Antiplatelet Action of Clopidogrel Associated to Aspirin) и CREDO. Некоторые вещи в этих работах критиковались, а в американском исследовании E. Aubert и соавт. (2008) по результатам анализа национальной базы данных MEDCO обсуждаемые положения убедительно не подтвердились.
На сегодняшний день после острых дискуссий среди кардиологов и гастроэнтерологов итог подведен в предложении американских гастроэнтерологов, имеющем высшую степень качества доказательности и силы рекомендации (1А по GRADE): «Эффект лечения ИПП не снижается у пациентов, принимающих клопидогрел, в то же время у них не повышается риск возникновения сердечно-сосудистых осложнений». Это означает, что любые ИПП (включая омепразол и эзомепразол) можно использовать совместно с клопидогрелом без опасений их взаимодействия, которое может привести к негативным клинически значимым эффектам.
Риск и польза длительного применения ИПП
Анализ риска и пользы длительного применения ИПП явился предметом только что опубликованного обзора экспертов Американской гастроэнтерологической ассоциации. Отмечается, что при длительном или постоянном приеме ИПП следует периодически пересматривать дозировку, исходя из того, что она должна быть минимальной, но достаточной.При длительном или постоянном приеме отсутствует необходимость в профилактическом приеме пробиотиков, дополнительном приеме кальция, витамина B12 или магния. Нет доказательств необходимости контролировать минеральную плотность костной ткани, уровень креатинина, магния или витамина B12 в сыворотке крови.
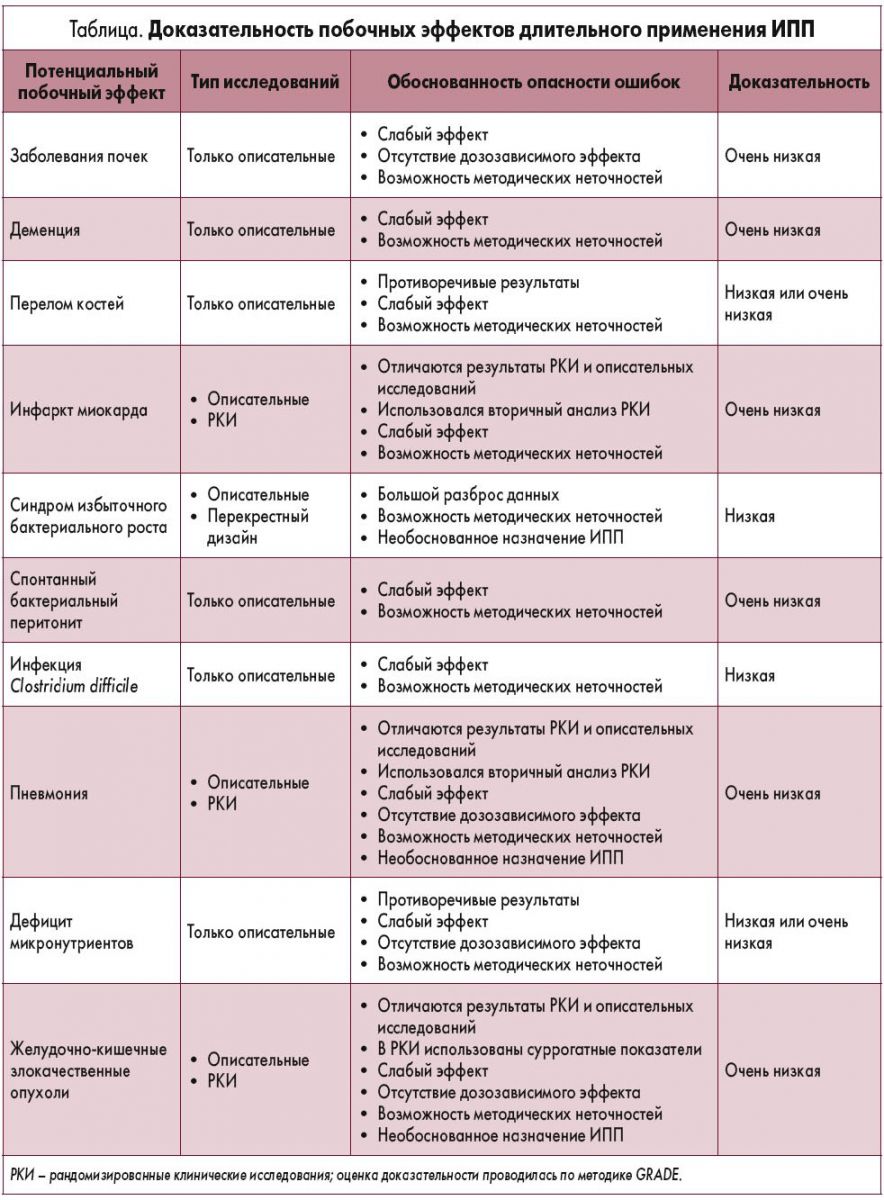
Американские эксперты суммировали имеющиеся данные по возможности появления различных побочных эффектов ИПП при их длительном применении (табл.). Рост относительного риска этих эффектов по результатам отдельных исследований следующий: для хронических болезней почек – на 10-20%; деменции – 4-80%; перелома костей – от 30% до 4-кратного; для синдрома избыточного бактериального роста – 2-8-кратный; инфекции Campylobacter или Salmonella – 2-6-кратный; спонтанного бактериального перитонита – от 50% до 3-кратного; инфекции Clostridium difficile – от отсутствия риска до 3-кратного; дефицит микронутриентов – 6-70%. Риск возникновения инфаркта миокарда, пневмонии и желудочно-кишечных злокачественных опухолей по данным РКИ отсутствует.
В 2018 г. в журнале Gut была опубликована, на первый взгляд, сенсационная статья авторов из Гонконга, которые установили, что среди пациентов, прошедших эрадикацию Helicobacter pylori и получающих длительную терапию ИПП, частота возникновения рака желудка в последующем выше, чем среди пациентов, не прошедших лечение, с относительным риском 2,4. Абсолютный риск возникновения рака желудка составил 4,29 случая на 10 000 человеко-лет в случае приема ИПП. Если учесть, что рандомизация прошедших и не прошедших эрадикационное лечение субъектов отсутствовала, неизвестен исходный статус по атрофии, метаплазии и дисплазии слизистой оболочки желудка в группах сравнения, отсутствовала рандомизация между получающими и не получающими ИПП больными, нельзя делать каких-либо выводов из обсуждаемого исследования.
Анализируя исследования по вышеперечисленным неблагоприятным эффектам ИПП, уровень доказательности и степень рекомендаций этих работ в большинстве случаев низкий. Конечный вывод экспертов: на сегодняшний день нет убедительных доказательств наличия неблагоприятных эффектов длительного применения ИПП, однако, если отсутствуют показания к назначению ИПП, необоснованно применять высокие дозы препарата не рекомендуется.
Какой ИПП лучше?
Ответ на этот вопрос является предметом многочисленных спекуляций и маркетинговых ходов представителей различных фармацевтических фирм, производящих ИПП.
Совершенно определенно установлено, что по фармакокинетическим характеристикам ИПП (системная биодоступность, метаболизм, pKa, экскреция, взаимодействие с другими лекарственными средствами) отличаются друг от друга. Проблема заключается во влиянии этих отличий на клинический результат.
Проводились многочисленные исследования по сравнению антисекреторного эффекта различных ИПП. Результаты их порой достаточно противоречивы, дизайн исследований иногда ориентирован на лоббирование определенного препарата. Тем не менее, в большинстве случаев объективного сравнительного исследования существенных фармакодинамических отличий эффектов различных ИПП не выявляется.
Метаанализ не показал существенных преимуществ какого-либо ИПП в устранении субъективной симптоматики и репарации эрозивно-язвенных поражений пищевода при ГЭРБ. В связи с хорошей доказательной базой это положение получило наивысший уровень качества доказательности и силы рекомендаций (1A). В то же время в ряду ИПП эксперты отметили некоторое преимущество эзомепразола при лечении ГЭРБ. Аналогичные результаты по высокой эффективности эзомепразола получены при лечении других кислотозависимых заболеваний.
Заключение
Ключевое значение в лечении кислотозависимых заболеваний имеют ИПП. Режим применения и их дозировка должны учитывать характер патологии и данные исследований, отраженных в соответствующих международных консенсусах. Существенное влияние на результаты лечения кислотозависимых заболеваний имеет приверженность пациента применению ИПП. Польза от их применения значительно превышает низкий потенциальный вред.
Список литературы находится в редакции.
Статья печатается в сокращении.
Медицинский совет, № 3, 2018 г.
Довідка ЗУ
На українському фармацевтичному ринку езомепразол представлений препаратом Пемозар (ТОВ «Ранбаксі Фармасьютікалс Україна» група компаній САН ФАРМА ) у різних лікарських формах: гастрорезистентні таблетки по 20 та 40 мг, порошок ліофілізований для ін'єкцій 40 мг. Препарат застосовується для лікування осіб з гастроезофагеальною рефлюксною хворобою, лікування та профілактики виразок, спричинених тривалим вживанням нестероїдних протизапальних препаратів, як компонент ерадикаційної терапевтичної схеми, а також для лікування повторних кровотеч з пептичних виразок, синдрому Золлінгера – Еллісона.
Езомепразол є кислотолабільним і застосовується перорально у формі гранул у кишковорозчинній оболонці. Абсорбція езомепразолу відбувається швидко, пікові концентрації у плазмі крові досягаються приблизно через
Тематичний номер «Гастроентерологія. Гепатологія. Колопроктологія» № 4 (54), 2019 р.