5 лютого, 2020
Експертна рада, присвячена актуальним питанням терапії пацієнтів із хронічним лімфоцитарним лейкозом та множинною мієломою
Хронічний лімфоцитарний лейкоз (ХЛЛ) і множинна мієлома (ММ) є одними з найпоширеніших онкогематологічних захворювань у дорослих. Підходи до діагностики й лікування хворих на ХЛЛ та ММ постійно змінюються та удосконалюються. На сьогодні в Україні для запровадження індивідуального підходу до терапії цих та інших злоякісних новоутворень крові потрібні відповідний рівень діагностики та виявлення пацієнтів із групи високого ризику, а також наявність реєстру хворих. Цим проблемам, а також актуальним питанням терапії пацієнтів із ХЛЛ і ММ було присвячене засідання експертної ради, яке нещодавно відбулося у Києві. У рамках експертної ради обговорювались питання зміни парадигми та запровадження нових підходів до терапії ХЛЛ, зокрема ХЛЛ високого ризику.
Клінічні дослідження останніх років, результати яких були представлені під час конгресу Американського товариства гематологів (2018) та знайшли своє відображення в останніх оновленнях рекомендацій Національної онкологічної мережі США (NCCN), свідчать про істотне підвищення значення лікарських засобів з групи інгібіторів контрольних точок міжклітинних взаємодій (інгібіторів check-points, або таргетної терапії) для лікування пацієнтів із ХЛЛ. Проте сьогодні такі нові молекули є недоступними для пацієнтів в Україні, тому що не закуповуються за державні кошти через високу вартість. Разом із тим, закупівля за бюджетні кошти лише базових хіміотерапевтичних препаратів не дає можливості забезпечити сучасним високоефективним лікуванням пацієнтів із ХЛЛ високого ризику, що призводить до зниження якості життя хворих і скорочення його тривалості.
Під час обговорення експерти запропонували введення індивідуалізованого підходу до терапії кожного пацієнта із ХЛЛ, залежно від початкових характеристик, таких як вік пацієнта, наявність супутніх захворювань та несприятливих молекулярно-цитогенетичних змін тощо. Більш чіткі відстеження та розподіл пацієнтів на прогностичні групи дозволить запропонувати оптимальні варіанти лікування при ХЛЛ, а також уникнути нераціональних витрат бюджетних коштів, що виділяються для закупівлі лікарських засобів.
Відповідно до наказу Міністерства охорони здоров’я (МОЗ) України від 29.12.2016 № 1422, на території України дозволено використовувати міжнародні клінічні рекомендації, зокрема NCCN та Європейського товариства медичної онкології (ESMO), для лікування пацієнтів із ХЛЛ. Однак застосування міжнародних терапевтичних підходів в Україні повною мірою неможливе через обмежений доступ до лікарських засобів, частина з яких не зареєстровані, а інші не включені до переліку препаратів, що можуть закуповуватись за державні кошти. Через високу вартість інноваційних лікарських засобів можливість їх придбання за власні кошти у більшості пацієнтів також обмежена.
Водночас наказ МОЗ України від 29.12.2016 № 1422 також передбачає, що затверджені МОЗ України національні уніфіковані клінічні протоколи не втрачають своєї чинності. Відтак в Україні чинним залишається Уніфікований клінічний протокол первинної, вторинної (спеціалізованої), третинної (високоспеціалізованої) медичної допомоги «Хронічний лімфоїдний лейкоз», затверджений наказом МОЗ України від 12.05.2016 № 439, який базується на принципах доказової медицини та передбачає диференційований та економічно обґрунтований підхід до лікування різних груп пацієнтів із ХЛЛ (рис.).
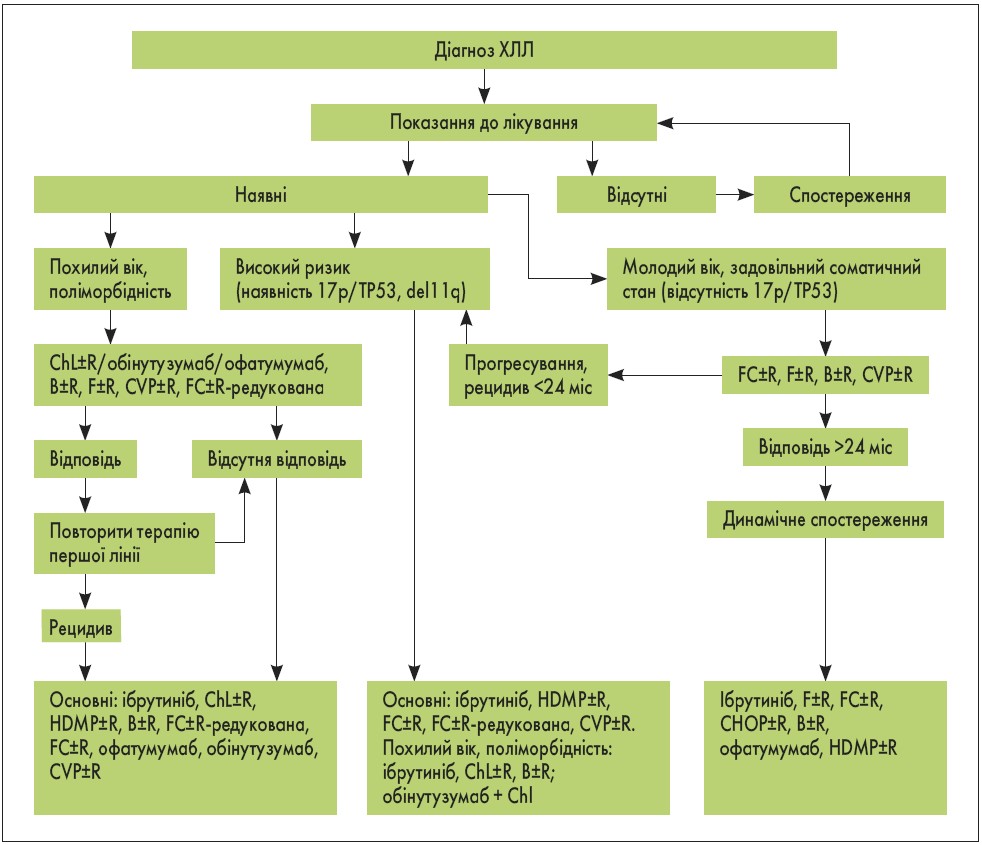 Рис. Загальний алгоритм лікування ХЛЛ
Рис. Загальний алгоритм лікування ХЛЛ
Впровадження інших міжнародних рекомендацій (NCCN та ESMO) можливе за умови здійснення їх перекладу українською мовою та затвердження відповідним наказом медичної установи. Проте в такому разі заклад, відповідно до наказу МОЗ, не може використовувати інші рекомендації (наприклад, уніфікований клінічний протокол, затверджений наказом МОЗ), а також повинен отримати письмову інформовану згоду кожного пацієнта щодо застосування саме обраних клінічних рекомендацій.
Надзвичайно важливим для запровадження індивідуалізованого підходу при лікуванні ХЛЛ є належний рівень діагностики та виявлення пацієнтів із групи високого ризику, а також наявність реєстру пацієнтів. Відповідно до зазначених вище рекомендацій, у пацієнтів групи високого ризику як препарат вибору слід застосовувати ібрутиніб.
З урахуванням викладеного вище, на підставі результатів обговорення та даних, представлених у доповідях, було досягнуто консенсусу щодо подальших дій в напрямі запровадження сучасних підходів до терапії пацієнтів із ХЛЛ.
- Доцільним є використання Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої), третинної (високоспеціалізованої) медичної допомоги «Хронічний лімфоїдний лейкоз», затвердженого наказом МОЗ України від 12.05.2016 № 439, а також актуальних міжнародних рекомендацій (ESMO, NCCN із оновленнями), у випадку затвердження їх відповідними наказами адміністрації лікувального закладу. Наведені рекомендації базуються на принципах доказової медицини та передбачають диференційований та економічно обґрунтований підхід до терапії різних груп пацієнтів із ХЛЛ.
- Застосування хіміотерапевтичних препаратів для пацієнтів із ХЛЛ групи високого ризику не є оптимальним з точки зору ефективності та безпеки. Тому для таких пацієнтів слід рекомендувати нові класи препаратів (відповідно до уніфікованого клінічного протоколу).
- За відсутності фінансової можливості забезпечити всіх пацієнтів із ХЛЛ лікарськими засобами, які рекомендовані у міжнародних стандартах, слід принаймні обов’язково призначати ефективну та безпечну терапію пацієнтам із групи високого ризику (del17p/mut TP53), для яких стандартна хіміотерапія є малоефективною.
- Для встановлення категорії хворих, яким життєво необхідна терапія новими лікарськими засобами, слід проводити молекулярне дослідження для визначення наявності del17p/mut TP53 всім пацієнтам перед початком кожної лінії терапії.
- Компанія «Янссен» (ТОВ «Джонсон і Джонсон») ініціювала програму визначення наявності del17p/mut TP53 на базі Національного інституту раку та ДУ «Інститут патології крові та трансфузійної медицини НАМН України».
- Рекомендовано розширити зазначену програму із залученням лабораторій інших наукових і лікувальних закладів, а також ширше проінформувати пацієнтів і фахівців у регіонах щодо можливості проведення таких досліджень
- Надзвичайно важливе значення має підтримка відповідної пацієнтської організації, яка залучається для інформування спільноти пацієнтів та консолідації їхніх зусиль для отримання належного рівня забезпечення препаратами.
- Украй потрібним є створення реєстру пацієнтів із ХЛЛ та іншими гематологічними захворюваннями з відповідним рівнем деталізації даних як підґрунтя для подальшого запровадження реімбурсації та страхової медицини.
- З боку компаній-виробників необхідні кроки щодо зниження ціни/надання спеціальних програм доступу для лікарських препаратів на території України із врахуванням складної фінансово-економічної ситуації.
- Лікарі-експерти повинні проводити клінічну оцінку та надавати підтримку для включення нових сучасних препаратів для лікування ХЛЛ до Національного переліку лікарських засобів України, номенклатури закупівель за кошти МОЗ України відповідно до рекомендацій, які наведені в Уніфікованому клінічному протоколі первинної, вторинної (спеціалізованої), третинної (високоспеціалізованої) медичної допомоги ДУ «Інститут патології крові та трансфузійної медицини НАМН України» та затверджені наказом МОЗ України від 12.05.2016 № 439.
Склад експертної ради:
Клименко Сергій Вікторович – д. мед. н., завідувач відділення медичної генетики ДУ «Національний науковий центр радіаційної медицини НАМН України»
Дягіль Ірина Сергіївна – д. мед. н., професор, завідувач відділення радіаційної онкогематології і трансплантації стовбурових клітин ДУ «Національний науковий центр радіаційної медицини НАМН України»
Крячок Ірина Анатоліївна – д. мед. н., професор, завідувач науково-дослідного відділення хіміотерапії гемобластозів і ад’ювантних методів лікування Національного інституту раку
Перехрестенко Тетяна Петрівна – д. мед. н., провідний науковий співробітник відділення захворювань системи крові ДУ «Інститут гематології і трансфузіології НАМН України»
Гартовська Ірина Радомирівна – к. мед. н., завідувач відділення гематології Комунального закладу Київської обласної ради «Київський обласний онкологічний диспансер»
Масляк Звенислава Володимирівна – д. мед. н., завідувач відділення гематології з лабораторною групою ДУ «Інститут патології крові та трансфузійної медицини НАМН України»
Лукавецький Лесь Миронович – к. мед. н., провідний науковий співробітник відділення гематології з лабораторною групою ДУ «Інститут патології крові та трансфузійної медицини НАМН України»
Козлов Віктор Петрович – к. мед. н., завідувач відділення гематології Одеської обласної клінічної лікарні, доцент кафедри онкогематології Одеського державного медичного університету
Каднікова Тетяна Вікторівна – завідувач відділення онкогематології Національного інституту раку
CP-126564
Тематичний номер «Онкологія. Гематологія. Хіміотерапія» № 4 (60), 2019 р.


