4 травня, 2016
Современная фармакотерапия онихомикозов: фокус на тербинафин
Грибковые инфекции ногтей (онихомикозы) прочно удерживают лидирующие позиции в структуре дерматологической патологии. Долгое время борьба с этим заболеванием была чрезвычайно трудной, а иногда и безрезультатной. В последние десятилетия эффективность лечения онихомикозов значительно возросла, что связывают в первую очередь с внедрением в клиническую практику пероральных системных противогрибковых препаратов.
Одним из таких антимикотиков, получивших международную известность и повсеместное признание, является тербинафин*. Это лекарственно средство обладает обширной доказательной базой: эффективность и безопасность его применения доказаны результатами рандомизированных контролированных исследований (РКИ), данными систематических обзоров и метаанализов, что послужило веским основанием для его включения в схемы терапии первой линии при онихомикозах различной этиологии. Предлагаем читателям ознакомиться с наиболее интересными фактами, раскрывающими механизмы действия и особенности клинического применения тербинафина на современном этапе развития фармакотерапии.
Особенности механизма действия
По механизму действия тербинафин отличается от других противогрибковых препаратов. Подавляющее большинство антимикотиков влияют на цитоплазматические мембраны клеток грибов за счет блокады синтеза их основного компонента – эргостерола. Эффект тербинафина проявляется гораздо раньше, подавляя активность фермента скваленэпоксидазы, необходимой для образования эргостерола. Таким образом, механизм действия тербинафина на грибковые клетки является двухкомпонентным: препарат обладает фунгицидными и фунгистатическими свойствами (Зайченко А. В., 2013). Фунгистатическое действие обусловлено ингибированием синтеза эргостерола, что приводит к нарушению целостности цитоплазматической мембраны грибковой клетки и, соответственно, к утрате способности к росту и размножению. Фунгицидное действие реализуется за счет накопления ядовитых веществ – скваленов, обусловливающих экстракцию из клеточной мембраны липидов и постепенное образование крупных липидных гранул, которые сначала медленно растягивают, а затем разрывают цитоплазматические мембраны грибов.
Дерматофитный онихомикоз
Секрет успешного лечения дерматофитного онихомикоза с применением тербинафина заключается в назначении системной монотерапии этим препаратом; дополнительное использование топических антифунгальных средств может негативно сказаться на эффективности терапии. К такому интересному выводу пришли немецкие ученые во главе с А. Jaiswal (2007), представившие результаты РКИ, в котором эффективность и безопасность монотерапии тербинафином сопоставлялись с аналогичными показателями комбинированного применения этого антимикотика с циклопироксом/аморолфином. В данном исследовании приняли участие 96 пациентов с дерматофитным онихомикозом, которых рандомизировали на 3 группы. В качестве базисного лечения всем больным назначили пульс-терапию тербинафином (250 мг 2 р/сут на протяжении 7 дней в месяц); пациентам, составившим группу В, рекомендовали дополнительно ежедневно наносить на пораженные ногтевые пластинки 8% лак циклопирокса (1 р/сут на ночь; n=24), а больным из группы С рекомендовали для этой цели использовать 5% лак аморолфина гидрохлорида (1 р/нед на ночь; n=24) на протяжении 4 мес. Участники исследования, вошедшие в группу А, получали только системную монотерапию тербинафином (n=48). По истечении 4-месячного срока лечения сравнили межгрупповые показатели клинической и микологической результативности. Первую определяли как отсутствие / уменьшение выраженности клинических симптомов заболевания, в то время как микологическую эффективность считали адекватной при получении отрицательных результатов бактериологического исследования и микроскопии с использованием КОН-теста.
Клинический эффект от применения вышеописанных схем терапии был достигнут у 71,73; 82,60 и 73,91% пациентов из групп А, В и С соответственно. Показатели микологической результативности в группах А, В и С в отношении дерматофитов составили 88,9; 88,9 и 85,7%, грибов – 66,7; 100 и 50% соответственно. Проанализировав полученные данные, ученые сделали следующий вывод: «Пульс-терапия тербинафином является эффективным и безопасным методом лечения дерматофитных онихомикозов. По сравнению с монотерапией тербинафином комбинированное использование тербинафина и циклопирокса/аморолфина не способствует достоверному увеличению эффективности лечения».
Недерматофитный онихомикоз
Тербинафин также может использоваться для лечения недерматофитного онихомикоза. К такому выводу пришли R. R. Ranawaka и соавт. (2015), авторы РКИ, в котором приняли участие 178 больных онихомикозом. При анализе результатов микологического исследования оказалось, что у 148 пациентов поражение ногтевых пластинок было вызвано недерматофитами – дрожжеподобными грибами (68,2% случаев), преимущественно рода Сandida (21,6%). В соответствии с дизайном данного РКИ пациентов рандомизировали для перорального приема итраконазола (400 мг/сут) или тербинафина (500 мг/сут) на протяжении 7 дней в течение месяца. При поражении ногтевых пластинок рук назначали 2 курса терапии, а при вовлечении в патологический процесс ногтей ног длительность последней увеличивали до 3 курсов.
Проанализировав результаты лечения сразу после прекращения приема препаратов, исследователи подчеркнули превосходство итраконазола: его клиническая эффективность превышала таковую тербинафина (9,2 vs 2,0%; р<0,05); однако через 12 мес с момента завершения терапии достоверность статистических различий утрачивалась: клиническое улучшение отмечено у 65,1% пациентов, получавших итраконазол, и у 54,64% больных, принимавших тербинафин. Вероятность рецидива заболевания при приеме обоих препаратов была незначительной и составила 6,5% в группе итраконазола и 4,1% в группе тербинафина (р>0,05). Основываясь на полученных данных, R.R. Ranawaka и коллеги считают, что итраконазол и тербинафин обладают сопоставимой частичной эффективностью в лечении онихомикозов недерматофитной этиологии; ожидаемая результативность этих препаратов составляет 54-65%.
Тербинафин vs итраконазол
Два конкурента – тербинафин и итраконазол – неустанно пытаются заполучить пальму первенства и занять лидирующие позиции в системном лечении онихомикозов. Приведем данные нескольких метаанализов, сопоставлявших эффективность этих двух антимикотических средств. Так, в работе A. H. Krob и соавт. (2003) было убедительно продемонстрировано превосходство тербинафина над итраконазолом. Выводы, сделанные этой группой ученых, основываются на тщательном анализе данных 13 РКИ (n=1636). Первичный анализ результатов 6 РКИ, непосредственно сравнивавших эффективность тербинафина и итраконазала, доказал преимущество первого препарата: в рассматриваемых работах значения отношения шансов (ОШ) колебались от 1,8 (95% ДИ 1,8-2,8) до 2,9 (95% ДИ 1,9-4,1). Вторичный анализ данных 3 РКИ, сопоставлявших результативность итраконазола/тербинафина и плацебо, подтвердил превосходство активного лечения над лекарственной формой, содержавшей нейтральные вещества (ОШ 1,1-1,7). Авторы метаанализа зафиксировали высокую микологическую эффективность тербинафина: применение этого препарата в 80-100% случаев позволяло добиться успешной микологической эрадикации, тогда как результативность назначения итраконазола составляла всего 10-70% (р<0,0001).
Авторы еще одного метаанализа, N. A. Trivedi и др. (2010), в лечении онихомикозов отдают предпочтение тербинафину, а не итраконазолу. Выводы этих ученых основываются на тщательном анализе результатов 8 РКИ (n=1811), в которых сопоставлялась результативность лечения онихомикоза ногтей пальцев ног при помощи длительной непрерывной терапии тербинафином (250 мг/сут) и прерывистого приема итраконазола (400 мг/сут) на протяжении 12-16 нед. Первичной конечной точкой данного метаанализа являлась микологическая эффективность назначенной терапии, которая определялась как отрицательные результаты микроскопии и бактериологического исследования образцов, полученных с пораженного ногтя после завершения периода наблюдения. Вторичная конечная точка – клиническая эффективность лечения – определялась как полное очищение или уменьшение на ≤10% повреждения ногтевой пластины. Оказалось, что по сравнению с использованием итраконазола применение тербинафина достоверно чаще позволяло достичь первичной конечной точки (ОШ 2,3; 95% ДИ 1,7-3,0; р≤0,0001; рис.).
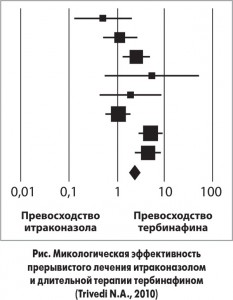
Тербинафин также превосходил препарат сравнения в достижении вторичной конечной точки (ОШ 1,5; 95% ДИ 1,2-2,0; р≤0,01). Частота возникновения нежелательных реакций, а также степень их выраженности были сопоставимы между группами и не зависели от длительности лечения. В заключение авторы метаанализа отметили, что лечение тербинафином и итраконазолом хорошо переносится, эти два препарата эффективны в лечении онихомикоза стоп, но при этом применение тербинафина позволяет добиться более высоких показателей микологической и клинической эффективности, чем назначение итраконазола.
В метаанализе, выполненном Z. Yin и соавт. (2012), доказана низкая вероятность развития рецидива онихомикоза стоп при применении тербинафина по сравнению с использованием итраконазола. К такому выводу исследователи пришли, проанализировав результаты 5 РКИ (n=251), в которых для лечения пораженных ногтевых пластинок использовались тербинафин или итраконазол. Оказалось, что при назначении тербинафина рецидив заболевания микологической этиологии возникает значительно реже (ОШ 0,44; 95% ДИ 0,29-0,66).
Разнообразие эффективных схем терапии
В настоящее время разработаны различные схемы системного лечения онихомикозов. Одни из них предполагают длительное и непрерывное использование препаратов для перорального применения, другие – прерывистое лечение (пульс-терапия) или кратковременную терапию.
Эффективность различных схем лечения онихомикозов с применением тербинафина анализировалась в работе A.K. Gupta и соавт. (2009). Пациенты, принявшие участие в данном РКИ, были рандомизированы для проведения прерывистой терапии тербинафином (250 мг/сут на протяжении 4 нед с последующим 4-недельным перерывом и дальнейшим повторением указанного курса), пульс-терапии итраконазолом (200 мг 2 р/сут на протяжении 7 дней, последующим 21-дневным перерывом; 3 курса) или стандартного длительного лечения тербинафином (250 мг/сут на протяжении 12 нед). Сравнив показатели микологической эффективности, исследователи доказали высокую результативность как прерывистой (83,7%), так и стандартной (78,1%) схем терапии тербинафином по сравнению с соответствующим показателем для лечения итраконазолом (56,7%; р=0,001). В то же время ученые не смогли определить более предпочтительный режим назначения тербинафина: эффективность длительного использования была сопоставима с таковой прерывистой схемы терапии. Во всех трех группах были зарегистрированы транзиторные нежелательные реакции легкой и средней степени тяжести, для нивелирования которых не требовалось отмены препарата. Таким образом, прерывистый режим терапии тербинафином по результативности превосходит пульс-терапию итраконазолом и имеет сопоставимые с золотым стандартом лечения онихомикозов – длительным применением тербинафина – эффективность и безопасность.
Результаты данного РКИ послужили основанием для проведения более углубленного сравнительного анализа результативности различных схем тербинафина. В 2013 г. эта же группа ученых представила результаты метаанализа, посвященного изучению эффективности продолжительного лечения тербинафином и пульс-терапи указанным препаратом. В метаанализ были включены 6 РКИ, в которых приняли участие пациенты с дерматофитным онихомикозом стоп. По данным ITT-анализа, вероятность микологического выздоровления была наиболее высокой при проведении длительной терапии тербинафином (ОШ 0,87; 95% ДИ 0,79-0,96, р=0,004; данные 6 РКИ). Вероятность полного выздоровления при продолжительном приеме антимикотика не отличалась от таковой при использовании прерывистого режима (ОР 0,97%; 95% ДИ 0,77-1,23; р=0,82; данные 7 РКИ). Основываясь на полученных данных, авторы метаанализа утверждают, что каждая схема применения тербинафина обладает своими преимуществами: по микологической эффективности длительная терапия превосходит пульс-терапию, а вероятность полного клинического выздоровления при применении пульс-терапии сопоставима с таковой длительного лечения.
Фармакоэкономические аспекты
Группа исследователей под руководством J. Casciano и соавт. (2003) сравнила терапевтические и фармакоэкономические аспекты лечения онихомикозов кистей рук и стоп с использованием длительной терапии итраконазолом, пульс-терапии итраконазолом, тербинафином и циклопироксом. Оказалось, что наибольшую терапевтическую эффективность в лечении онихомикоза рук (96,55%) и стоп (81,15%) можно ожидать только при назначении тербинафина. Вероятность рецидива заболевания при применении данного препарата была минимальной (6,42%), а количество дней, прошедших без каких-либо проявлений болезни на фоне приема этого антимикотика значительно превышало аналогичный показатель для всех препаратов сравнения. Тербинафин обладал лучшим фармакоэкономическим профилем: значения коэффициента «стоимость/эффективность» при использовании этого лекарственного средства достоверно превосходили таковые итраконазола и циклопирокса. Таким образом, по мнению J. Casciano и коллег, самым эффективным и малозатратным способом лечения онихомикозов различных локализаций является назначение тербинафина.
Безопасность
Безопасность терапии является одним из показателей, определяющих возможность широкого клинического применения противогрибковых средств. Среди основополагающих исследований в области безопасного лечения онихомикозов различными антифунгальными препаратами выделяется работа, проведенная под руководством С. Н. Chang (2007). Широкомасштабный метаанализ 122 рандомизированных и нерандомизированных контролированных исследований, охвативший грандиозную по своим размерам выборку пациентов (n=20 000), показал, что суммарный риск отмены антифунгальной терапии по причине появления нежелательных реакций относительно невелик. Так, при приеме суточной дозы тербинафина 250 мг этот показатель составляет 3,44% (95% ДИ 2,28-4,61%), 100 мг итракона-зола – 1,96% (95% ДИ 0,35-3,57%), 200 мг итраконазола – 4,21% (95% ДИ 2,33-6,09%), 50 мг флуконазола – 1,51% (95% ДИ 0-4,01%). При проведении прерывистой терапии минимальная вероятность преждевременного прекращения лечения зафиксирована при назначении пульс-терапии тербинафином (ОР 2,09%; 95% ДИ 0-4,42%) и флуконазолом из расчета 150 мг/нед (1,98%; 95% ДИ 0,05-3,92%), тогда как пульс-терапия итраконазолом (ОР 2,58%; 95% ДИ 1,15-4,01%) и флуконазолом из расчета 300-450 мг/нед (ОР 5,76%; 95% ДИ 2,42-9,10%) чаще сопровождалась досрочной отменой указанных препаратов. Риск развития серьезного повреждения печени, требующего отмены проводимого лечения, варьировал в пределах от 0,11 до 1,22% при длительной терапии итраконазолом (100 мг/сут) и флуконазолом (50 мг/сут) соответственно. Вероятность бессимптомного повышения уровня сывороточных аминотрансфераз, не требующего отмены противогрибковых препаратов, составила <2,0% (суммарный показатель для всех препаратов). Таким образом, по мнению С. Н. Chang и соавт., у иммунокомпетентных пациентов антифунгальное лечение онихомикозов с использованием длительного или прерывистого назначения тербинафина, итраконазола либо флуконазола ассоциировано с низкой вероятностью развития нежелательных реакций.
Отдельные клинические случаи
По мнению А. К. Gupta и коллег (2005), выполнивших тщательный анализ литературных данных, тербинафин может успешно использоваться для лечения онихомикоза в отдельных когортах пациентов: у детей, лиц пожилого возраста, иммуноскомпрометированных больных, а также при наличии сахарного диабета (СД) и синдрома Дауна.
L. Matricciani и соавт. (2011), проведя систематический обзор 6 РКИ, считают, что тербинафин целесообразно назначать для лечения онихомикозов не только в общей популяции, но и в отдельных когортах пациентов, например у больных СД. Свою точку зрения ученые обосновали данными хорошего качества (уровень доказательств II), подтвердившими эффективность и безопасность перорального приема тербинафина, сопоставимые с таковыми итраконазола, в терапии онихомикозов у больных СД.
Положения практических руководств
Несмотря на быстрое развитие фармакологической науки, обусловливающее изменение стандартов и протоколов лечения, лидирующие позиции в терапии онихомикозов на протяжении многих лет занимает тербинафин. Еще в 2001 г. эксперты Американской ассоциации дерматологов назвали его препаратом первой линии для лечения дерматофитного онихомикоза (Rodgers P. еt al., 2001). Ведущие американские дерматологи рекомендовали назначать тербинафин в суточной дозе 250 мг на протяжении 6 или 12 нед для терапии онихомикоза рук и ног соответственно.
В 2014 г. эксперты Британской ассоциации дерматологов (British Association of Dermatologists, BAD) во главе с М. Ameen опубликовали практическое руководство по ведению онихомикозов, в котором тербинафин позиционируется как препарат первой линии в терапии дерматофитного онихомикоза, а также подчеркивается первоочередность его назначения по сравнению с итраконазолом (табл.).
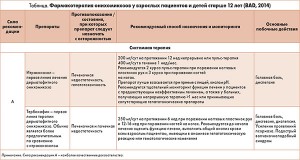
В Канаде стратегия лечения онихомикоза несколько отличается от вышеперечисленных подходов. Ведущие канадские эксперты в области дерматологии считают, что выбор препарата первой линии должен зависеть от площади поражения ногтевой пластинки. По мнению А. К. Gupta и соавт. (2015), препаратом выбора для лечения тяжелого онихомикоза стоп (в патологический процесс вовлечено >60% площади ногтя) является тербинафин; терапия онихомикоза средней степени тяжести (поражение 20-60% площади ногтевой пластинки) предусматривает назначение тербинафина или эфинаконазола; и только для нивелирования проявлений дерматофитного онихомикоза легкой степени (поражение <20% площади ногтя) терапией первой линии может быть топическое лечение с применением эфинаконазола.
Новые горизонты
В настоящее время ведутся разработки новых лекарственных форм тербинафина. В частности, М. М. Patel и соавт. (2016), приняв во внимание высокую эффективность и безопасность системного применения тербинафина в лечении онихомикозов, решили разработать трансногтевую систему доставки этого препарата. Исследователи предположили, что нанесение специального лака, содержащего тербинафин, позволит значительно повысить эффективность терапии. Ученые экспериментировали с веществами, способствующими проникновению лекарственного средства внутрь ногтевой пластины. Для этой цели использовались различные гидрофобные и гидрофильные полимеры: 2-меркаптоэтанол, N-ацетил-L-цистеин и тиогликолевая кислота, гидроксипропил метилцеллюлоза. Опытным путем были установленные оптимальные коэффициенты растворимости и концентрации полимеров, обеспечивающие максимально высокое содержание действующего вещества в ногте. Проводя исследование в условиях ex vivo с использованием трупных ногтевых пластинок, исследователи доказали, что через 24 ч с момента нанесения лака тербинафина концентрация препарата в ногте составила 61,55±3,2 мкг/см2. Это значительно превышало минимальную ингибирующую концентрацию указанного противогрибкового средства. Основываясь на полученных данных, М. М. Patel и соавт. высказали предположение, что разработанная трансногтевая форма доставки тербинафина (лак) займет лидирующие позиции в лечении онихомикозов.
Приведенный анализ данных доказательной медицины и действующих положений различных практических руководств свидетельствует, что современная фармакотерапия онихомикозов сфокусирована на эффективном и безопасном применении тербинафина.
Подготовила Лада Матвеева
* На украинском фармацевтическом рынке представлен препарат Ламифен («Фитофарм»), действующим веществом которого является тербинафин. Данное лекарственное средство положительно зарекомендовало себя в дерматологической практике, продемонстрировав высокую эффективность и хороший профиль безопасности.


