7 серпня, 2015
Т-клеточная лимфома кожи

Лимфомы кожи (ЛК) являются гетерогенной группой неопластических заболеваний, обусловленных пролиферацией клона лимфоцитов в коже. Они цитоморфологически сопоставимы с лимфомами других локализаций, например, пищеварительного тракта или лимфоузлов. По причине наличия особенностей поражения кожи, проявляющихся клинически и гистологически, обычно существуют особые классификации этих патологий [1, 4].
Выделяют Т-клеточные и В-клеточные лимфомы. Целесообразность выделения T- и B-клеточных лимфом обусловлена как особенностью клинической картины, так и принципиальным различием прогноза заболеваний. Если сравнивать грубо, то T-клеточные лимфомы по клинике и прогнозу отличаются более тяжелым течением, чем кожные B-клеточные лимфомы. Клинические проявления также имеют отличия: T-клеточные лимфомы склонны к генерализованному поражению кожного покрова, в то время как B-клеточные лимфомы часто манифестируют одиночными элементами. Диагноз большинства ЛК может быть установлен уже клинически, тем не менее, необходимы гистологическое и иммуно-гистологическое исследования [3, 9].
Гистологическое исследование является обязательным во всех случаях ЛК. Определяют наличие в коже лимфоцитарного инфильтрата с признаками злокачественности (массивный дезорганизованный с вовлечением придатков, гиподермы, коллагеновых волокон); наличие в инфильтрате неопластических клеток, в частности клеток с церибриформными контурами ядра, характерных для эпидермотропных Т-лимфом, иммунобластов и лимфобластов для лимфом с соответствующим названием; оценивают размер неопластических клеток, что является прогностически важным; учитывают топографию инфильтрата, что позволяет ориентировочно судить о типе лимфомы: В- или Т-нодулярный характер инфильтрата с более или менее глубоким проникновением в гиподерму присущ В-лимфомам, инфильтрат сосочковой дермы со свободной полосовидной зоной непосредственно под эпидермисом – Т-лимфомам, при которых неопластические клетки могут проникать в эпидермис и там группироваться в небольшие скопления (эпидермотропизм). Установление диагноза нередко бывает затруднительным, когда в инфильтрате реактивного характера встречается крайне мало неопластических клеток; в подобных случаях необходимы другие специальные методы исследования.
Иммунофенотипирование позволяет определить присутствие молекул на поверхности лимфоцитов инфильтрата методами иммуномаркирования [5, 10]. Т-клеточные ЛК (ТКЛК) – неходжкинские лимфомы, характеризующиеся наличием доминантного клона Т-клеток в коже. Ими представлено около 80% всех лимфом кожи. Самыми распространенными формами являются грибовидный микоз и синдром Сезари. Вторую большую группу ТКЛК представляют первичные лимфопролиферативные CD30+-заболевания кожи, то есть лимфоматоидный папулез и первичная анапластическая крупноклеточная ЛК [2, 6].
Грибовидный микоз является самой частой злокачественной ЛК. Заболевание имеет характерное клиническое течение. Начальная стадия характеризуется появлением медленно прогрессирующих «экзематоидных» пятен. При переходе в так называемую бляшечную стадию элементы уплотняются и становятся ощутимыми для пальпации. При прогрессировании заболевания развивается опухолевая стадия, манифестирующая светло-красными или коричневато-красными узлами со склонностью к изъязвлению. Процесс не обязательно последовательно проходит все три стадии, возможен непоследовательный переход и возможно начало грибовидного микоза с опухолевой стадии [7, 8].
Клинические наблюдения
Клинический случай № 1
Пациент О., 1937 г. р., поступил в КГККВБ с жалобами на высыпания на коже, интенсивный зуд.
Считает себя больным в течение года, когда впервые появились высыпания на коже, сопровождавшиеся интенсивным зудом. Обратился за медицинской помощью к дерматологу по месту жительства, была заподозрена ЛК, в связи с чем пациент был направлен в онкоцентр, где была проведена биопсия кожи. Согласно данным патогистологического исследования, диагноз ЛК подтвержден не был. В связи с отсутствием эффекта от лечения и нарастанием клинических симптомов больной был направлен на стационарное лечение в КГККВБ. Пациенту была проведена повторная биопсия. Проведенное патогистологическое с последующим иммуногистохимическим исследованием позволило установить диагноз периферической ТКЛК.
Общее состояние больного удовлетворительное.
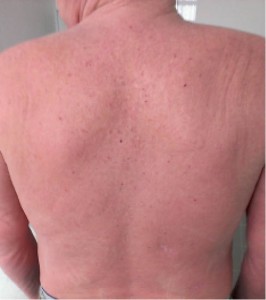
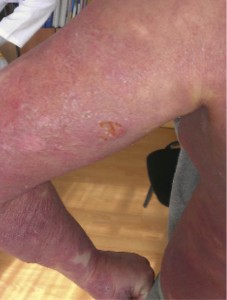
При осмотре: патологический процесс на коже носит распространенный характер, захватывает всю поверхность туловища, верхних и нижних конечностей по типу эритродермии. Кожа сухая, гиперемирована, красновато-фиолетового цвета с бурым оттенком, выраженная инфильтрация, отечность, обильное мелкопластинчатое шелушение по всему кожному покрову. На ладонях и подошвах явления гиперкератоза (рис. 1).
У больного выявлены изменения в картине крови в виде лейкоцитоза и лимфоцитоза, увеличения СОЭ.
Анализ крови при поступлении: лейкоциты – 36,8х109/л, сегментоядерные нейтрофилы – 17%, палочкоядерные – 3%, эозинофилы – 1%, базофилы – 1%, лимфоциты – 74%, моноциты – 4%, СОЭ – 20 мм/ч.
Анализ крови в процессе лечения: лейкоциты – 38,2х109/л, сегментоядерные нейтрофилы – 7%, палочкоядерные – 0%, эозинофилы – 32%, базофилы – 1%, лимфоциты – 61%, моноциты – 0%, СОЭ – 20 мм/ч.
Пациент консультирован гематологом, установлен диагноз: «Хронический лимфолейкоз I степени».
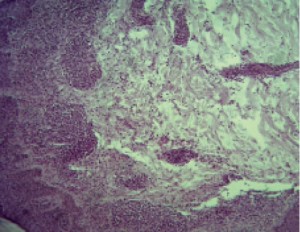
Гистологическое заключение: в данных фрагментах кожи отмечается выраженный акантоз, незначительный гиперкератоз, гидропическая дистрофия клеток базального слоя, псевдоабсцессы Потрие, эпидермотропизм. В дерме полосовидный инфильтрат, значительно выраженный в субэпидермальных слоях и верхних отделах дермы. Пролиферат представлен большим количеством лимфоцитов малых и средних размеров, частично атипичными лимфоцитами с относительно большими гиперхромными, анаплазированными ядрами, гистиоцитами, единичными плазматическими клетками и эозинофилами. Отмечается экзоцитоз мононуклеарных клеток (рис. 2).
При иммуногистохимическом исследовании выявляется мембранная экспрессия CD3 и CD4 в клетках опухоли. Маркер пролиферативной активности Кi67 составляет 7%.
Учитывая данные гистологического и иммуногистохимического исследований в материале биопсии, морфологическое строение и полученный фенотип, пациенту установлен диагноз: «Периферическая Т-клеточная лимфома кожи».
В настоящее время пациент получает дексаметазон внутривенно капельно, дезинтоксикационную терапию, антигистаминные препараты, наружное лечение, а также PUVA-терапию. За время пребывания в стационаре состояние больного значительно улучшилось, субъективные ощущения уменьшились. Продолжаем наблюдать, осуществляя контроль над состоянием.
Интерес представленного клинического случая связан со сложностью диагностики ТКЛК в связи с разнообразием клинической картины и запаздыванием гистологических изменений, поэтому необходимо проведение повторных биопсий кожи с последующим патогистологическим и иммуногистохимическим исследованием биоптатов кожи в случае подозрения на ЛК.
Клинический случай № 2
Пациентка П., 1972 г. р., обратилась на кафедру дерматовенерологии с жалобами на высыпания на коже, сопровождающиеся интенсивным зудом.
Считает себя больной на протяжении 15 лет, когда впервые появились высыпания на коже, зуд. Обращалась за медицинской помощью к врачам-дерматовенерологам, был установлен диагноз: «Псориаз». В течении этого времени получала лечение, которое давало временный эффект, и лишь в 2014 г. был заподозрен диагноз ЛК, который был подтвержден морфологически и иммуногистохимически в патогистологической лаборатории по месту жительства. Пациентка поставлена на диспансерный учет онкологом и получила 8 курсов полихимиотерапии: блеомицин, ендоксан, винкристин, а также преднизолон 100 мг в течение 5 суток. Значительного улучшения в состоянии больной не отмечалось, в связи с чем в январе 2015 г. она обратилась за медицинской помощью в Киевский институт рака, откуда была направлена в КГККВБ.
Общее состояние больной удовлетворительное.
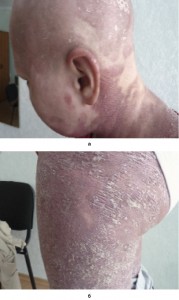
При осмотре: патологический процесс на коже носит распространенный характер. Поражена кожа лица, груди, живота, спины, ягодиц, верхних и нижних конечностей. Высыпания представлены инфильтрированными пятнами и бляшками застойно-красного цвета с цианотичным оттенком, покрытые чешуйками белого цвета размером с ноготь мизинца, которые сливаются между собой и занимают почти всю поверхность кожи, границы высыпаний четкие, кожа сухая, с трещинами (рис. 3).
Подмышечные и паховые лимфоузлы увеличены, безболезненны при пальпации.
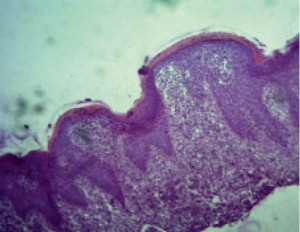
Гистологическое заключение: в данных фрагментах кожи отмечается выраженный акантоз, незначительный гиперкератоз, множественные микроабсцессы Потрие, выраженный эпидермотропизм. В дерме полосовидный инфильтрат, значительно выраженый в субэпидермальных слоях и верхних отделах дермы. Пролиферат представлен большим количеством лимфоцитов малых и средних размеров, частично – атипичными лимфоцитами с относительно большими церебриформными ядрами. Отмечается экзоцитоз мононуклеарных клеток (рис. 4).
При иммуногистохимическом исследовании выявляется мембранная экспрессия CD3 и CD4 в клетках опухоли. Маркер пролиферативной активности Кi67 составляет 26%.
Учитывая данные гистологического и иммуногистохимического исследований в материале биопсии, морфологическое строение и полученный фенотип, пациентке установлен диагноз: «Т-клеточная лимфома кожи. Грибовидный микоз».
В настоящее время пациентка продолжает лечение: дексаметазон внутривенно капельно, дезинтоксикационная терапия, антигистаминные препараты, наружное лечение, а также PUVA-терапия. За время пребывания в стационаре состояние больной улучшилось, субъективные ощущения, инфильтрация и шелушение уменьшились. Пациентка продолжает лечение в стационаре КГККВБ (рис. 5).
Представленный клинический случай демонстрирует сложность диагностики, а особенно проведения дифференциальной диагностики ТКЛК, которая не распознается клиницистами в начальных стадиях заболевания, что диктует необходимость проведения патогистологического исследования с целью своевременной диагностики данного заболевания.
Таким образом, дифференциальная диагностика ЛК представляет собой сложную задачу и требует детального анализа клинической картины и анамнеза заболевания, а также обязательного патогистологического исследования биоптатов кожи.
Литература
1. Белоусова И.Э., Криволапов Ю.А. Первичные лимфомы кожи: диагностика и лечение // Современная онкология. – 2006. – Т. 8. – № 4.
2. Ламоткин И.А. Клиническая классификационная система для стадирования В- и Т-клеточных лимфом кожи // Международный медицинский журнал. – 2001. – № 2. – С. 150-152.
3. Ламоткин И.А. Сравнительная характеристика лимфом кожи и других злокачественных лимфоидных неоплазий // Воен.-мед. журнал. – 2001. – № 4. – С. 69.
4. Ламоткин И.А. Клиническая дерматоонкология: атлас / М.: БИНОМ. Лаборатория знаний, 2011. – 499 с.: ил.
5. Цветкова Г.М., Мордовцева В.Н. Патоморфологическая диагностика заболеваний кожи. – М.: Медицина, 2003. – 496 с.
6. Willemze R et al: WHO-EORTC classification for cutaneous lymphomas // Blood. – 2005. – Vol. 105. – Р. 3768.
7. Kim EJ et al. Immunopathogenesis and therapy of cutaneous T cell lymphoma. J Clin Invest 115:798, 2005.
8. Dummer R et al. Pathogenesis of cutaneous lymphomas. Semin Cutan Med Surg 19:78, 2000.
9. Howard M.S., Smoller B.R. Mycosis fungoides: classic disease and variant presentation // Sem Cutan. Med. Surg. – 2000. – Vol. 19. – P. 91-99.
10. Pimpinelli N., Olsen S.A., Santucci M. et al. Defining early mycosis fungoides // J. Am Acad. Dermatol. – 2005. – Vol. 53. – P. 1053-1063.