16 січня, 2017
Возможности оптимизации терапии ХСН: роль антагонистов минералокортикоидных рецепторов
По материалам научно-практической конференции «Коморбидная патология органов пищеварения в практике семейного врача» (9-10 ноября, г. Днепр)
В этом году увидела свет обновленная версия рекомендаций Европейского общества кардиологов (ЕОК) по диагностике и лечению сердечной недостаточности (СН), в которых обобщены доказательства и экспертные мнения относительно возможностей облегчения симптомов и улучшения прогноза пациентов с данным синдромом.
Доцент кафедры внутренней медицины № 3 Днепропетровской медицинской академии, кандидат медицинских наук Лариса Ивановна Васильева ознакомила слушателей с изменениями в алгоритме лечения систолической хронической СН (ХСН), отдельно остановившись на роли антагонистов минералокортикоидных рецепторов (АМР).
Проблема ХСН в стареющей популяции мира – настоящий вызов медицинской науке и здравоохранению в связи с ростом распространенности данного синдрома, его влиянием на качество и продолжительность жизни, а также связанными с ним огромными экономическими затратами. Несмотря на десятилетия научного поиска и совершенствования практики, далеко не на все вопросы получены ответы, удовлетворяющие врачей и пациентов. Если в отношении методов терапии пациентов с левожелудочковой СН и сниженной фракцией выброса (ФВ <40%) существует определенный консенсус, то подходы к лечению СН с сохраненной ФВ (≥50%), а также впервые выделенной экспертами ЕОК категории «средней» ФВ (40-49%) остаются неопределенными по причине отсутствия исследований с включением подобных популяций больных. Рекомендации содержат раздел «Пробелы в доказательной базе», в который эксперты включили недостаточно изученные аспекты ведения больных ХСН очень пожилого и молодого возраста, отсутствие специфических рекомендаций по лечению СН на фоне сахарного диабета, СН, индуцированной кардиотоксичными препаратами химиотерапии, СН-ассоциированной кахексии и депрессии, а также другие клинические ситуации, в которых нам пока что приходится принимать решения только на основании врачебной интуиции и опыта.
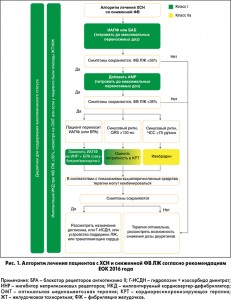
Тем не менее в лечении наиболее распространенной – систолической СН со сниженной ФВ за последние десятилетия достигнуты значительные успехи, что способствовало реальному увеличению продолжительности жизни больных и улучшению ее качества. Алгоритм лечения ХСН со сниженной ФВ по сравнению с рекомендациями 2012 года практически не изменился (рис. 1), за исключением внедрения принципиально нового комбинированного средства, объединяющего два синергичных механизма действия на ренин-ангиотензиновую систему – ингибиторование неприлизиновых рецепторов и рецепторов к ангиотензину II. В данном классе препаратов пока только один представитель – сакубитрил/валсартан, который включен в рекомендации 2016 года по лечению СН по итогам исследования PARADIGM-HF (2015) с уровнем доказательности А. Рекомендуется назначать сакубитрил/валсартан взамен ингибитора ангиотензинпревращающего фермента (ИАПФ) пациентам, которые хорошо переносят оптимальную терапию ХСН, однако продолжают испытывать симптомы при ФВ ≤35%.
ИАПФ, β-адреноблокаторы (БАБ) и АМР сохраняют позиции основных компонентов терапии ХСН со сниженной ФВ (рис. 1) с убедительно доказанными прогноз-улучшающими эффектами.
Давно знакомый представитель класса АМР спиронолактон ассоциируется с диуретической терапией, но прогноз-модифицирующее действие спиронолактона обусловлено не диуретическим и калийсберегающим эффектами, а блокадой неблагоприятных биологических эффектов альдостерона, и это действие препарат реализует в низких, недиуретических дозах 25-50 мг в сутки.
Эплеренон изначально разрабатывался как селективный антагонист рецепторов альдостерона.
Согласно рекомендациям ЕОК 2016 года АМР показаны в сочетании с БАБ и ИАПФ (или БРА при непереносимости ИАПФ) пациентам с клиническими проявлениями ХСН II-IV функциональных классов (ФК) по NYHA и ФВ ЛЖ ≤35% для облегчения симптомов, предотвращения эпизодов ухудшения СН, приводящих к повторным госпитализациям, и повышения выживаемости.
Основным фактором, ограничивающим клиническое применение АМР, считается риск развития гиперкалиемии. Однако этот риск сводится к минимуму при тщательном мониторировании функции почек и электролитов крови. Исходно повышенный уровень калия до 5,5 ммоль/л не является противопоказанием к назначению АМР.
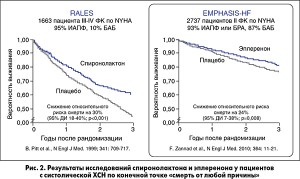
Эксперты ЕОК не отдают предпочтения какому-либо из двух представителей класса – спиронолактону или эплеренону. Оба препарата подтвердили способность снижать смертность пациентов с ХСН в контролируемых клинических исследованиях. В 1999 году были опубликованы результаты исследования RALES, в котором спиронолактон достоверно снижал смертность от всех причин на 30% за средний период наблюдения 2 года у пациентов с тяжелой систолической ХСН. Исследование было прекращено досрочно в связи с отчетливым расхождением кривых выживаемости пациентов (рис. 2). В 2010 году исследование EMPHASIS-HF подтвердило прогноз-улучшающий эффект нового АМР: комбинированная первичная конечная точка, включавшая смерть от сердечно-сосудистой причины или госпитализацию по поводу СН, фиксировалась на 37% реже в группе терапии эплереноном. Общая смертность в группе активной терапии снизилась на 24%.
На первый взгляд, равнозначные результаты были получены в популяциях больных ХСН с некоторыми различиями (рис. 2). Спиронолактон применялся у более тяжелых пациентов, относящихся к III-IV ФК по NYHA, тогда как в исследование эплеренона включали пациентов с «мягкой» СН II ФК. В популяции RALES почти все участники принимали ИАПФ и только каждый десятый – БАБ, поскольку тогда еще не было получено доказательств благоприятных эффектов данного класса препаратов при ХСН. Они появились двумя годами позже, когда отчетливое снижение смертности больных ХСН показало исследование COPERNICUS с карведилолом. Исследование эплеренона EMPHASIS-HF проводилось спустя 6 лет после опубликования результатов RALES, и пациенты уже получали согласно современным критериям оптимальную медикаментозную терапию ХСН: 93% – ИАПФ или БРА, 87% – БАБ.
Таким образом, у более тяжелого контингента больных ХСН без применения БАБ терапия спиронолактоном способствовала снижению риска смерти на 30%. К этому стоит добавить еще один статистически достоверный результат исследования RALES – снижение на 30% частоты госпитализаций по кардиоваскулярным причинам. Это имеет очень важное практическое значение, поскольку повторные госпитализации при ХСН ассоциируются с необратимой потерей части насосной функции ЛЖ и неблагоприятным прогнозом, несмотря на то что пациенты выписываются, как правило, с улучшением состояния (преимущественно за счет оптимизации диуретической терапии).
Рекомендация ЕОК класса I с уровнем доказательности А служат прямым руководством к действию – применять эту возможность оптимизации терапии ХСН на практике. Cтартовая доза АМР – 25 мг 1 раз в сутки, целевая – 50 мг 1 раз в сутки или 25 мг 2 раза в сутки. Дозы для получения диуретического эффекта спиронолактона выше, чем болезнь-модифицирующие, и могут достигать 200 мг в сутки.
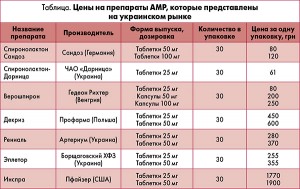
В реалиях функционирования отечественной системы здравоохранения важное значение имеет стоимость лечения. Пробел между реальным применением АМР и количеством пациентов, которые могли бы получить пользу от их назначения, могут заполнить качественные генерики спиронолактона. Оптимальным соотношением цены и качества отличается препарат европейского лидера генерического рынка Спиронолактон Сандоз. Таблетки Спиронолактон Сандоз по 50 и 100 мг можно делить, получая дозировки с интервалом в 25 мг. Сравнение стоимости одинаковых дозировок препаратов АМР, которые представлены на отечественном рынке, показывает, что компания Сандоз предлагает наименьшую стоимость дозировки 50 мг (табл.).
Выводы
• Современная прогноз-модифицирующая терапия систолической ХСН со сниженной ФВ ЛЖ должна включать ИАПФ (или БРА), БАБ и АМР.
• АМР дополнительно к БАБ и ИАПФ (или БРА) у симптомных пациентов II-IV ФК по NYHA и ФВ ЛЖ ≤35% предотвращают до 30% повторных госпитализаций и до 30% смертей.
• Спиронолактон Сандоз является самым доступным европейским препаратом класса АМР в Украине, что позволяет охватить необходимой терапией больше пациентов.
Подготовил Дмитрий Молчанов