16 грудня, 2016
Комбинированная терапия артериальной гипертензии
Артериальная гипертензия (АГ) является одним из самых распространенных хронических заболеваний – этой патологией страдает 35-40% населения Земли. В 2000 г. в мире насчитывалось около 972 млн человек с АГ; по прогнозам, в 2025 г. этот показатель вырастет до 1560 млн. Существует линейная связь между повышенным артериальным давлением (АД) и риском кардиоваскулярных событий. Повышенное АД является мощным фактором риска ишемической болезни сердца (ИБС), сердечной недостаточности (СН), болезни периферических артерий и болезни почек и вносит значительный вклад в глобальную смертность. Снижение систолического и диастолического АД (САД/ДАД) на 12/4-5 мм рт. ст. уменьшает риск инсульта на 35-40%, инфаркта миокарда (ИМ) на 20-25%, СН на 50%, а снижение среднего офисного САД всего на 2 мм рт. ст. – риск смерти от инсульта и ИБС на 10 и 7% соответственно.
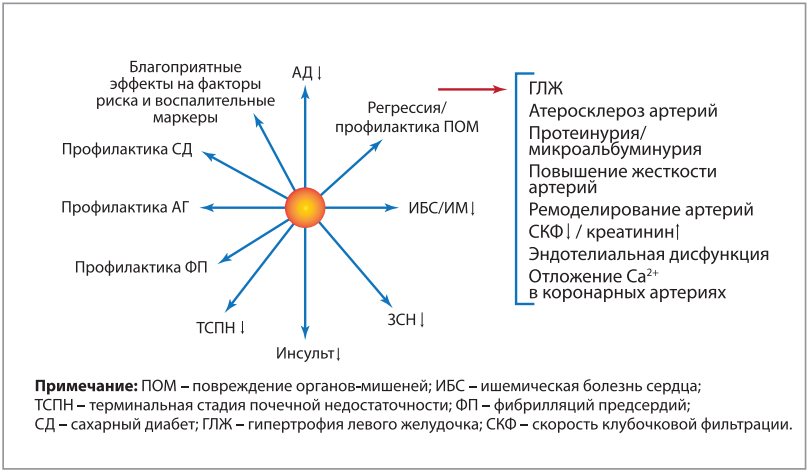
Целью антигипертензивной терапии является не только снижение повышенного АД, но и профилактика повреждения органов-мишеней, а также снижение АГ-ассоциированных заболеваемости и смертности в кратко- и долгосрочной перспективе (рис. 1).
Рис. 1. Цели антигипертензивной терапии
Согласно руководству по ведению АГ Европейского общества гипертензии (ESC, 2013) основные классы антигипертензивных препаратов (АГП) – диуретики, ингибиторы ангиотензинпревращающего фермента (ИАПФ), блокаторы кальциевых каналов (БКК), блокаторы рецепторов ангиотензина II (БРА) и β-блокаторы – не различаются существенно по своей способности снижать АД, однако проявляют значительные различия в отношении защиты от основных кардиоваскулярных событий – ИМ и инсульта.
Несмотря на наличие нескольких классов АГП, контроль АД у большинства пациентов с АГ остается субоптимальным: только у 20-30% больных удается снизить АД <140/90 мм рт. ст. Одной из значимых причин плохого контроля АД является низкая приверженность к лечению, которая, в свою очередь, зачастую обусловлена необходимостью приема нескольких препаратов.
При АГ 1 степени лечение можно начинать с одного АГП. Однако у подавляющего большинства пациентов эффективный контроль АД достигается только при назначении не менее двух препаратов. Рекомендованными приоритетными комбинациями являются: ИАПФ + диуретик, БРА + диуретик, ИАПФ + БКК, БКК + диуретик и БКК + БРА.
Для достижения целевых цифр АД назначение ≥2 АГП требовалось 90% пациентов в исследовании LIFE, 63% – в исследовании ALLHAT и 78% – в исследовании ASCOT. Пациентам с СД для контроля АД требуется в среднем 3,2 АГП.
По сравнению с монотерапией комбинированная антигипертензивная терапия обладает рядом преимуществ, таких как более быстрое достижение целевых цифр АД; более высокая эффективность; большее количество пациентов с контролем АД; лучшие исходы; меньшая частота побочных эффектов; улучшенный потенциал защиты органов-мишеней, а также простота и удобство лечения, что улучшает комплайенс.
Комбинации ≥2 АГП должны обладать комплементарным и синергическим действием компонентов и возможностью применения 1 раз в сутки. Низкодозовая комбинированная терапия может иметь больше кардиоваскулярных преимуществ, чем титрование одного препарата до более высоких доз, и ассоциируется с более низкой частотой побочных эффектов. Назначение комбинации двух АГП уже на старте лечения рекомендуется пациентам с исходно высоким АД и/или высоким кардиоваскулярным риском. При этом фиксированные комбинации двух АГП в одной таблетке позволяют значительно улучшить комплайенс и, соответственно, исходы лечения.
Фиксированная комбинация ИАПФ и БКК может рассматриваться как препарат первого выбора для лечения АГ. Одним из наиболее изученных ИАПФ является периндоприл. По сравнению с другими препаратами класса он обладает важными преимуществами: длительный антигипертензивный эффект (24-часовой контроль АД), замедление прогрессирования атеросклероза, уменьшение эндотелиальной дисфункции, антитромботические и противовоспалительные эффекты. В исследовании EUROPA периндоприл снижал риск первичной конечной точки (кардиоваскулярная смерть, нефатальный ИМ, остановка сердца) на 20%, риск фатального и нефатального ИМ – на 24%.
Среди антагонистов кальция наибольший спектр показаний имеет амлодипин – дигидропиридиновый БКК с продолжительным антигипертензивным действием и дополнительными благоприятными свойствами (антиатеросклеротический, антиоксидантный эффекты и др.). Таким образом, фиксированная комбинация периндоприла и амлодипина при однократном суточном назначении обеспечивает 24-часовой контроль АД и улучшает приверженность пациентов к лечению. Кроме того, за счет комплементарных механизмов действия значительно снижаются частота и выраженность такого побочного эффекта амлодипина, как периферические отеки.
Согласно результатам исследования ASCOT-BPLA у пациентов с АГ и распространенными факторами риска (СД, метаболический синдром, курение, заболевание периферических сосудов) комбинация периндоприла и амлодипина по сравнению с традиционной комбинацией β-блокатора и тиазидного диуретика снижает общую смертность на 11%, кардиоваскулярную смертность – на 24%, риск инсульта – на 23%, впервые выявленного СД – на 31%, ухудшения почечной функции – на 15% и риск всех коронарных конечных точек – на 13%.
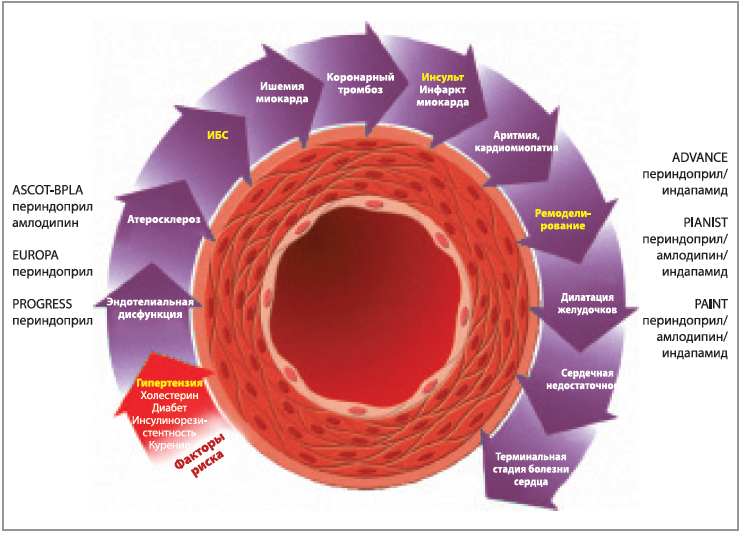
Еще одной комбинацией, эффективной на разных этапах кардиоваскулярного континуума (рис. 2), является комбинация периндоприла и тиазидоподобного диуретика индапамида.
Рис. 2. Кардиоваскулярный континуум
В исследовании PROGRESS периндоприл в сочетании с индапамидом снижал риск развития повторного инсульта на 28% у больных с цереброваскулярными заболеваниями как на фоне АГ, так и без нее. Кроме того, наблюдалось снижение риска развития всех кардиоваскулярных осложнений на 26% и фатального ИМ на 38%. В масштабном исследовании ADVANCE в результате снижения уровня АД на фоне лечения комбинацией периндоприла и индапамида риск развития серьезных макро- и микрососудистых событий (первичная конечная точка) снизился на 9%. У пациентов с СД 2 типа – участников ADVANCE комбинация периндоприл + индапамид снизила общую смертность на 14%, риск смерти от кардиоваскулярных причин – на 18%, развития коронарных осложнений – на 14% и осложнений со стороны почек – на 21%.
Фиксированная комбинация периндоприла, амлодипина и индапамида изучалась в условиях повседневной клинической практики в исследовании PIANIST. Уже после 4 мес терапии этой комбинацией наблюдалось значительное снижение САД/ДАД – в среднем на 28,3±13,5/13,9±9,4 мм рт. ст.; среднее достигнутое АД составило 132,2±80,0±6,6 мм рт. ст. Выраженный АД-снижающий эффект достигался независимо от предыдущего антигипертензивного лечения и количества ранее принимаемых АГП.
В исследование PAINT было включено 6088 пациентов с неадекватно контролируемой АГ на фоне предшествующей антигипертензивной терапии. После 4 мес лечения периндоприлом/амлодипином/индапамидом наблюдалось значительное снижение АД; большинство пациентов достигли целевых уровней САД/ДАД. Кроме того, лечение тройной комбинацией сопровождалось положительными изменениями метаболических параметров: снижением общего холестерина, холестерина ЛПНП, триглицеридов и глюкозы крови. Серьезные побочные реакции не регистрировались.
На сегодняшний день повышение приверженности к терапии – один из действенных путей улучшения контроля АГ. Применение фиксированной комбинации трех АГП с различными сочетаниями дозировок компонентов (периндоприл + амлодипин + индапамид) позволяет оптимизировать терапию и улучшить комплайенс пациентов, находящихся в группе высокого и очень высокого риска. Тройная комбинация АГП зарегистрирована в Украине под торговым названием Ко-Амлесса. В долгосрочном плане назначение препарата Ко-Амлесса позволит значительно снизить уровень заболеваемости и смертности.
Список литературы находится в редакции.
Otljanska M., Boshev M. Combination Therapy in Antihypertensive Treatment. J Cardiol Curr Res 2016, 5(1): 00150.
Перевел с англ. Алексей Терещенко
На украинском фармацевтическом рынке представлен препарат Ко-Амлесса
(периндоприл + индапамид + амлодипин в различных дозировках) от компании KRKA
Ко-Амлесса широко применяется в терапии артериальной гипертензии у пациентов, которым рекомендуется назначение периндоприла, индапамида и амлодипина в указанных дозировках. Благодаря наличию широкого ассортимента лекарственных форм (периндоприл + индапамид + амлодипин в таблетках по 4 мг/1,25 мг/5 мг; 4 мг/1,25 мг/10 мг; 8 мг/2,5 мг/5 мг; 8 мг/2,5 мг/10 мг № 30) у клинициста есть возможность подбора оптимальной схемы лечения, обеспечивающей хороший терапевтический результат, в каждом конкретном случае. Препараты, входящие в состав тройной комбинации Ко-Амлесса, а именно ингибитор ангиотензинпревращающего фермента периндоприл, диуретик индапамид и антагонист кальция амлодипин, дополняют и потенцируют разнонаправленное положительное влияние друг друга, что реализуется в виде лучшего контроля артериальной гипертензии.
Среди многочисленных преимуществ антигипертензивного комбинированного препарата Ко-Амлесса – удобная блистерная упаковка, обеспечивающая возможность легкого контроля принятой дозы и отсутствие контакта с окружающей средой, и демократичная стоимость, что делает качественную европейскую терапию доступной и для украинских пациентов.
Информация о лекарственном средстве. Для использования в профессиональной деятельности медицинскими и фармацевтическими работниками.