6 листопада, 2016
Диастолическая сердечная недостаточность: механизмы формирования и возможности коррекции
 Хроническая сердечная недостаточность (ХСН) остается одной из наиболее важных медико-социальных проблем мирового здравоохранения. Данные многочисленных эпидемиологических исследований свидетельствуют о том, что частота ХСН в странах Западной Европы и США варьирует от 1,9 до 2,5% [1-3]. В Украине ХСН страдают примерно 5,5% населения [4]. Распространенность ХСН неуклонно растет, и, несмотря на достигнутые успехи в диагностике и лечении пациентов, прогноз заболевания, особенно при его декомпенсации, остается крайне неблагоприятным [5-7].
Хроническая сердечная недостаточность (ХСН) остается одной из наиболее важных медико-социальных проблем мирового здравоохранения. Данные многочисленных эпидемиологических исследований свидетельствуют о том, что частота ХСН в странах Западной Европы и США варьирует от 1,9 до 2,5% [1-3]. В Украине ХСН страдают примерно 5,5% населения [4]. Распространенность ХСН неуклонно растет, и, несмотря на достигнутые успехи в диагностике и лечении пациентов, прогноз заболевания, особенно при его декомпенсации, остается крайне неблагоприятным [5-7].
В течение последних 2 десятилетий классический подход к оценке ХСН предусматривает ее разделение на систолический и диастолический варианты. Если при систолическом наблюдается снижение сократительной способности миокарда и уменьшение фракции выброса (ФВ) левого желудочка (ЛЖ) <40%, то диастолический вариант характеризуется нарушениями расслабления, наполнения и повышением жесткости миокарда ЛЖ при его нормальной ФВ. Диастолический вариант ХСН принято называть «сердечной недостаточностью с сохраненной ФВ ЛЖ (СН СФВ ЛЖ) сердца», включая в эту группу не только больных с нормальной ФВ (≥50%), а и лиц с ФВ ЛЖ в пределах 40-49% (пациентов т. н. серой зоны), у которых прогноз намного хуже, чем у имеющих ФВ ЛЖ ≥50%.
Причиной такого объединения послужило то, что прогноз при ФВ ЛЖ >40% существенно лучше, чем при систолической ХСН (ФВ ЛЖ <40%) [8].
В новых рекомендациях Европейского общества кардиологов по диагностике и лечению острой и хронической сердечной недостаточности (2016) [9] предлагается классифицировать СН на:
- СН с сохраненной ФВ (HFpEF) – ФВ ЛЖ ≥50%;
- СН с ФВ среднего диапазона (HFmrEF) – ФВ 40-49%;
- СН со сниженной ФВ (HFrEF) – ФВ ЛЖ <40%.
Частота СН СФВ ЛЖ зависит от особенностей популяции: среди тяжелых декомпенсированных стационарных больных она невелика (как правило, не превышает 20%) [10, 11], а в общей популяции пациентов с ХСН в стационарной и амбулаторной практике может достигать 30-50% [12]. В 50% случаев при клинически манифестной ХСН летальный исход наступает в течение первых 4 лет с момента постановки диагноза; в случае тяжелой СН такое же количество больных умирает на протяжении 1-го года. Пятилетняя смертность при тяжелой ХСН может оказаться выше таковой при некоторых злокачественных опухолях. Пациенты с асимптомной дисфункцией миокарда также имеют неблагоприятный отдаленный прогноз. У больных с симптомной СН СФВ ЛЖ показатели выживаемости лучше в сравнении с таковыми при сниженной ФВ ЛЖ [13].
Классическими болезнями, ассоциированными с диастолической СН, являются рестриктивные кардиомиопатии: первичные (идиопатические; эндомиокардиальный фиброз, чаще встречающийся в Экваториальной Африке, и фибропластический париетальный эндокардит, или эозинофильный эндокардит Леффлера, диагностируемый в средних широтах, но малораспространенный) и вторичные (при саркоидозе (СЗ), системной склеродермии (ССД), амилоидозе, гемохроматозе, карциноидном синдроме, гликогенозах, констриктивных поражениях миокарда и перикарда).
В клинической практике украинских врачей преобладают пациенты с вторичными формами рестриктивных кардиомиопатий (чаще всего – на фоне СЗ и ССД). Данные литературы о функциональном состоянии сердца при СЗ и ССД представлены единичными публикациями, а наблюдения ограничиваются малочисленными группами больных. В то же время известно, что около 70% пациентов с СЗ умирают внезапно и на аутопсии у них, как правило, выявляют СЗ миокарда, который сопровождается разрушением и гибелью кардиомиоцитов и неизбежно приводит к нарушению их функций [14].
Патологические изменения сердца при ССД также значительно чаще выявляются на аутопсии, чем клинически [15]. После внедрения в клиническую практику эхокардиографии частота выявления субклинических поражений сердца при СЗ и ССД значительно возросла, но особенности формирования диастолической дисфункции (ДД) сердца и ее следствия, диастолического варианта СН, у больных СЗ и ССД остаются мало изученными [16].
Вторичная рестриктивная кардиомиопатия может возникать на фоне таких широко распространенных заболеваний, как артериальная гипертензия (АГ) и ишемическая болезнь сердца (ИБС) [17, 18]. АГ – одна из наиболее частых причин диастолической СН, в основе развития которой лежит формирование и прогрессирование ДД желудочков сердца. При этом большая часть авторов описывает механизмы развития ДД ЛЖ, в то время как вопрос о механизмах возникновения ДД правого желудочка (ПЖ) у больных АГ изучен недостаточно. Нет ответа на вопрос, почему чаще наблюдается влияние дисфункции ПЖ на левые отделы сердца, а не наоборот [19, 20].
Нарушения систолической функции ЛЖ всегда возникают на фоне ДД, при этом последняя может длительно существовать без видимых систолических расстройств. Более того, ДД ЛЖ считается наиболее чувствительным маркером ишемии миокарда, снижения толерантности к физическим нагрузкам и имеет большое значение в определении клинического статуса и прогноза при ХСН [21, 22, 23].
ДД ЛЖ определяют как «невозможность ЛЖ принимать кровь под низким давлением в предсердиях и наполняться без компенсаторного повышения давления в них». При этом наполнение желудочков замедляется и является неполным, в результате чего появляются признаки легочного и/или системного застоя. Традиционными методами неинвазивной оценки диастолической функции сердца являются одно-, двухмерная эхокардиография, спектральная и тканевая допплер-эхокардиография, лишь незначительно уступающие по информативности инвазивным методам.
Среди различных детерминант заполнения ЛЖ основными являются активное расслабление и податливость (жесткость) ЛЖ. Релаксация является активным энергозависимым процессом, связанным с поступлением ионов кальция в саркоплазматический ретикулум кардиомиоцитов. Жесткость ЛЖ – пассивная функция, зависимая от свойств самого миокарда (миокардиальной пoдатливости, уровня преднагрузки ЛЖ (податливости камеры) и прочих факторов – перикардиальных ограничений, тургора коронарных артерий и др.). К уменьшению растяжимости и податливости ЛЖ приводят гипертрофия (ГЛЖ), фиброз и инфильтрация [24].
Согласно современным представлениям о диастолической функции ЛЖ сердца, диастолу можно разделить на 2 фазы:
- изоволюмической релаксации (оценивается по времени изоволюмического расслабления – IVRT);
- наполнения (включает период быстрого наполнения, т. е. раннего диастолического потока (Е), период медленного наполнения (диастазис) и систолу предсердий (А).
Большое значение в оценке диастолы имеет время замедления раннего диастолического наполнения ЛЖ (DT), уменьшение которого ассоциируется с повышением давления в левых отделах сердца, увеличением жесткости ЛЖ, высоким риском смерти по причине СН и необходимостью трансплантации [24].
Кривая трансмитрального кровотока (ТМК) в диастолу в норме представлена на рисунке 1.
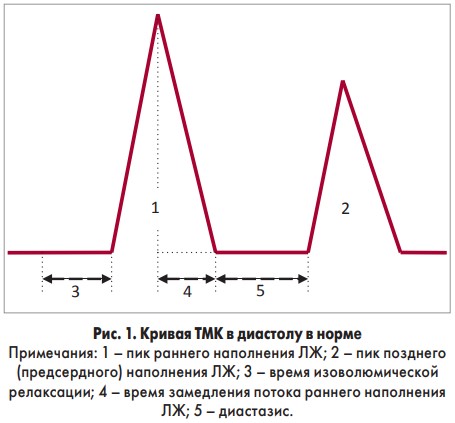 Фаза изоволюмической релаксации, представляющая собой промежуток времени от момента закрытия аортального клапана до открытия митрального клапана, характеризует скорость активного расслабления миокарда, вызывающего снижение давления в полости ЛЖ и продолжающегося до начала волны раннего диастолического наполнения Е. Именно на период изоволюмического расслабления и раннюю диастолу приходится около 90% коронарного кровотока, т. к. в эти периоды происходит активное расслабление миокарда, что необходимо для адекватного кровоснабжения сердечной мышцы. Формирование пика E знаменует выравнивание давления в ЛЖ и левом предсердии. К этому времени активная релаксация миокарда ЛЖ заканчивается, начинают проявляться пассивные характеристики диастолы, кровь поступает в ЛЖ по инерции, против градиента давления, т. е. с замедлением. Продолжительность этого периода соответствует времени замедления потока раннего наполнения, определяется в основном жесткостью стенок ЛЖ и зависит от толщины и массы миокарда, наличия в нем зон фиброза, гипертрофии и т. д. После выравнивания давления между левыми камерами сердца начинается диастазис, продолжительность которого зависит от постнагрузки, частоты ритма и жесткости миокарда. Наполнение ЛЖ в норме в период диастазиса минимально. Объем и скорость крови, поступающей в ЛЖ во время систолы предсердий (период позднего наполнения), зависят от сократительной способности левого предсердия, преднагрузки, характера и частоты ритма. В норме в период диастолы в ЛЖ поступает от 10 до 30% объема крови [25-28].
Фаза изоволюмической релаксации, представляющая собой промежуток времени от момента закрытия аортального клапана до открытия митрального клапана, характеризует скорость активного расслабления миокарда, вызывающего снижение давления в полости ЛЖ и продолжающегося до начала волны раннего диастолического наполнения Е. Именно на период изоволюмического расслабления и раннюю диастолу приходится около 90% коронарного кровотока, т. к. в эти периоды происходит активное расслабление миокарда, что необходимо для адекватного кровоснабжения сердечной мышцы. Формирование пика E знаменует выравнивание давления в ЛЖ и левом предсердии. К этому времени активная релаксация миокарда ЛЖ заканчивается, начинают проявляться пассивные характеристики диастолы, кровь поступает в ЛЖ по инерции, против градиента давления, т. е. с замедлением. Продолжительность этого периода соответствует времени замедления потока раннего наполнения, определяется в основном жесткостью стенок ЛЖ и зависит от толщины и массы миокарда, наличия в нем зон фиброза, гипертрофии и т. д. После выравнивания давления между левыми камерами сердца начинается диастазис, продолжительность которого зависит от постнагрузки, частоты ритма и жесткости миокарда. Наполнение ЛЖ в норме в период диастазиса минимально. Объем и скорость крови, поступающей в ЛЖ во время систолы предсердий (период позднего наполнения), зависят от сократительной способности левого предсердия, преднагрузки, характера и частоты ритма. В норме в период диастолы в ЛЖ поступает от 10 до 30% объема крови [25-28].
Итак, диастолическая функция ЛЖ характеризуется 2 составляющими: активной релаксацией и пассивными эластическими свойствами миокарда. Релаксация на уровне КМЦ – активный, требующий энергии процесс, управляемый транспортом ионов кальция в саркоплазматический ретикулум через внутриклеточное пространство кардиомиоцитов и приводящий к снижению количества ионов кальция в цитозоле, что позволяет разъединять контрактильные белки. Релаксация ослабляется в условиях гипоксии миокарда, гипертрофии, перегрузки давлением. Пассивные эластические свойства миокарда зависят от наличия гипертрофии, сопровождающейся увеличением зон фиброза и повышением чувствительности диастолического давления в ЛЖ к изменению его объема (незначительное увеличение конечного диастолического объема ЛЖ может приводить к существенному возрастанию конечного диастолического давления) [29, 30].
Неинвазивная, легкодоступная и быстрая оценка диастолической функции ЛЖ сердца возможна с использованием допплеровских режимов эхокардиографии. Изменения ТМК определяются податливостью и давлением наполнения в ЛЖ.
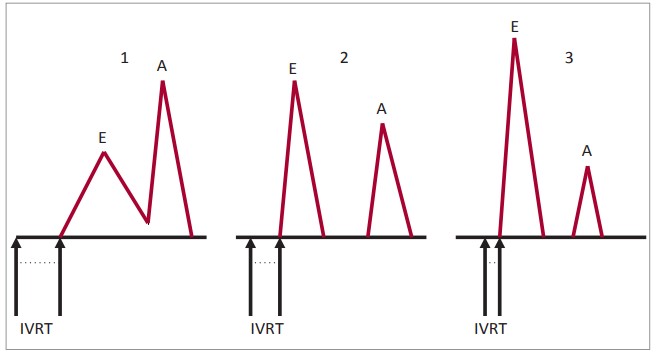
Типы кривых ТМК в зависимости от указанных параметров представлены на рисунке 2.
Рис. 2. Типы кривых ТМК в зависимости от податливости и давление наполнение в ЛЖ
Примечания: 1 - гипертрофический тип наполнения ЛЖ; 2 - псевдонормальный тип наполнения ЛЖ; 3 - рестриктивный тип аполнения ЛЖ.
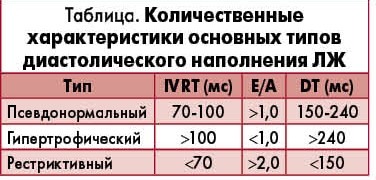
Выделяют несколько патологических типов ТМК, отличающихся величинами параметров диастолического наполнения ЛЖ (табл.).
I тип диастолического наполнения ЛЖ – тип замедленной релаксации (гипертрофический), характеризующийся снижением скорости пика Е, увеличением скорости пика А, удлинением IVRT и DT, уменьшением соотношения максимальной скорости потока раннего диастолического наполнения ЛЖ к максимальной скорости предсердного наполнения ЛЖ (Е/А) <1, рассматривается как проявление незначительной ДД.
II тип – псевдонормальный, выявляется у больных с более выраженными, чем при I типе, нарушениями диастолы, и характеризуется повышением давления в левом предсердии. Этому типу ДД ЛЖ свойственно увеличение скорости пика Е, уменьшение IVRT (вследствие повышения давления в левом предсердии), укорочение DT и снижение скорости пика А (результат повышения жесткости стенок ЛЖ).
Данный тип ТМК формируется при ухудшении условий диастолического наполнения желудочка на фоне имеющегося типа нарушения релаксации (I типа), характеризует умеренную ДД ЛЖ и может трансформироваться в I тип при снижении преднагрузки.
Внешне кривая псевдонормального ТМК напоминает нормальную, а размах значений 3 описанных параметров (Е/А, IVRT и DT) соответствует нормальным величинам. Существуют ультразвуковые методы дифференциальной диагностики кривой псевдонормального типа ТМК от нормального ТМК, основанные на изучении кровотока в легочных венах, легочной артерии и оценке характеристик кривых тканевой допплерографии.
III тип диастолического наполнения ЛЖ – рестриктивный, возникающий при дальнейшем увеличении жесткости ЛЖ и нарастании давления в левом предсердии, свидетельствует о тяжелой ДД ЛЖ. Для него характерны увеличение соотношения Е/А >2, сокращение DT <150 мс, IVRT <70 мс; как правило, обнаруживается у пациентов с клиническими признаками выраженной СН.
Описанные типы ТМК отражают динамику нарастания ДД ЛЖ по мере прогрессирования нарушений расслабления миокарда и повышения его жесткости [24, 30].
ХСН – осложнение сердечно-сосудистых заболеваний, среди которых наибольший удельный вес имеет ИБС. ИБС, являясь одной из главных причин развития ХСН, остается ведущей причиной инвалидизации и смертности трудоспособного населения большинства европейских стран и демонстрирует неуклонное повышение уровня заболеваемости. При этом у большинства пациентов, перенесших острый инфаркт миокарда (ИМ), в основе появления и прогрессирования СН лежит именно ДД ЛЖ, по мере развития которой возрастает роль снижения контрактильной функции миокарда [31]. Вместе с тем у больных ИБС, в т. ч. у пациентов без ИМ в анамнезе, при отсутствии изменений систолической функции ЛЖ сердца выявляют снижение скорости и объема раннего диастолического наполнения ЛЖ. Поскольку релаксация миокарда ослабляется в условиях гипоксии, при ИБС имеется достаточно оснований для нарушения расслабления сердечной мышцы за счет хронической ишемии миокарда в результате коронарного атеросклероза; в условиях АГ дополнительным фактором ухудшения расслабления миокарда является увеличение постнагрузки [32]. Пассивная составляющая диастолического наполнения ЛЖ – жесткость миокарда – во многом зависит от наличия гипертрофии и зон фиброза в сердечной мышце, поэтому при ИБС к нарушениям релаксации ЛЖ присоединяется снижение его податливости, что может являться следствием развития атеросклеротического и постинфарктного кардиосклероза, компенсаторной гипертрофии миокарда, гибернации и др. [33, 34].
В увеличении диастолической жесткости ЛЖ у больных ИБС значительная роль отводится развитию миокардиального фиброза (как репаративного, возникающего в ответ на потерю ткани миокарда в результате ее некроза или апоптоза в условиях ишемии (преимущественно интерстициального), так и реактивного, являющегося следствием наличия воспалительного процесса (преимущественно периваскулярного) [35].
АГ не только считается одним из ведущих этиологических факторов развития диастолической ХСН, но и имеет с ней общие причинно-следственные связи: однонаправленность изменений симпатоадреналовой, ренин-ангиотензин-альдостероновой систем (РААС), системы эндопептидов (антидиуретический гормон, предсердный натрийуретический фактор, лептины), эндотелиальной системы (оксид азота, брадикинин, эндотелин). Их следствием является ремоделирование сердца и сосудов. Ремоделирование сердца при АГ обязательно включает фиброз миокарда, что сопровождается ДД (как на фоне ГЛЖ, так и при ее отсутствии). Возможным патогенетическим механизмом ДД ЛЖ при его гипертрофии считается дисбаланс между доставкой кислорода в миокард и потребностью в нем. Это приводит к нарушению процессов расслабления в миокарде, уменьшению коронарного резерва, снижению способности саркоплазматического ретикулума к депонированию кальция в условиях формирования ГЛЖ, активации РААС. Участие РААС в развитии ДД ЛЖ при АГ многогранно. Повышение активности ангиотензина II приводит к стимуляции секреции альдостерона и изменению баланса внутриклеточного кальция, что сопровождается образованием коллагена в миокарде (преимущественно I типа) и уменьшением податливости миокарда [36].
Таким образом, морфологической основой патофизиологических механизмов развития диастолической СН различной этиологии являются гипертрофия, инфильтрация и фиброз миокарда, соотношение вкладов которых в ремоделирование детерминирует особенности структурно-геометрической и функциональной перестройки сердца [37].
Проблема лечения ХСН и сохраненной систолической функцией ЛЖ сердца остается «белым пятном» в современной кардиологии [38, 39, 40]. Этот тезис звучал 10 лет назад и не утратил своей актуальности сегодня. Ни один вариант лечения до сих пор не продемонстрировал существенного снижения уровней заболеваемости и смертности у пациентов с HFpEF или HFmrEF. При этом установлено, что у пожилых больных с HFrEF, HFpEF или HFmrEF небиволол положительно влиял на комбинированную конечную точку и снижал количество госпитализаций, связанных с сердечно-сосудистыми причинами [9]. Сохранность систолической функции ЛЖ в большинстве крупных контролируемых исследований по ХСН была критерием исключения, поэтому рекомендации по лечению больных с ХСН, базирующиеся на основе доказательной медицины, относятся к систолической СН. Что же касается диастолической СН, то ни для одного лекарственного препарата не получено доказательств патогенетической направленности действия, т. е. непосредственного положительного влияния на основные детерминанты диастолического наполнения желудочков сердца; суждения о патогенетической терапии больных с диастолической СН преждевременны [9, 13, 41, 42]. Поскольку значительная часть пациентов являются пожилыми людьми с наличием сочетанной патологии (как правило, ИБС, АГ, сахарного диабета 2 типа, ожирения) и низким качеством жизни, основные группы кардиологических препаратов могут являться средствами симптоматической терапии и улучшать качество жизни. Так, диуретики уменьшают выраженность отеков и используются как средства симптоматической терапии независимо от показателя ФВ ЛЖ [13].
Они могут быть полезны при диастолической СН как способ контроля центрального венозного давления, но в условиях рестриктивного типа ТМК, когда возрастает значимость высокого давления в левом предсердии для поддержания сердечного выброса, использование диуретиков оправдано лишь до появления признаков «фиксации» сердечного выброса (быстрой утомляемости при нагрузках) и в небольших дозах [43]. Доказательства того, что β-блокаторы улучшают симптомы у пациентов с сохраненной ФВ ЛЖ, отсутствуют.
Данные о влиянии ингибиторов ангиотензинпревращающего фермента и антагонистов рецепторов к ангиотензину II на симптомы ХСН с сохраненной ФВ весьма противоречивы [9].
Влияние лечения на течение СН с сохраненной ФВ на стационарном этапе изучено недостаточно. Для пациентов с синусовым ритмом есть некоторые доказательства того, что небиволол, дигоксин, спиронолактон и кандесартан могут способствовать уменьшению числа госпитализаций. У больных с фибрилляцией предсердий β-блокаторы не признаны эффективными, а влияние дигоксина не изучено.
Сердечные гликозиды относятся к числу основных средств лечения систолической СН. Назначаемые в качестве препаратов выбора у пациентов с систолической СН и постоянной формой мерцательной аритмии, сердечные гликозиды увеличивают сократимость миокарда посредством повышения концентрации ионов кальция в цитозоле кардиомиоцитов и теоретически не могут способствовать улучшению процессов релаксации, что подтверждают экспериментальные исследования [41]. Определенный интерес представляют данные о способности гликозидов уменьшать степень ГЛЖ в ответ на его гемодинамическую перегрузку, в частности в экспериментальных моделях АГ, и влиять на сопутствующие изменения архитектоники коллагеновых волокон; сообщения о нейрогормональных эффектах дигоксина, связанных с повышением чувствительности синоатриальных и кардиопульмональных барорецепторов, down-регуляция которых может частично отвечать за нейрогормональную активацию при СН; информация о возможном снижении под влиянием дигоксина активности симпатоадреналовой системы у пациентов с СН и сохраненной систолической функцией ЛЖ. Подобные сведения требуют подтверждения в рамках клинических испытаний и детального анализа [44]. Доказательства в пользу приема ингибиторов ангиотензинпревращающего фермента и антагонистов рецепторов к ангиотензину II у стационарных больных с сохраненной ФВ ЛЖ неубедительны [9].
Таким образом, данные касательно лечения пациентов с диастолической СН весьма ограничены из-за отсутствия достаточного количества рандомизированных проспективных исследований. Для разработки схем рациональной фармакотерапии больных различных нозологических групп с диастолической СН необходимо тщательное изучение механизмов ее развития и влияния на них лекарственных средств.
Список литературы находится в редакции.
Медична газета «Здоров’я України 21 сторіччя» № 18 (391), вересень 2016