31 травня, 2016
Тромбозы и эмболии в медицинской практике: от венозного тромбоэмболизма Вирхова к тромбоэмболическим осложнениям при неклапанной фибрилляции предсердий
Такие потенциально фатальные осложнения, как тромбоз глубоких вен, тромбоэмболия легочных артерий, кардиоэмболический инсульт, остаются глобальной мультидисциплинарной проблемой здравоохранения, несмотря на наличие большого арсенала препаратов антитромботической терапии и клинических рекомендаций экспертных обществ по первичной и вторичной профилактике тромбоэмболических осложнений (ТЭО) у разных категорий пациентов терапевтического и хирургического профиля. Мультидисциплинарный характер проблемы определяется в том числе наличием большого количества больных с высоким риском развития ТЭО и коморбидными состояниями. Данная публикация посвящена проблеме оценки угрозы возникновения ТЭО в реальной клинической практике у пациентов с различными комбинациями заболеваний и факторов риска.
 На наши вопросы отвечает член-корреспондент НАМН Украины, президент Украинской ассоциации по неотложной кардиологии, руководитель отдела реанимации и интенсивной терапии Национального научного центра «Институт кардиологии им. Н. Д. Стражеско» НАМН Украины (г. Киев), доктор медицинских наук, профессор Александр Николаевич Пархоменко.
На наши вопросы отвечает член-корреспондент НАМН Украины, президент Украинской ассоциации по неотложной кардиологии, руководитель отдела реанимации и интенсивной терапии Национального научного центра «Институт кардиологии им. Н. Д. Стражеско» НАМН Украины (г. Киев), доктор медицинских наук, профессор Александр Николаевич Пархоменко.
– В реальной клинической практике не всегда просто оценить риск развития ТЭО – одни причины тромбоэмболий являются очевидными и оказывают доминирующее влияние на принятие клинических решений (например, длительная иммобилизация), другие ускользают от внимания врача или недооцениваются. Что делать, если очевидных факторов риска на момент обследования нет, а данные анамнеза сомнительны?
– Мы сегодня очень далеки от тех идеальных условий, которые позволяли бы правильно оценивать риск развития ТЭО у всех госпитализированных и большинства амбулаторных больных. У нас нет электронных баз данных пациентов, и часто врачу приходится полагаться на информацию, исходящую от больного или его родственников. Но давайте отталкиваться от того, что пациент по какой-то причине оказался в стационаре или обратился за помощью амбулаторно. И еще от того, что известно и что мы должны рассматривать в качестве явных факторов риска. Например, большинство из нас сегодня имеют как минимум один фактор риска – малоподвижный образ жизни, сидячая работа за компьютером. Но учитываем ли мы этот фактор, даже если задумываемся о наличии риска у больного? Учитывайте также, что проблемы пациента начались не в тот день, когда вы стали собирать у него анамнез, а гораздо раньше. Например, на постельном режиме он находился еще дома, и этот срок необходимо прибавить к тому периоду, который больной проведет в стационаре. Очень часто причина госпитализации или амбулаторного лечения одновременно является фактором риска развития ТЭО (острое инфекционное заболевание, сердечная недостаточность – СН и т. д.). Выявить дополнительные факторы риска при внимательном расспросе и обычном анализе ситуации несложно. У конкретного пациента, госпитализированного или амбулаторного, обычно присутствуют сразу несколько факторов, определяющих реализацию классической триады Вирхова (нарушение целостности сосудистой стенки, замедление кровотока, изменение свойств крови) и развитие ТЭО, разыгрывающихся в венозном или артериальном русле. И хотя врач не всегда имеет возможность проследить все взаимосвязи между факторами риска и механизмами запуска тромбоза, уже сегодня мы могли бы предотвратить тысячи случаев тромбоэмболий и летальных исходов, если бы умели правильно оценивать совокупный риск с учетом коморбидных состояний и своевременно назначали профилактическую терапию.
– Для оценки рисков и профилактики тромбоэмболических событий у различных категорий пациентов экспертные сообщества Европы и Америки разработали множество клинических рекомендаций и шкал. Также продолжается работа над национальными рекомендациями и протоколами (стандартами) оказания помощи. Как в этом разнообразии ориентироваться врачу?
– Действительно, современные подходы к тромбопрофилактике в терапии и кардиологии освещены сразу в нескольких документах, которые носят рекомендательный характер. Принципы стратификации рисков развития ТЭО, назначения антиагрегантов и антикоагулянтов изложены как в монотематических рекомендациях, касающихся определенных категорий пациентов (например, в руководстве Европейского общества кардиологов по ведению пациентов с фибрилляцией предсердий (2012), острым коронарным синдромом с подъемом сегмента ST (2014) и без подъема сегмента ST (2015), так и в рекомендациях более широкого охвата – по профилактике венозных тромбоэмболий у нехирургических пациентов (Kahn S. R. et al., CHEST, 2012; 141(2) (Suppl): e195S-e226S), диагностике и лечению ТЭЛА Европейского общества кардиологов (2014) и в других документах. Кроме того, в последние годы прослеживается тенденция к созданию рекомендаций и консенсусов по профилактике ТЭО при различных вариантах сопутствующей патологии. Так, разработаны европейские консенсусы по антитромботической терапии у пациентов с фибрилляцией предсердий (ФП) при развитии у них острого коронарного синдрома (Lip G. Y. et al., Eur Heart J 2014; 35: 3155-79), по аритмиям у больных с СН (Lip G. Y. et al., Europace, 2016 Jan; 18 (1): 12-36).
Естественно, европейские и американские рекомендации адаптированы под специфику систем здравоохранения и фармацевтические рынки соответствующих стран и регионов. В то же время следует отметить, что основные положения разделов по тромбопрофилактике в целом не противоречат друг другу, хотя и ориентированы на доминирующий фактор риска или заболевание, повышающее общий риск развития ТЭО. Для стратификации рисков предлагаются одни и те же хорошо проверенные на практике инструменты – шкала CHA2DS2-VASc для оценки риска развития инсульта на фоне ФП, шкала Падуа для оценки риска возникновения тромбоэмболий у госпитализированных больных терапевтического профиля, шкала SAMe-TT2R2 для оценки соотношения риск/польза назначения варфарина или новых оральных антикоагулянтов у пациентов с ФП и СН. Вместе с тем на сегодняшний день нет универсальных рекомендаций, которые учитывали бы все возможные клинические ситуации, как нет и окончательного консенсуса в отношении сценариев разработки новых клинических рекомендаций – их унификации или дальнейшей спецификации под различные комбинации факторов риска и коморбидности.
Конечно, предусмотреть все варианты коморбидностей сложно, и врачу нелегко ориентироваться в большом количестве руководств, но сегодня речь идет о том, чтобы сдвинуть ситуацию с профилактикой ТЭО в нашей стране с мертвой точки и начать (хотя бы начать!) думать и использовать существующие рекомендации. Самые первые шаги, уверен, уже принесут результаты, и постепенно мы придем к более совершенным и удобным способам применения современных стандартов тромбопрофилактики. Эра информационных технологий открывает безграничные возможности для оптимизации больших массивов данных доказательной медицины и экспертных рекомендаций в прикладных целях. Например, врачи в США уже могут использовать приложение для смартфонов, которое наподобие поисковой системы помогает быстро найти соответствующий пункт в различных рекомендациях Американской коллегии кардиологов/Американской ассоциации сердца и определить правильный вариант ведения пациентов с риском развития ТЭО в зависимости от исходных данных. Это особенно важно для первичной практики, когда для принятия решения на поликлиническом приеме у врача есть 5-10 минут, а ситуации возникают самые разнообразные. Например, к вам на прием пришла пациентка 32 лет, у которой 5 лет назад был установлен механический митральный клапан по поводу порока сердца. В целях тромбопрофилактики она ежедневно принимает по 3 мг варфарина; последние данные по МНО – 3,0. При этом женщина сообщила, что она находится на 8-й неделе беременности. Сможете ли вы быстро определиться с дальнейшей стратегией тромбопрофилактики, имея такие исходные данные?
– И все же на что в первую очередь следует обращать внимание, чтобы не упустить повышенный риск развития ТЭО?
– Зная основной диагноз пациента, мы можем с высокой долей вероятности предположить наличие у него характерных для этого заболевания осложнений. Одними из самых распространенных состояний, которые ассоциируются с повышенным риском развития венозных и артериальных ТЭО в практике кардиологов и терапевтов, являются СН и ФП. И дело не только в том, что наличие ФП создает условия для возникновения тромбоза ушка левого предсердия и развития кардиоэмболического инсульта. Одновременно у таких пациентов могут присутствовать факторы риска возникновения венозных тромбозов. Так, ФП часто сочетается с наличием симптомов явной и скрытой СН. Последняя может быть как причиной нарушения ритма (вследствие дилатации камер сердца и нарушения проводимости), так и развиваться вторично в результате персистирующей ФП (тахикардиомиопатия). Согласно данным недавно опубликованного метаанализа 71 исследования (Tang Liang et al., Lancet Haematology DOI: http://dx.doi.org/10.1016/S2352-3026 (15)00228-8), наличие СН у госпитализированных больных ассоциируется с повышением частоты венозных тромбоэмболий на 51% (с учетом других факторов риска) по сравнению с пациентами с сохранной насосной функцией сердца.
Регистрация на ЭКГ ФП впервые в жизни не означает, что это первый эпизод аритмии у данного больного. Первый пароксизм может возникать при разных обстоятельствах и часто остается незамеченным. На момент диагностики ФП пациент, как правило, уже имеет букет факторов риска и другие сердечно-сосудистые заболевания, послужившие причиной или фоном для срыва ритма сердца, – артериальную гипертензию (АГ), ишемическую болезнь сердца (ИБС), в том числе перенесенный инфаркт миокарда (ИМ). Вклад ФП в формирование тромботического риска следует рассматривать в аспекте взаимодействия с другими заболеваниями, которые имеют место у пациента не только на момент госпитализации, но и в анамнезе. Величина тромбоэмболического риска и, соответственно, прогноз зависят от того, на каком этапе сердечно-сосудистого континуума возникает ФП и какое из заболеваний первично.
Взаимоотягощение нарушений ритма и СН хорошо описано в недавно изданном консенсусе Европейской ассоциации ритма сердца и Ассоциации сердечной недостаточности (EHRA/HFA, 2015). Известно, что неклапанная ФП в 5 раз повышает вероятность развития ишемического инсульта и системной эмболии по сравнению с синусовым ритмом. При развитии СН этот риск повышается еще на 40%. В свою очередь, наличие СН ассоциируется с увеличением риска развития инсульта в 17 раз в первый месяц после постановки диагноза, а развитие ФП у пациентов с СН повышает риск дополнительно в 2-3 раза.
По данным литературы, у половины пациентов с СН, перенесших ишемический инсульт, выявлялась ФП; 82% таких инсультов имели характер кардиоэмболических (Vemmos K. et al., Eur J Heart Fail, 2012; 14: 211-8).
Очевидно, что многие больные с синусовым ритмом также могут иметь бессимптомные эпизоды ФП, которые обусловливают такой же или даже более высокий риск развития инсульта и тромбоэмболий, что и при симптомной диагностированной ФП.
Отдельной проблемой является ФП, связанная с патологией клапанного аппарата сердца. Пациенты, перенесшие операции на клапанах сердца, нуждаются в длительной антикоагулянтной терапии, причем у них не используются новые оральные антикоагулянты (НОАК), и антагонисты витамина К (АВК) пока что остаются безальтернативным вариантом. Даже в США и развитых европейских странах возникают трудности с лабораторным контролем МНО у пациентов, вынужденных принимать варфарин или другие АВК (аценокумарол). В результате у многих пациентов геморрагические риски, вызванные неоптимальной антикоагулянтной терапией, превышают пользу от профилактики ТЭО.
В настоящее время проводятся длительные исследования, в которых проспективно наблюдаются большие когорты пациентов из реальной практики с множественными факторами риска и сопутствующими заболеваниями. Такие регистры дают возможность анализировать частоту и характер тромбоэмболических и других сердечно-сосудистых событий у пациентов с определенными комбинациями факторов риска и заболеваний, а также отслеживать проведение тромбопрофилактики и ее эффективность.
– Вы являетесь национальным координатором одного из таких международных регистров – GARFIELD-AF, который отслеживает истории болезней пациентов с впервые выявленной ФП неклапанной этиологии. Расскажите подробнее об этом регистре.
– Международный регистр GARFIELD-AF является уникальным в своем роде глобальным научным проектом, в котором участвуют и украинские клиники. Следует отметить, что данный регистр координируется научным центром в Исследовательском институте тромбоза (г. Лондон, Великобритания) во главе с его директором – членом британского парламента, лордом, профессором хирургии А. Каккаром. В отличие от других, проведенных ранее или проводящихся в настоящее время, регистров в данном проекте использован известный принцип рандомизации (то есть случайной выборки), но не больных, как в клинических исследованиях, а потенциальных участников – клинических центров. При этом происходила случайная селекция участников, что естественным образом уменьшало долю наиболее заинтересованных в проведении регистра университетских клиник в пользу учреждений практического здравоохранения, отражающих реальную для каждой выбранной страны клиническую практику. Университетские же клиники (они преобладают в большинстве европейских регистров) формируют ложно-положительное видение реальной ситуации в разных странах и в Европе в целом.
С 2009 по 2015 г. в исследование последовательно включено пять когорт пациентов, которых наблюдают минимум в течение 2 лет. На данный момент это более 50 тыс. больных в 35 странах мира. Цель регистра – получить реальную картину профилактики инсульта, других эмболических событий и смерти, а также проследить отдаленные исходы пациентов с недавно диагностированной ФП и наличием дополнительных факторов риска для дальнейшей оптимизации подходов к профилактике.
Обобщенный портрет больного с впервые установленной ФП, по данным регистра, выглядит так: это человек старше 60 лет, как правило, с АГ (78%), каждый пятый – с СН, ИБС или сахарным диабетом, каждый десятый уже перенес инсульт. Средний балл по шкале риска CHA2DS2-VASc составил 3,2 (±1,6), что соответствует риску развития инсульта от умеренного до высокого и означает необходимость назначения профилактики антикоагулянтами (не антиагрегантами!) согласно действующим клиническим рекомендациям. Между тем результаты регистра демонстрируют существенное расхождение между рекомендованными и реальными назначениями лекарственных средств для тромбопрофилактики. В первой когорте (10 614 больных), которую набирали с 2009 по 2011 год, 14% пациентов не получали никакой профилактики, <50% принимали варфарин, около 25% больных врачи назначали только антитромбоцитарные препараты (преимущественно аспирин), несмотря на доказательства их низкой эффективности в профилактике инсульта при ФП. Однако с 2011 г. характер терапии у пациентов с неклапанной ФП меняется: уменьшается частота применения монотерапии антиагрегантами и увеличивается количество больных, получающих антикоагулянты. В структуре используемых антикоагулянтных препаратов уменьшается доля варфарина и увеличивается – НОАК (4,2% в первой когорте пациентов, до 26,3% – в третьей, которую закончили набирать в 2014 г.).
Имеющиеся на сегодня данные регистра свидетельствуют о том, что наличие СН у больных с ФП существенно увеличивает риск развития инсульта/системных эмболий, больших кровотечений и смерти от всех причин. Причем чем выше функциональный класс СН по NYHA, тем выше риски (рис.).
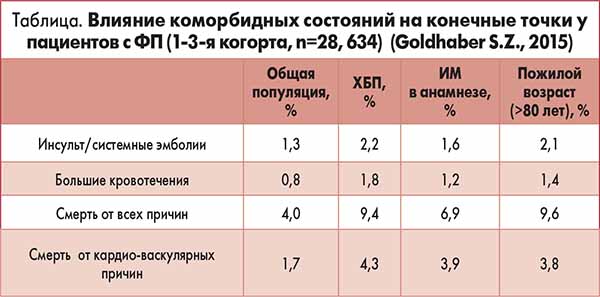
На конечные точки (инсульт/системные эмболии, общая и кардиоваскулярная смертность, большие кровотечения) существенное влияние оказывают также наличие хронической болезни почек (ХБП), ИМ в анамнезе, пожилой возраст (>80 лет) (табл.).
Установлено также, что раннее прекращение антикоагулянтной терапии (в течение года после постановки диагноза ФП) обусловливало увеличение риска развития инсульта/системных эмболий и больших кровотечений. Эти данные, отражающие реальную практику, еще раз подчеркивают важность антикоагулянтной профилактики у пациентов с ФП, особенно при наличии коморбидных состояний.
Конечно же, имеются региональные отличия и в характеристиках больных с ФП, и в терапии. Для нас интересны особенности, характерные для Украины, которые мы рассмотрим в следующей публикации.
Подготовил Дмитрий Молчанов
| Медична газета «Здоров’я України 21 сторіччя» № 8 (381), квітень 2016 р. |