29 березня, 2016
Как эффективно использовать все возможности патогенетической терапии артериальной гипертензии
Комбинированная антигипертензивная терапия сегодня является стандартным подходом к лечению артериальной гипертензии (АГ) у подавляющего большинства пациентов, страдающих этим заболеванием. Основная цель использования комбинаций антигипертензивных средств – одновременное влияние на различные патогенетические механизмы АГ, поэтому, назначая лечение, важно понимать, какие именно патологические звенья имеют наибольшее значение у конкретного больного.
Как на первых этапах ведения пациента с АГ выбрать оптимальную антигипертензивную комбинацию, которая позволит достичь основных целей терапии – адекватного контроля артериального давления (АД) и снижения риска сердечно-сосудистых осложнений?
Как с максимальной эффективностью воздействовать на все звенья патогенеза АГ и при этом обеспечить безопасность лечения? На эти и другие вопросы ответила старший научный сотрудник отдела гипертонической болезни ГУ «Национальный научный центр «Институт кардиологии им. Н. Д. Стражеско» НАМН Украины», доктор медицинских наук Лариса Анатольевна Мищенко.
– Каковы основные механизмы развития АГ и удается ли повлиять на каждый из них при назначении терапии в реальной практике?
– Несмотря на то что механизмы повышения АД изучаются уже очень давно, до настоящего времени окончательно не выяснена роль всех факторов в развитии АГ. С одной стороны, повышение АД может быть следствием нарушения водно-электролитного баланса и связанной с этим задержки в организме натрия и воды, с другой – активацией симпатической нервной (СНС) и ренин-ангиотензиновой (РАС) систем. Следует отметить, что в последние десятилетия внимание исследователей в значительной степени было сосредоточено на изучении роли РАС в развитии и прогрессировании АГ, а также на возможностях нивелирования системных и тканевых эффектов ангиотензина II. Роль РАС, действительно, трудно переоценить, и сегодня блокаторы РАС – ингибиторы ангиотензинпревращающего фермента (ИАПФ) и блокаторы АТ1-рецепторов ангиотензина ІІ (БРА) являются препаратами 1-й линии и основой терапии пациентов с АГ. Однако в клинической практике не следует забывать о роли симпатоадреналовой системы как фактора формирования и прогрессирования этого заболевания.
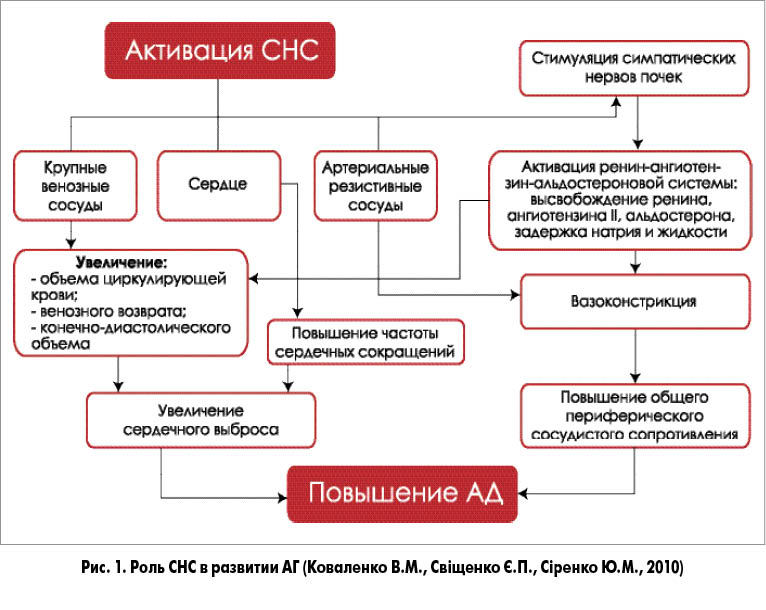
СНС – мощная регуляторная система, действие которой опосредуется в первую очередь через такие медиаторы, как адреналин и норадреналин, принимающие участие в регуляции работы сердца и сосудистого тонуса как непосредственно, так и через воздействие на центральную нервную систему. Кроме того, СНС тесно взаимодействует с РАС посредством влияния на клетки юкстагломерулярного аппарата почек, способствуя высвобождению ренина. Результатом длительной активации СНС является стойкое повышение АД как посредством увеличения сердечного выброса (больше характерно для ранних этапов формирования АГ), так и путем повышения периферического сосудистого сопротивления за счет вазоконстрикции (рис. 1).
– Какие факторы риска способствуют гиперактивации СНС?
– Классические факторы риска, которые приводят к развитию АГ и других сердечно-сосудистых заболеваний, тесно связаны с СНС. В первую очередь это ожирение, курение и сахарный диабет. Следует отметить, что их распространенность в украинской популяции достаточно велика. Так, по данным исследования, проведенного в г. Днепропетровске, распространенность абдоминального ожирения и гиперхолестеринемии в городской популяции составляет 70% (Митченко Е. И. и соавт., 2013). Также следует учитывать влияние стресса на состояние сердечно-сосудистой системы, который запускает целый каскад симпатоадреналовых реакций и может быть как триггером острых состояний (инфаркта миокарда, инсульта и жизнеопасных аритмий), так и нейрогенным фактором развития АГ. На современном этапе состояние хронического стресса, влияющего не только на психическое, но и соматическое здоровье, особенно актуально для населения Украины. В связи с этим важно уделять внимание факторам риска, способствующим активации СНС, заранее задумываясь о возможных последствиях их действия.
– Возможно ли в реальной клинической практике без специальных исследований определить наличие у пациента с АГ гиперсимпатикотонии?
– Явные признаки гиперсимпатикотонии чаще всего отмечаются у пациентов молодого и среднего возраста с АГ. Кроме того, они могут выявляться у женщин в период пременопаузы с выраженной вегетативной дисфункцией и повышенной тревожностью. К характерным проявлениям гиперсимпатикотонии относятся повышение частоты сердечных сокращений, гиперемия лица, лабильность АД в течение суток. Субъективно больные могут ощущать приливы жара, потливость, озноб, чувство тревоги. Кроме того, сбор анамнеза позволяет уточнить статус курения, наличие синдрома обструктивного апноэ сна, подверженность стрессу. Пациентов с ожирением, сахарным диабетом и другими метаболическими нарушениями также следует отнести к группе больных, которые нуждаются в регуляции активности СНС, поскольку именно гиперсимпатикотония играет важную роль в патогенезе метаболического синдрома. У этих больных могут отсутствовать клинические признаки гиперактивации СНС, однако у них, как правило, повышен регионарный симпатический тонус сердца и почек. Такие пациенты встречаются в нашей практике все чаще, поскольку факторы риска развития гиперсимпатикотонии сегодня широко распространены среди всех социальных слоев и во всех возрастных группах населения.
– Каковы последствия хронической активации СНС, помимо стойкого повышения АД?
– Увеличение продукции норадреналина при активации СНС стимулирует целый ряд клеточных реакций, включая экспрессию белков, которые обусловливают, с одной стороны, гипертрофию кардиомиоцитов, а с другой – развитие фиброза. Очевидно, что СНС играет не менее важную роль в поражении органов-мишеней (сердца, сосудов, почек), чем РАС. Хроническая гиперактивация СНС приводит к ремоделированию миокарда (гипертрофии левого желудочка) и сосудистой стенки (утолщению комплекса интима-медиа и ухудшению эластических свойств крупных артерий), развитию нефропатии. Еще одним неблагоприятным последствием увеличения симпатического тонуса является нарушение циркадных ритмов АД. В норме уровень АД днем в среднем на 10-20% выше, чем в ночное время, что обусловлено циркадным ритмом вегетативной нервной системы: преобладание тонуса СНС в период бодрствования и парасимпатической – в ночные часы. Гиперактивация СНС приводит к нарушению суточного профиля АД, что проявляется недостаточным его снижением или даже повышением в ночные часы (non-dipper и night-peaker). Данные типы нарушения суточного профиля АД крайне неблагоприятны с прогностической точки зрения – в исследованиях показано, что у этих больных риск сердечно-сосудистых осложнений почти в 3 раза превышает таковой у пациентов, относящихся к категории dipper (с нормальным циркадным ритмом АД; Verdecchia P. et al., 2012).
Известно, что риск сердечно-сосудистых событий и внезапной кардиальной смерти наиболее высок в ранние утренние часы (с 4 до 10 ч утра) – это период максимальной активности СНС. Чрезмерное усиление симпатического тонуса в эти часы приводит к спазму коронарных артерий, дестабилизации атеросклеротических бляшек и острой окклюзии сосудов. Кроме того, увеличивается риск электрической нестабильности миокарда и возникновения жизнеугрожающих аритмий (Malpas S. C., 2010).
Таким образом, без снижения активности СНС достичь успеха в лечении АГ у многих пациентов крайне сложно, и в некоторых случаях врачи говорят о наличии резистентной АГ. Резистентную АГ диагностируют у пациентов, у которых даже на фоне полнодозовой терапии комбинацией из трех антигипертензивных препаратов, включая диуретик, не удается достичь целевых значений АД. Но часто ли мы задумываемся о том, что поддержанию высокого уровня АД может способствовать гиперактивность СНС? Пытаемся ли повлиять на этот механизм АГ вместо того, чтобы увеличивать дозы и количество препаратов, не обладающих такой способностью? К сожалению, нет. Между тем всего один дополнительный шаг – включение в терапию препарата, уменьшающего гиперсимпатикотонию, – во многих случаях позволяет достигнуть ключевых целей. Таким образом, подбирая терапию для пациентов с АГ, наряду с блокадой РАС необходимо решать еще одну важную задачу – уменьшение выраженности или устранение гиперсимпатикотонии, которая в большинстве случаев сопровождает АГ.
– Есть ли возможность снизить гиперактивность СНС, применяя антигипертензивные препараты основных групп терапии и их комбинации?
– В соответствии с современными рекомендациями к препаратам основной группы терапии АГ относятся представители 5 классов – ИАПФ, БРА, антагонисты кальция, диуретики и β-блокаторы. ИАПФ и БРА применяются с целью блокады РАС. Из остальных препаратов только β-блокаторы обладают способностью влиять на активность СНС и могут быть назначены пациентам с выраженными признаками гиперсимпатикотонии. С другой стороны, β-блокаторы рекомендованы к применению при наличии специальных показаний, поскольку доказательства их влияния на прогноз у пациентов с АГ в обычных ситуациях отсутствуют. Кроме того, практически для всех представителей этой группы характерен высокий риск развития неблагоприятных метаболических эффектов, что может усугублять нарушения углеводного и липидного обмена, присущие многим пациентам с АГ. Существуют данные, что применение препаратов этой группы может сопровождаться увеличением массы тела, что нежелательно для больных с ожирением или лиц, склонных к нему.
В связи с этим в ряде случаев более предпочтительным является выбор препарата из средств другой группы терапии АГ, обладающего центральным симпатолитическим действием.
– На что следует ориентироваться при выборе препарата этой группы?
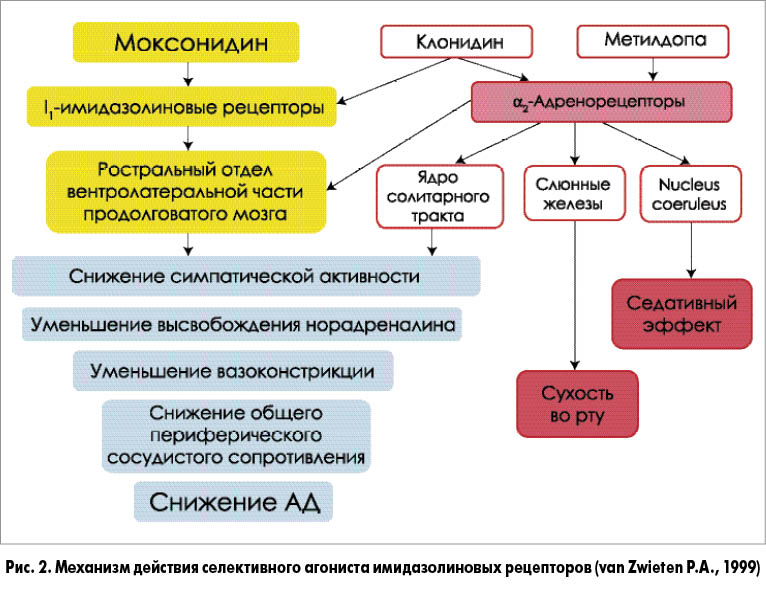
– Оптимальным выбором, на мой взгляд, является селективный агонист имидазолиновых рецепторов – моксонидин, который снижает симпатический тонус и оказывает периферическое влияние. Для моксонидина характерны выраженный антигипертензивный эффект и низкий риск развития побочных реакций, свойственных другим препаратам центрального действия – клонидину и метилдопе, которые влияют не только на имидазолиновые рецепторы, но и на
α2-адренорецепторы (рис. 2).
Моксонидин, как правило, применяется в комбинированной терапии, что соответствует современным европейским рекомендациям по ведению пациентов с АГ и обосновано наличием убедительной доказательной базы эффективности и безопасности его применения с этой целью.
Моксонидин продемонстрировал способность дополнительно снижать АД у пациентов с ожирением и неконтролируемой на фоне стандартной терапии АГ (Abellan et al., 2005). Добавление препарата в дозе 0,4 мг/сут к стандартному лечению на протяжении 6 мес обеспечивало снижение систолического и диастолического АД в среднем на 23 и 12,9 мм рт. ст. соответственно и уменьшение индекса массы тела.
Показано, что моксонидин улучшает чувствительность тканей к инсулину и показатели углеводного и липидного обмена, способствует снижению массы тела (Chazova I., 2006; Karlafti E., 2010). В сравнительном исследовании ALMAZ моксонидин не уступал метформину по влиянию на перечисленные показатели у пациентов с избыточной массой тела, легкой формой АГ, инсулинорезистентностью и нарушением толерантности к глюкозе. Эти данные свидетельствуют о преимуществах препарата в лечении пациентов с АГ и метаболическим синдромом.
– Сегодня антигипертензивные препараты оцениваются с точки зрения наличия органопротекторных эффектов. Существуют ли такие данные для моксонидина?
– В ряде экспериментальных исследований показано, что моксонидин уменьшает регионарную симпатическую активность сердца. Следствием такого эффекта являются регресс гипертрофии левого желудочка, снижение риска развития тахиаритмий у пациентов с сердечной недостаточностью (Mukaddam-Daher S., Gutkowska J., 2004; Dickstein K., 2000). Уменьшение регионарной активности почек на фоне применения моксонидина сопровождается снижением выраженности микроальбуминурии и увеличением скорости клубочковой фильтрации у больных с умеренным нарушением функции почек (Krespi P. G., 1998; Littlewood K. J. et al., 2007).
Таким образом, назначая моксонидин в составе комбинированной терапии, можно рассчитывать не только на усиление антигипертензивного влияния, но и на дополнительные органопротекторные эффекты.
– В каких ситуациях моксонидин в составе комбинированной терапии можно назначить уже на первых этапах лечения АГ?
– Данная тактика будет оправданной и патогенетически обоснованной у многих пациентов с АГ. Моксонидин можно использовать в составе комбинированной антигипертензивной терапии у больных с АГ 2-3 степени, признаками гиперсимпатикотонии или факторами риска (ожирение, метаболический синдром, курение, стресс). Влияние на СНС на самых ранних этапах развития АГ позволит в более короткие сроки достичь главных целей лечения – эффективного контроля АД, снижения риска поражения органов-мишеней и развития сердечно-сосудистых осложнений.
Подготовила Наталья Очеретяная
Медична газета «Здоров’я України 21 сторіччя» №4 (377), лютий 2016 р.