22 квітня, 2020
Левоцетиризин – золотий стандарт лікування гострої та хронічної кропив’янки
Кропив’янка – поширене дерматологічне захворювання, для якого характерні інтенсивний свербіж і уртикарна висипка. Ця патологія може виникати в людей будь-якого віку й статі: приблизно 20% світової популяції мали у своєму житті хоча б один епізод кропив’янки. Залежно від тривалості симптомів виділяють гостру (≤6 тиж) та хронічну (≥6 тиж) форми захворювання.
За результатами низки досліджень гостра кропив’янка (ГК) є причиною 7-35% дерматологічних звернень за невідкладною медичною допомогою. Поширеність хронічної кропив’янки (ХК) в загальній популяції становить від 0,5 до 5%. Незважаючи на те що захворювання не несе прямої загрози життю, воно суттєво погіршує його якість. Свербіж, який може тривати місяці та навіть десятки років, порушує сон, денну активність, знижує працездатність і супроводжується підвищенням частоти тривожних розладів та депресії.
У деяких випадках причинами кропив’янки є алергічні реакції, харчові псевдоалергії, реакції на ліки (нестероїдні протизапальні препарати, опіати, антибіотики), інфекції (віруси гепатиту С та В, ВІЛ, вірус Епштейна – Барр тощо) та, зрідка, системні захворювання (тиреоїдит Хашимото, мастоцитоз, системний червоний вовчак, синдром Шегрена, ревматоїдний артрит, васкуліт). Усе ж у 80-90% випадків ХК є ідіопатичною.
Сучасний підхід до терапії
Гістамін відіграє ключову роль у патогенезі як гострої, так і хронічної кропивянки, тому Н1-антигістамінні препарати (АГП) є препаратами вибору в терапії цього захворювання.
Швидкість дії та наявність парентеральних форм можна вважати перевагами Н1-гістаміноблокаторів 1-го покоління за умови, якщо кропив’янка є проявом анафілаксії. З іншого боку, згадані лікарські засоби (ЛЗ) потребують частішого введення та асоціюються з ризиком численних побічних реакцій, як порівняти з Н1-АГП 2-го покоління. Згідно з Рекомендаціями EAACI/GA²LEN/EDF/WAO щодо визначення, класифікації, діагностики й лікування кропив’янки (2017) Н1-антигістаміни 2-го покоління є препаратами першої лінії в терапії як ГК, так і ХК.
Одним із представників цього класу препаратів є левоцетиризин. Його перевагою, якщо порівняти з іншими Н1-гістаміноблокаторами, є найнижчий для класу об’єм розподілу (0,4 л/кг). Наприклад, цей показник у цетиризину дорівнює 0,5 л/кг, дезлоратадину – 49 л/кг, ебастину – >100 л/кг, фексофенадину – 5,4-5,8 л/кг і лоратадину – 119 л/кг. Такий об’єм розподілу вказує на те, що молекула левоцетиризину не губиться в жировій тканині або внутрішньоклітинному просторі, а залишається у великих кількостях навколо H1-гістамінорецепторів. Крім того, левоцетиризин є слабким субстратом глікопротеїну Р (PgP) і має високу ступінь зв’язування з білками плазми, що знижує ризик дозозалежної токсичності, індивідуальної варіації терапевтичного ефекту і потенціалу для лікарських взаємодій.
Ефективність та безпека препарату в лікуванні обох форм кропив’янки підтверджені результатами численних контрольованих клінічних досліджень.
Гостра кропив’янка
У рандомізованому подвійному сліпому перехресному дослідженні (Denham K. J. et al., 2003) порівнювали вплив левоцетиризину та дезлоратадину на симптоми ГК (набряк, гіперемію, свербіж). Левоцетиризин (5 мг), дезлоратадин (10 мг) або плацебо приймали перорально за 4 год до внутрішньошкірної ін’єкції гістаміну (20 мкл, 100 мкмоль/л) або індеферентного розчину контролю в шкіру передпліччя здорових добровольців. Площа набряку оцінювалася за допомогою лазерної допплерівської томографії до та після ін’єкції з інтервалом 30 с протягом 9 хвилин. Площу гіперемії вимірювали методом планіметрії на 10-й хвилині. Інтенсивність свербежу оцінювали кожні 30 с за візуальною аналоговою шкалою (ВАШ).
У результаті після прийому плацебо медіана пікової площі гіперемії становила 26,6±2,7 см2, площа набряку – 79,3±6,9 мм2, показник свербежу – 48,5±7,6%. Ефекти дезлоратадину були варіабельними: спостерігалося зменшення площі гіперемії на 12% (р=0,036) та площі набряку на 17% (р=0,033), у той час як вплив на тяжкість свербежу не був статистично значущим. Левоцетиризин, своєю чергою, достовірно знижував гіперемію, набряк та свербіж на 67, 51 та 78% відповідно (усі р<0,001).
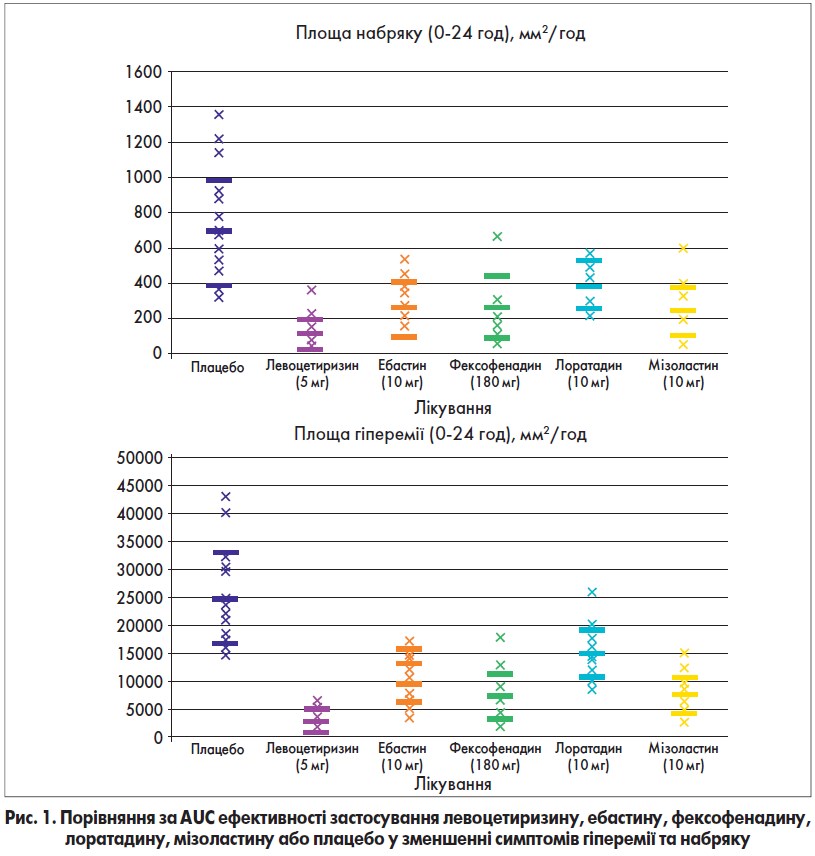
У ще одному подвійному сліпому перехресному рандомізованому дослідженні (Grant J.A. et al., 2002) порівнювали ефективність левоцетиризину 5 мг, ебастину 10 мг, фексофенадину 180 мг, лоратадину 10 мг, мізоластину 10 мг або плацебо в разових дозах у зменшенні симптомів гіперемії та набряку, індукованих нашкірною інсталяцією гістаміну дигідрохлориду (100 мг/мл). Оцінка проводилася через 0; 0,5; 1; 2; 4; 6; 8; 10; 12 та 24 год після кожної дози. Загальну ефективність препаратів оцінювали за Area Under the Curve; AUC (рис.1).
Левоцетиризин найбільш виражено та стабільно інгібував індуковані гістаміном набряк та гіперемію. Менш потужними виявилися ебастин, фексофенадин і мізоластин, їхня ефективність була порівнянною. Лоратадин виявився найменш потужним препаратом. Левоцетиризин, фексофенадин і мізоластин пригнічували шкірну реакцію через 1 год після прийому та досягали піку інгібування через 4 години. Після прийому левоцетиризину спостерігалося 95% інгібування набряку та гіперемії в усіх учасників дослідження [21].
В іншому подвійному рандомізованому клінічному дослідженні (Barniol C. et al., 2018) за участю пацієнтів у віці ≥18 років із ГК тривалістю не більше 24 годин. Критеріями виключення учасників із дослідження були анафілаксія та прийом АГП або глюкокортикоїдів протягом 5 днів до початку дослідження. Крім групи левоцетиризину (5 мг перорально протягом 5 днів) пацієнти випадковим чином були рандомізовані на 2 групи: плацебо (n=50) і преднізону (n=50) 40 мг перорально протягом 4 днів. Первинною кінцевою точкою було зменшення свербежу через 2 дні після візиту у відділення невідкладної допомоги, оцінене за числовою шкалою від 0 до 10. Вторинні кінцеві точки включали швидкість зникнення висипки, кількість рецидивів та частоту побічних реакцій.
Після двох днів лікування свербіж спостерігався в 62% пацієнтів групи преднізону проти 76% у групі плацебо (D 14%; 95% ДІ з -31 до 4%). У 30% учасників групи преднізону та в 24% учасників групи плацебо були зареєстровані рецидиви (D 6%; 95% ДІ з -23 до 11%). Про легкі побічні явища повідомили 12% пацієнтів групи преднізону та 14% учасників групи плацебо. Різниця в зменшенні симптомів між двома групами була статистично незначущою. Отримані результати продемонстрували, що левоцетиризин є препаратом вибору для зменшення симптомів ГК і ставить під сумнів доцільність додавання до нього преднізону в терапії ГК без ангіоневротичного набряку.
Хронічна кропив’янка
У подвійному сліпому плацебо-контрольованому дослідженні (Kapp A. et al., 2004) левоцетиризин у різних дозах (2,5; 5 і 10 мг) сприяв достовірному поліпшенню клінічних параметрів (інтенсивність і тривалість свербежу, кількість та розмір уртикарій) і показника якості життя, який визначався за допомогою дерматологічного індексу якості життя (ДІЯЖ) у 258 пацієнтів із хронічною ідіопатичною кропив’янкою (ХІК). Терапевтичний ефект левоцетиризину був статистично значущим проти плацебо на початку 1-го тиж лікування і зберігався протягом усього періоду дослідження (4 тиж) навіть при прийомі мінімальної дози 2,5 мг.
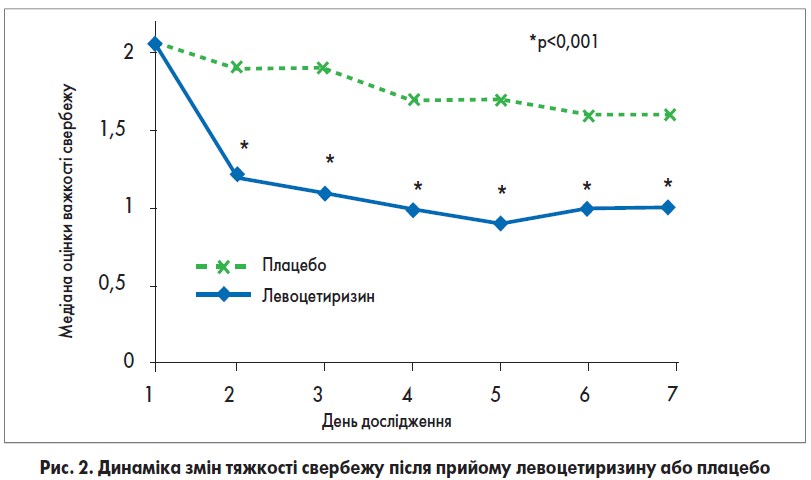
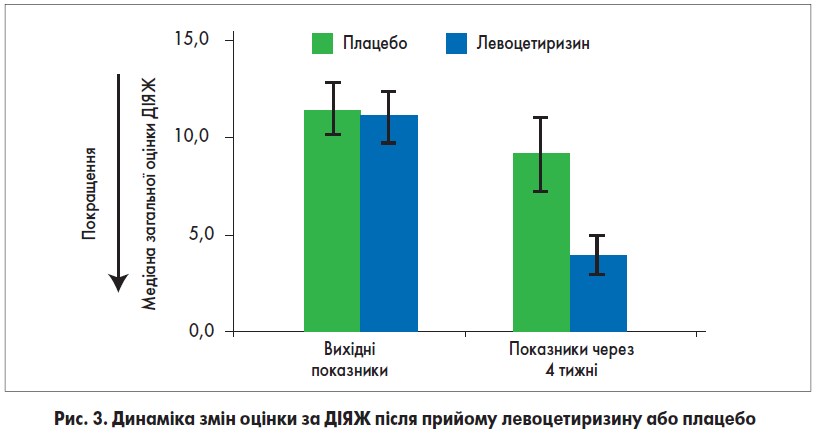
Ще одне дослідження (Kapp A. et al., 2006) підтвердило швидкість дії та ефективність левоцетиризину в 166 пацієнтів із ХК. Об’єктивно оцінювався ступінь зменшення свербежу через 1 і 4 тиж після початку лікування за ВАШ від 0 (відсутність свербежу) до 3 (>6 год свербежу на добу) і якість життя за ДІЯЖ. Протягом 1-го тиж прийом 5 мг левоцетиризину привів до помітного зниження тяжкості свербежу (рис. 2) і зменшення числа й розміру уртикарій порівняно з плацебо. Ці ефекти залишалися стабільними протягом трьох наступних тижнів. Під час лікування рівень якості життя покращився в обох групах, але більш помітно – у групі левоцетиризину (рис. 3).
У 6-тижневому подвійному сліпому плацебо-контрольованому дослідженні (Nettis E. et al., 2006) оцінювали ефективність левоцетиризину в дозі 5 мг/добу в 106 пацієнтів із ХІК. Дослідження включало оцінку симптомів (свербіж, кількість, розмір і поширеність вогнищ ураження; кількість нових уртикарій, з оцінкою ступеня тяжкості від 0 до 3) за допомогою шкали загальної оцінки симптомів (ШЗОС) і ВАШ; потім була проведена оцінка ДІЯЖ. Після 3 тиж дослідження було встановлено, що левоцетиризин значно ефективніший за плацебо в зменшенні оцінки тяжкості симптомів (ШЗОС, ВАШ, ДІЯЖ). Наприкінці лікування 53% пацієнтів, які отримували левоцетиризин, повідомили про повне зникнення симптомів, зменшення інтенсивності свербежу (85%), кількості та площі уртикарій (79 і 75% відповідно). Крім того, результати лікування зберігалися до 7 днів після закінчення лікування.
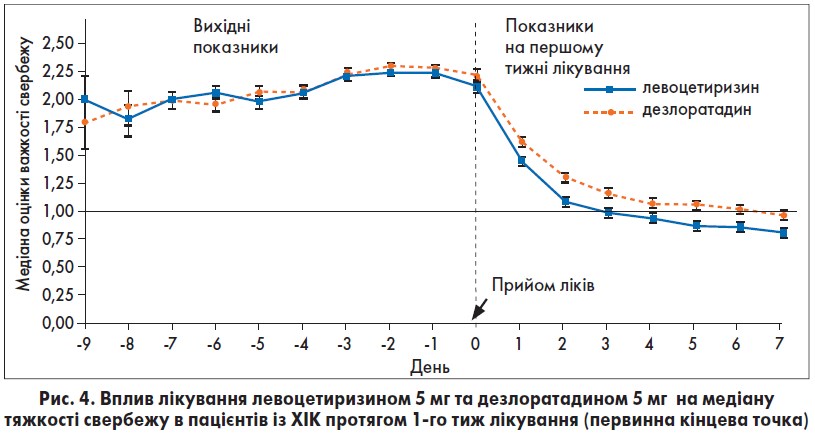
Potter та співавт. провели 4-тижневе рандомізоване подвійне сліпе паралельне дослідження, в якому порівнювалась ефективність левоцетиризину 5 мг/добу та дезлоратадину 5 мг/добу у 886 пацієнтів (66,6% жінок, 33,4% чоловіків) із ХІК. Критеріями виключення були пацієнти з кропив’янкою, індукованою ліками або фізичним навантаженням, прийом системних або місцевих препаратів левоцетиризину та дезлоратадину протягом місяця або інших АГП протягом 10 днів до початку дослідження.
Ефективність оцінювалася за медіаною показника тяжкості свербежу на 1-му тиж (рис. 4), середньою тривалістю свербежу, кількістю та розміром уртикарій, медіаною комплексної оцінки ХІК (сума балів тяжкості свербежу та кількості уртикарій), ДІЯЖ та загальною задоволеністю пацієнта та лікаря (ВАШ від 0 см = дуже незадоволений, до 10 см = дуже задоволений).
Серед 832 пацієнтів, які завершили дослідження, в обох групах спостерігалося зниження, порівняно з базовими, показників тяжкості та тривалості свербежу, кількості й розміру уртикарій і комплексної оцінки ХІК; також покращилися показники за ДІЯЖ. У пацієнтів, які отримували левоцетиризин, спостерігалося достовірне покращання показників тяжкості та тривалості свербежу, комплексної оцінки ХІК та загальної задоволеності пацієнтів на 1-му та 4-му тиж порівняно з дезлоратадином (р≤0,05). Статистично значуще зниження показника вираженості свербежу при прийомі левоцетиризину настало в 1-й день (скоригована середня різниця: 0,15; 95% ДІ 0,03-0,27; р=0,013) і спостерігалося протягом усього дослідження (р=0,004).
Результати, отримані в усіх вищезгаданих дослідженнях, свідчать на користь того, що левоцетиризин, за відсутності протипоказань, може розглядатися в якості стартової терапії в усіх хворих на кропив’янку.
Безпека
Безпека використання левоцетеризину підтверджена результатами низки досліджень із вивчення ефективності цього препарату в лікуванні кропив'янки та алергічного риніту, в яких кількість побічних реакцій була зіставна з такою в плацебо. Схожі результати були отримані в дослідженні Joris C. Verster і співавт. Левоцетиризин не впливав на психомоторні показники під час водіння при одноразовому і багаторазовому прийомі в дозі 5 мг/добу.
Левоцетиризин – ефективний і безпечний засіб, призначений як для купірування симптомів ГК, так і для тривалого контролю симптомів ХК. Ці властивості левоцетиризину підтверджені в ході контрольованих клінічних досліджень та відображені в чинних міжнародних настановах, зокрема Рекомендаціях EAACI/GA²LEN/EDF/WAO щодо визначення, класифікації, діагностики та лікування кропив’янки (2017).
Левоцетиризин, який уже добре зарекомендував себе в лікуванні кропив’янки та алергічного риніту в умовах реальної клінічної практики, представлений на ринку України під торговою назвою Алерзин (ЗАТ «Фармацевтичний завод ЕГІС», Угорщина). Препарат доступний у двох лікарських формах: таблетки та оральні краплі. Можливість вибору поліпшує пацієнтам різних вікових груп застосування препарату для полегшення симптомів й перебігу кропив’янки та покращення якості життя.
Література
- Schaefer P. Acute and Chronic Urticaria: Evaluation and Treatment. American Family Physician 2017. Vol. 95, № 11. June 1. https://www.aafp.org/afp/2017/0601/p717.html
- Barniol C. et al. Levocetirizine and Prednisone Are Not Superior to Levocetirizine Alone for the Treatment of Acute Urticaria: A Randomized Double-Blind Clinical Trial. Annals of Emergency Medicine. – Vol. 71, № 1. January 2018. sicians. http://dx.doi.org/10.1016/j.annemergmed.2017.03.006.
Підготувала Ганна Кирпач
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 1 (50), 2020 р.