7 травня, 2020
Біластин: постійний супутник лікування алергії
Такі алергічні захворювання (АЗ), як алергічний ринокон’юнктивіт (АРК) і кропив’янка, поширені в усьому світі, і їх частота зростає, особливо в дитячій популяції. Указана патологія негативно позначається на фізичному, психологічному, соціальному стані пацієнтів, їх навчанні та праці через зниження якості життя (ЯЖ), а також втрату працездатності, що, своєю чергою, обертається чималими фінансовими витратами як для самого хворого, так і для національної системи охорони здоров’я.
Для лікування багатьох алергічних розладів, у тому числі АРК і кропив’янки, застосовують Н1-антигістамінні препарати (АГП). Біластин – селективний H1-АГП ІІ покоління. Уперше він був схвалений в Європейському союзі у 2010 р. для симптоматичного лікування АРК (сезонного й цілорічного) та кропив’янки в пацієнтів віком ≥12 років. Зараз біластин доступний приблизно в 100 країнах світу, а нещодавно його було схвалено в Європі для застосування в дітей віком 6-12 років.
Фармакологічний профіль біластину
Зазвичай H1-АГП ІІ покоління схожі за своєю ефективністю, проте відрізняються фармакокінетичними властивостями, а також взаємодією з лікарськими засобами (ЛЗ) та харчовими продуктами. Біластин характеризується високою специфічністю до Н1-рецепторів і незначною спорідненістю до інших рецепторів, виявляє антигістамінні та протиалергічні властивості. Препарат має швидкий початок і значну тривалість дії. Показано, що H1-рецептори довго лишаються зв’язаними, що забезпечує їх тривалий антагонізм: на рівні 60-70% через 24 год після прийому.
Біластин застосовують перорально 1 раз на добу. Препарат швидко всмоктується, максимальні концентрації в плазмі виявляють через 1-1,5 години. Одночасний його прийом з їжею знижує біодоступність біластину. У разі перорального прийому середня біодоступність становить приблизно 60%, препарат на 84-90% зв’язується з білками плазми. Він не зазнає значного обміну в печінці, приблизно 95% препарату виводиться в незміненому вигляді з фекаліями (67%) та із сечею (33%). Середній період напіввиведення – приблизно 12-14,5 години. Пацієнтам із порушенням функції нирок або печінки, а також особам похилого віку коригувати дозу не потрібно. Біластин не вступає в суттєву взаємодію із системою ферментів цитохрому Р450. Цей факт, а також відсутність метаболізму в печінці мінімізує здатність препарату до міжлікарських взаємодій. Біластин є субстратом для P-глікопротеїну, який обмежує його проходження крізь гематоенцефалічний бар’єр, що зменшує ймовірність впливу на центральну нервову систему (ЦНС) і седативного ефекту.
Дорослі з алергічним ринітом
На алергічний риніт (АР) страждають 10-40% світової популяції. Було встановлено, що комплаєнс хворого погіршується на тлі призначення великої кількості препаратів. АГП, які застосовують 1 раз на добу, зокрема біластин, є доцільним вибором для пацієнтів з АР.
Основними симптомами АР є закладеність носа, свербіж, ринорея та чихання. У разі алергічного кон’юнктивіту спостерігають почервоніння, сльозотечу і свербіж очей. Мета лікування АРК – полегшення симптомів. У 2 рандомізованих контрольованих перехресних дослідженнях із використанням камер впливу факторів довкілля оцінювали дію біластину впродовж 2-3 днів впливу алергенів у хворих на АР. Біластин характеризувався швидким початком і значною тривалістю дії. У європейців, що зазнали впливу пилку трав, початок дії біластину в дозі 20 мг або цетиризину в дозі 10 мг були подібними, тривалість дії обох препаратів була більшою, ніж у фексофенадину в дозі 120 мг. В японців, що їх було піддано впливу пилку японського кедра, біластин у дозі 20 мг діяв швидше за фексофенадин у дозі 60 мг. Усі активні препарати були ефективнішими, ніж плацебо.
У 4 рандомізованих контрольованих дослідженнях (РКД) оцінювали ефективність 2- і 4-тижневого застосування біластину в дозі 20 мг 1 раз на добу в дорослих/підлітків із сезонним або цілорічним АР (САР і ЦАР відповідно). Основною кінцевою точкою була площа під кривою загальної оцінки симптомів (total symptom score; TSS; назальні та неназальні симптоми) протягом лікування або зміна загальної оцінки носових симптомів (total nasal symptom score; TNSS). Результати дослідження показали, що біластин у дозі 20 мг 1 раз на добу ефективніший за плацебо щодо полегшення симптомів і так само ефективний, як дезлоратадин у дозі 5 мг 1 раз на добу, цетиризин у дозі 10 мг 1 раз на добу або фексофенадин у дозі 60 мг 2 рази на добу. Зведений аналіз 7 клінічних випробувань підтвердив, що біластин ефективно усуває обструкцію носа та очні симптоми АРК.
Як уже зазначалося, АР негативно впливає на ЯЖ, погіршуючи повсякденну діяльність, зокрема концентрацію уваги, продуктивність, сон і статеву функцію. РКД продемонстрували, що біластин у дозі 20 мг 1 раз на добу набагато результативніший, ніж плацебо, та має таку ж саму ефективність, як лоратадин (10 мг) або дезлоратадин (5 мг) 1 раз на добу щодо поліпшення ЯЖ у пацієнтів з АР.
Довгострокова ефективність ЛЗ особливо важлива для пацієнтів із ЦАР. Непорівняльне дослідження, в якому 64 пацієнти отримували лікування тривалістю до 52 тиж, підтвердило, що ефект від застосування біластину в дозі 20 мг 1 раз на добу, у тому числі зниження TSS, TNSS та загальної оцінки очних симптомів (total ocular symptoms score; TOSS), а також покращення ЯЖ, зберігався протягом року.
Частота виникнення побічних явищ (ПЯ) на тлі застосування біластину в дослідженнях за участю хворих на АР була порівнянна з такою у разі прийому плацебо. Найпоширенішими ПЯ були головний біль, сонливість і втомлюваність. Виявлено, що разове застосування біластину в дозі 20 мг асоціюється зі значно меншою сонливістю (1,8 проти 7,5%; р<0,001) і втомлюваністю (0,4 проти 4,8%; p=0,02), ніж разовий прийом цетиризину в дозі 10 мг.
Було також виявлено, що АГП покращують увагу і частково протидіють негативному впливу АР на здатність до водіння. Біластин у дозі 20 мг 1 раз на добу продемонстрував безпеку та хорошу переносимість упродовж 1-річного лікування в багатоцентровому рандомізованому плацебо-контрольованому подвійно сліпому дослідженні з паралельними групами в 513 мешканців Кавказу і 55 японців із ЦАР.
Дорослі з кропив’янкою
Ризик захворіти на кропив’янку впродовж життя перевищує 20%. Поширеність хронічної кропив’янки (ХК), за оцінками, становить 0,6-1,5%. Вона значуще погіршує ЯЖ, знижуючи працездатність захворілого на 10-30%. ХК опосередкована вивільненням гістаміну з мастоцитів. Це спричинює характерні прояви – пухирі, почервоніння та свербіж. АГП є зворотними агоністами рецепторів гістаміну і здатні усувати прояви, зумовлені гістаміном. H1-АГП ІІ покоління є засобами першої лінії для лікування кропив’янки. Якщо через 2-4 тиж не вдається досягти достатнього контролю, дозу можна збільшити (до 4 разів), додаючи інші ЛЗ лише за умови, якщо підвищення дози АГП не забезпечило достатнього контролю.
Ідеальний АГП має ефективно усувати симптоми, діяти швидко й упродовж тривалого часу, застосовуватись 1 раз на добу і не спричинювати такі небажані явища, як, наприклад, сонливість. Біластин відповідає всім цим характеристикам.
Дослідження на здорових дорослих добровольцях показали, що біластин, як порівняти його з плацебо, ефективно усуває висип і гіперемію, діє швидко, причому відчутний ефект виявляють через 0,5-2 години. Біластин діє швидше за цетиризин, дезлоратадин і рупатадин. Через 1,5 год інтенсивність пухирів та гіперемії зменшувалася більш як на 70% в 11 з 12 реципієнтів біластину порівняно з 3 з 11 реципієнтів цетиризину (p=0,003). Біластин також суттєво зменшував вираженість свербежу, тоді як у разі застосування дезлоратадину або рупатадину такого ефекту не спостерігалося.
Біластин оцінювали в кількох РКД за участю дорослих пацієнтів із кропив’янкою. Препарат у дозі 20 мг 1 раз на добу значно ефективніше, ніж плацебо, зменшував інтенсивність симптомів хронічної спонтанної кропив’янки (ХСК; оцінювали за допомогою TSS). Біластин у дозі 20 мг 1 раз на добу виявився набагато ефективнішим за плацебо щодо контролю симптомів у пацієнтів із холодовою контактною кропив’янкою. Біластин діяв швидко, значуще поліпшував ТSS через 1 день лікування в пацієнтів із ХСК, суттєво зменшував вираженість пухирів, гіперемії та свербежу.
Показано, що біластин у дозі 20 мг 1 раз на добу покращує ЯЖ пацієнтів із ХСК. У найбільшому РКД показник ЯЖ дерматологічних хворих (Dermatology Life Quality Index; DLQI) значно зменшився порівняно з плацебо після 4 тиж лікування (-9,45 проти -5,93; p<0,001).
Відповідно до результатів досліджень за участю хворих на АР біластин у дозі 20 мг добре переносився дорослими пацієнтами з кропив’янкою із загальною частотою ПЯ, порівнянною з такою в плацебо.
Непорівняльне однорічне дослідження за участю 198 дорослих із ХСК (n=56) або свербежем, пов’язаним з іншими шкірними захворюваннями (екзема/дерматит, пруриго або шкірний свербіж), показало, що ефективність і хороша переносимість біластину в дозі 20 мг 1 раз на добу зберігалися тривалий час. TSS, оцінка висипу та свербежу, а також DLQI значно покращилися (p<0,001) з 2-го тиж і утримувалися на тому самому рівні. ПЯ (легкі та помірно тяжкі) спостерігались у 2,5% пацієнтів; про сомнолентність повідомляв 1% пацієнтів.
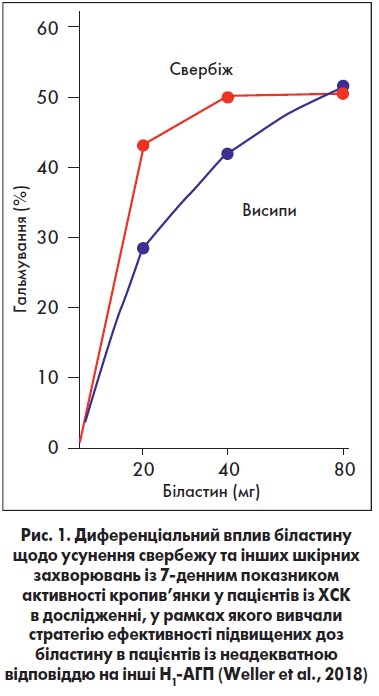 Керівництва EAACI/GA2LEN/EDF/WAO рекомендують H1-АГП ІІ покоління в ліцензованих дозах як засоби першого ряду в пацієнтів із кропив’янкою та пропонують збільшувати дозу в 2-4 рази за відсутності відповіді на рекомендовані дози. У рандомізованому перехресному дослідженні в пацієнтів із контактною холодовою кропив’янкою стандартна доза 20 мг знижувала поріг критичної температури, при цьому ефективність зростала зі збільшенням дози до 40 і 80 мг, таким чином, у 60% пацієнтів симптоми зникали при застосуванні найвищих доз (рис.1).
Керівництва EAACI/GA2LEN/EDF/WAO рекомендують H1-АГП ІІ покоління в ліцензованих дозах як засоби першого ряду в пацієнтів із кропив’янкою та пропонують збільшувати дозу в 2-4 рази за відсутності відповіді на рекомендовані дози. У рандомізованому перехресному дослідженні в пацієнтів із контактною холодовою кропив’янкою стандартна доза 20 мг знижувала поріг критичної температури, при цьому ефективність зростала зі збільшенням дози до 40 і 80 мг, таким чином, у 60% пацієнтів симптоми зникали при застосуванні найвищих доз (рис.1).
Безпека в дорослих
Біластин переноситься добре. Так, у клінічних дослідженнях за участю дорослих і підлітків з АРК або ХСК частота ПЯ у разі застосування біластину (12,7%) була подібною до такої в плацебо (12,8%). Найпоширенішими небажаними реакціями на застосування препарату в дозі 20 мг були головний біль, сонливість, запаморочення та втомлюваність. Біластин добре переносився упродовж тривалого часу.
Біластин є високоспецифічним до Н1-рецепторів, обмежуючи ризик ПЯ, зумовлених взаємодією з іншими рецепторами, зокрема антихолінергічних ефектів. Він характеризується мінімальною окупацією H1-рецепторів (H1-receptor occupancy; H1RO) у ЦНС, аналогічною до плацебо (на противагу гідроксизин у дозі 25 мг (позитивний контроль) асоціювався зі значною H1RO у головному мозку, що спричинювало седацію). Крім того, непряме порівняння опублікованих даних показало, що церебральна H1RO в разі застосування біластину в дозі 20 мг є однією з найнижчих серед H1-АГП І і ІІ покоління, тому за класифікацією біластин належить до АГП, що не проникають у мозок.
Біластин чинить мінімальну несприятливу дію на психомоторну активність або суб’єктивну оцінку сонливості, не посилює вплив алкоголю та лоразепаму на ЦНС. Препарат у дозі 20 мг або навіть 40 мг не обмежував здатність до водіння у здорових добровольців, а в дозі 20 мг – у пацієнтів з АР і/або ХК при тест-драйві на швидкісному симуляторі Формули 1. В умовах симуляції гіпобаричної гіпоксії, пов’язаної з польотом, біластин не знижував увагу або когнітивні показники. У біластину відсутній суттєвий вплив на інтервал QTc, немає також доказів його кардіотоксичної дії навіть при 4-разовому збільшенні дози.
Пацієнти похилого віку
Частка людей віком ≥65 років у світовій популяції збільшується і до 2030 року становитиме майже 20%. Поширеність АЗ у літніх людей складає приблизно 5-10% і, імовірно, зростатиме. Зниження імунної функції та зумовлені віком зміни тканин призводять до розвитку алергії в цієї когорті пацієнтів, а супутні захворювання, поліпрагмазія та побічні реакції на ліки можуть ускладнювати картину.
До найпоширеніших АЗ у людей похилого віку належать АР (приблизно 5-11%) і ХК, причому АР часто поєднується з хронічним неалергічним ринітом, а ХК – з наслідками старіння шкіри. Кропив’янку в похилому віці можуть спровокувати системні захворювання або застосування ЛЗ.
Поліпрагмазія підвищує ризик міжлікарської взаємодії та несприятливих реакцій на ЛЗ. З віком у людей також можуть порушуватися фармакокінетика й фармакодинаміка ЛЗ, погіршуватися когнітивні показники. В осіб похилого віку вищий ризик розвитку делірію, індукованого ЛЗ, що частково може бути пов’язано зі зниженням холінергічної функції. Тому літнім пацієнтам важливо уникати препаратів, здатних спричинити сплутаність свідомості або седацію/сонливість, а також тих, що впливають на холінергічну систему, наприклад АГП І та деяких Н1-АГП ІІ покоління.
Пацієнтам похилого віку з алергічними розладами слід застосовувати неседативні H1-АГП ІІ покоління, такі як біластин. Крім ефективності біластин є безпечним і добре переноситься, не зумовлює седативної дії та не погіршує когнітивні показники, не посилює дії алкоголю та бензодіазепінів. Препарат не чинить антихолінергічні та кардіотоксичні ефекти, має обмежену схильність до міжлікарської взаємодії. Літнім пацієнтам та особам із порушенням функції нирок або печінки корекція дози не потрібна.
Проспективне обсерваційне дослідження в умовах реальної практики оцінювало профіль безпеки біластину. В експерименті взяли участь 146 пацієнтів віком ≥65 років з АРК і/або кропив’янкою. Хворим призначали біластин у дозі 20 мг 1 раз на добу та спостерігали протягом 3 місяців. За період дослідження 74 (50,7%) пацієнти повідомили про 129 несерйозних ПЯ, зумовлених лікуванням, з них лише 8 (у 7 (4,8%) пацієнтів) були розцінені як можливо пов’язані з біластином. Легка/помірна сонливість була єдиним ПЯ, асоційованим із лікуванням біластином, – про нього повідомили більш як 1 (4 (2,7%) пацієнти) хворий. Жодних серйозних ПЯ, пов’язаних із біластином, зафіксовано не було. Це дослідження показало, що біластин у дозі 20 мг 1 раз на добу має сприятливий профіль безпеки в пацієнтів похілого віку з АРК і/або кропив’янкою. До того ж профіль безпеки не відрізнявся від такого в плацебо-контрольованих дослідженнях, де частота побічних ефектів біластину була зіставна з такою в плацебо (табл.).
Діти шкільного віку
На АРК часто хворіють діти шкільного віку, поширеність у дітей віком 6-7 років становить 8,5%, 13-14 – 14,6%. Поширеність АРК збільшується, особливо в дитячій популяції старшого віку. Поширеність гострої кропив’янки (ГК) у дітей становить 1-14%, ХК – 0,1-1,8%. АР і кропив’янка суттєво знижують ЯЖ дітей і підлітків, зумовлюючи емоційні та фізичні проблеми, обмежуючи повсякденну діяльність і порушуючи сон. АР і кропив’янка можуть негативно впливати на відвідування школи та успішість у навчанні.
Оригінальне схвалення біластину стосувалося дорослих і дітей старших за 12 років. Нещодавно препарат було схвалено для застосування в дітей віком 6-11 років (масою тіла ≥20 кг). Це схвалення базувалося на результатах педіатричного дослідження фармакокінетики та міжнародного подвійного сліпого рандомізованого плацебо-контрольованого дослідження з оцінки безпеки й переносимості, які увішли до Плану педіатричних досліджень біластину, затвердженого Педіатричним комітетом Європейської медичної агенції (ЕМА).
У багатоцентровому адаптивному відкритому дослідженні фармакокінетики було встановлено, що в дітей віком 2-12 років доза біластину 10 мг забезпечувала системну експозицію та фармакодинамічні результати, еквівалентні дозі 20 мг у дорослих.
Для оцінки безпеки біластину 506 дітей віком від 2 до ≤12 років з АРК або ХК було рандомізовано для лікування таблетками, що розсмоктуються, у дозі 10 мг або плацебо впродовж 12 тижнів. Після закінчення лікування не було виявлено статистично достовірної різниці в частці дітей без побічних реакцій у групі біластину та плацебо (31,5 проти 32,5%; різниця між методами лікування -0,99%, 95% ДІ -9,10-7,10) (рис. 2). Крім того, біластин продемонстрував порівнянні з плацебо результати за 4 параметрами Педіатричного опитувальника якості сну (пов’язане зі сном порушення дихання, денна сонливість, хропіння та неуважність).
Висновки
Пероральні H1-АГП ІІ покоління, такі як біластин, рекомендують в якості засобів першого ряду для лікування АР та ХК у дорослих і дітей віком 2-11 років. Біластин відповідає критеріям EAACI/ARIA щодо препаратів для терапії АР.
Біластин є потужним високоселективним пероральним Н1-АГП. Препарат зазвичай добре переноситься, навіть у надтерапевтичних дозах, покращує ЯЖ пацієнтів; незначно проникає крізь гематоенцефалічний бар’єр, не спричинює сонливості і не впливає на когнітивні показники чи здатність керувати автомобілем, не посилює дію алкоголю. Він не виявляє антихолінергічних і кардіотоксичних ефектів. Пацієнтам із порушенням функції нирок або печінки, а також хворим похилого віку коригувати дозу не потрібно. Біластин не зазнає значного метаболізму в печінці, не взаємодіє із системою цитохромів, що обмежує можливість міжлікарської взаємодії.
У рекомендаціях EAACI/GA2LEN/EDF/WAO з лікування ХК зазначено, що дози H1-АГП ІІ покоління можна збільшувати до 4 разів за відсутності терапевтичної відповіді. Показано, що біластин є безпечним і більш ефективним у дозах до 80 мг 1 раз на добу в пацієнтів із ХК. Препарат також продемонстрував ефективність у пацієнтів, в яких була відсутня відповідь на застосування інших H1-АГП ІІ покоління.
Отже, біластин демонструє виражену результативність, швидкий початок і значну тривалість дії, а також хорошу переносимість із мінімальними седативними ефектами та низькою схильністю до міжлікарської взаємодії. Біластин є привабливим варіантом лікування АРК або кропив’янки в пацієнтів різних вікових груп – від дітей шкільного віку до літніх людей.
Список літератури знаходиться в редакції.
Church M.K., Tiongco-Recto M., Ridolo E., Novаk Z. Bilastine: a lifetime companion for the treatment
of allergies. Current Medical Research and Opinion. 2019 Nov 13:1-10.
doi: 10.1080/03007995.2019.1681134.
Підготувала Євгенія Канівець
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 1 (50), 2020 р.




