30 вересня, 2015
Ехокардіографія в практиці сімейного лікаря (Основи методу та діагностична цінність)
Сьогодні неможливо уявити сучасну кардіологію без такого діагностичного методу, як ехокардіографія (ЕхоКГ). ЕхоКГ – один із основних неінвазивних методів дослідження серцево-судинної системи, що дає змогу оцінити морфологічні та функціональні зміни серця та його клапанного апарату.
Цінність методу зумовлена високою роздільною здатністю сучасного обладнання, відсутністю негативного впливу на організм пацієнта, неінвазивністю, короткою тривалістю обстеження та високою інформативністю, що дозволяє отримати інформацію щодо морфофункціонального стану серцево-судинної системи.
ЕхоКГ дає змогу визначити:
• розміри порожнин серця;
• товщину стінок міокарда;
• скоротливість;
• стан та функцію клапанного апарату;
• наявність внутрішньосерцевих тромбів.
Історія методу
Ультразвук у медицині застосовується вже більше 50 років. Історичним етапом слід вважати впровадження гідролокації (Олександр Бем, Австрія, 1912; Левіс Річардсон, Англія, 1912; Реджинальд Фессенден, США, 1914), наступним кроком була дефектоскопія (С.Я. Соколов, 1928). Існує думка, що австрійський дослідник Karl Dussik (1941), ймовірно, був першим ученим, який використав ультразвук з діагностичною метою – для дослідження мозку. У 1950 р. німецький учений W.D. Keidel застосував ультразвук для визначення стану серця. Вважається, що вперше ультразвукове дослідження серця здійснили шведські науковці I. Еdler та С. Неrtz у 1956 р., вони і назвали метод ультразвуковою кардіографією. У 1960 р. на III Європейському кардіологічному конгресі у м. Римі (Італія) I. Edler представив фільм, в якому продемонстрував можливості використання ЕхоКГ у діагностиці деяких захворювань серцево-судинної системи. Перші публікації з вивчення методу в Європі належать S. Effert та співавт. (1959), в США – С. Lоуnеr та J. Rеid (1963).
Фізичні принципи ЕхоКГ
Метод ЕхоКГ базується на принципі відображення ультразвуку від поверхні розподілу двох середовищ з різною акустичною щільністю. Ультразвукова хвиля проходить через гомогенну тканину по прямій лінії без змін. Якщо вона досягає поверхні двох середовищ з різною акустичною щільністю, то частково відбивається (повертається назад та сприймається ультразвуковим датчиком), частково переломлюється та розсіюється і частково продовжує свій хід до того часу, доки не досягне поверхні розподілу двох середовищ.
Сучасні методики ЕхоКГ
Методики ЕхоКГ, що застосовуються у сучасній медицині, описані в таблиці 1.
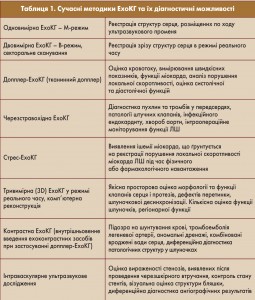
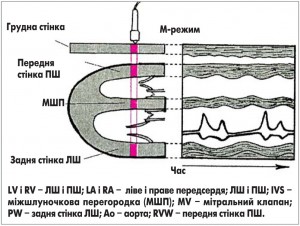
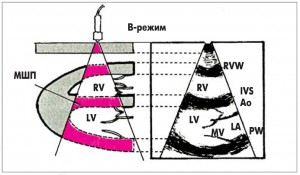
На сучасному етапі розвитку ЕхоКГ базовими методиками є одно-, двовимірна ЕхоКГ та допплер (рис. 1-3). Інші методики застосовуються в окремих клінічних випадках.
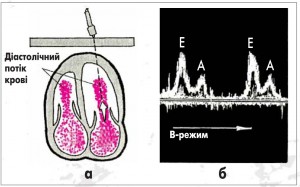 Рис. 3. Формування зображення при допплер-ЕхоКГ (дослідження трансмітрального діастолічного потоку крові з верхівкового доступу (а) і допплер-ЕхоКГ раннього (пік Е) та пізнього (пік А) діастолічного наповнення ЛШ (б)
Рис. 3. Формування зображення при допплер-ЕхоКГ (дослідження трансмітрального діастолічного потоку крові з верхівкового доступу (а) і допплер-ЕхоКГ раннього (пік Е) та пізнього (пік А) діастолічного наповнення ЛШ (б)Показання до проведення ЕхоКГ:
• наявність шуму в серці;
• діагностика вроджених та набутих вад серця;
• біль у ділянці серця;
• ішемічна хвороба серця (ІХС);
• артеріальна гіпертензія (АГ);
• кардіоміопатії;
• порушення ритму серця;
• серцева недостатність (СН);
• стан після протезування клапанів та інших операцій на серці;
• захворювання магістральних судин;
• патологія перикарда;
• лихоманка нез’ясованого генезу;
• динамічне спостереження після оперативних втручань на тлі лікування;
• зміни на електрокардіограмі (ЕКГ);
• пухлини та тромби серця.
Абсолютних протипоказань до проведення ЕхоКГ немає. До відносних протипоказань належать:
• тютюнопаління, хронічне обструктивне захворювання легень, бронхіальна астма;
• великі розміри грудних залоз у жінок та виражене оволосіння передньої грудної стінки у чоловіків;
• значна деформація грудної клітки;
• запальні захворювання шкіри грудної клітки;
• психічні розлади, виражений блювотний рефлекс, захворювання стравоходу (для черезстравохідної ЕхоКГ).
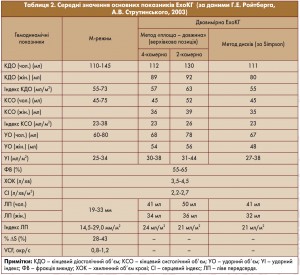
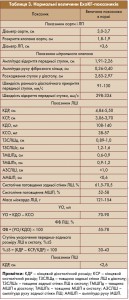
Середні значення основних показників ЕхоКГ за даними Г.Ю. Ройтберга та А.В. Струтинського (2003) наведені в таблиці 2, нормальні параметри – в таблиці 3.
Діагностична цінність ЕхоКГ-дослідження при деяких захворюваннях
Ішемічна хвороба серця
При ІХС результати ЕхоКГ можуть бути абсолютно нормальними, ознаки порушення рухливості стінок найчастіше виникають після перенесеного інфаркту міокарда, тому зміни на ЕхоКГ можна виявити лише при маніфестних формах ІХС.
Показання до проведення ЕхоКГ при ІХС:
• діагностика та оцінка ішемії міокарда;
• діагностика та оцінка інфаркту міокарда;
• оцінка функції лівого шлуночка (ЛШ);
• діагностика інфаркту правого шлуночка (ПШ);
• діагностика ускладнень гострого інфаркту міокарда: аневризма ЛШ, тромби в порожнині ЛШ, розрив вільної стінки ЛШ або МШП, ексудат у перикард, гостра мітральна недостатність, дисфункція папілярних м’язів.
ЕхоКГ-ознаки при ІХС:
• систолічне потовщення ішемізованого сегмента міокарда знижене або відсутнє;
• порушення рухливості стінки: гіпокінез, акінез або дискінез;
• рух ішемізованого сегмента всередину частково знижений, відсутній або парадоксально направлений назовні.
З 1970-х років ЕхоКГ використовується для оцінки регіонарної скоротливості стінок ЛШ при інфаркті та ішемії. Відомо, що регіонарне кровопостачання та регіонарна систолічна функція ЛШ є взаємопов’язаними, у т. ч. щодо залежності типу зміни скоротливості від ступеня порушення коронарного кровотоку. Хоча регіонарні порушення скоротливості у стані спокою можуть не реєструватися до перекриття просвіту артерії >85%, при навантаженні навіть коронарний стеноз <50% звуження просвіту артерії може призводити до регіонарної міокардіальної дисфункції. При проведенні ЕхоКГ можна переоцінити кількість ішемізованого або некротизованого міокарда, оскільки суміжні неішемізовані сегменти можуть бути залучені в зону порушення регіональної скоротливості за рахунок підтягування, зсуву регіонального навантаження чи оглушення міокарда. Таким чином, слід ураховувати характер потовщення та руху стінки. Крім того, необхідно пам’ятати, що порушення регіональної скоротливості також можуть виникати за відсутності атеросклеротичного ураження коронарних артерій (наприклад, дисинхронія при блокаді лівої ніжки пучка Гіса).
Класифікація порушення рухливості стінок. Ступінь порушення стінок оцінюється в балах від 1 (норма) до 5 (аневризма), представлений на рисунку 4.
 Рис. 3. Формування зображення при допплер-ЕхоКГ (дослідження трансмітрального діастолічного потоку крові з верхівкового доступу (а) і допплер-ЕхоКГ раннього (пік Е) та пізнього (пік А) діастолічного наповнення ЛШ (б)
Рис. 3. Формування зображення при допплер-ЕхоКГ (дослідження трансмітрального діастолічного потоку крові з верхівкового доступу (а) і допплер-ЕхоКГ раннього (пік Е) та пізнього (пік А) діастолічного наповнення ЛШ (б)Нормальний систолічний рух – повноцінний рух усередину.
Гіпокінез – зниження амплітуди руху всередину <50%.
Акінез – відсутність руху всередину.
Дискінез – рух у систолу всередину.
Аневризма – вип’ячування стінки.
На основі бальної оцінки кожного сегмента можна визначити індекс локального скорочення, що дорівнює сумі балів по всіх сегментах, помноженій на їх кількість. Індекс порушення локальної скоротливості >1,5 свідчить про значні порушення скоротливості.
Артеріальна гіпертензія
ЕхоКГ – неінвазивний метод дослідження щодо оцінки впливу АГ на серце як найпоширенішої причини виникнення гіпертрофії ЛШ (ГЛШ) та застійної СН у дорослих. Пацієнтам з пограничною АГ без ЕКГ-ознак ГЛШ може бути рекомендована ЕхоКГ для безпосередньої оцінки ГЛШ (табл. 4).
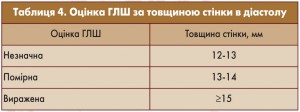 Бажано призначати її всім хворим з АГ при первинному огляді. Використання ЕхоКГ дає можливість виявити ознаки ГЛШ, оцінити розмір порожнин камер серця та систолічну і діастолічну функції ЛШ.
Бажано призначати її всім хворим з АГ при первинному огляді. Використання ЕхоКГ дає можливість виявити ознаки ГЛШ, оцінити розмір порожнин камер серця та систолічну і діастолічну функції ЛШ.
Для визначення ГЛШ діагностичне значення має розрахунок маси міокарда ЛШ (ММЛШ), що включає показники товщини задньої стінки ЛШ, МШП і КДР ЛШ та проводиться за формулою Американського товариства ехокардіографії (ASE) або в сучасних УЗД-апаратах автоматично. Нормативні показники – <141 г для жінок та <183 г для чоловіків, більш інформативним є індекс ММЛШ (розрахунок ММЛШ на площу тіла – ММЛШ/м2), відповідні норми – <95 г/м2 у жінок та <115 г/м2 у чоловіків.
Процес ремоделювання означає зміну геометрії, розмірів та функції міокарда в часі. Відомо, що при АГ унаслідок перевантаження тиском початково розвивається концентричний тип ремоделювання ЛШ, що тривало може бути компенсаторним та призводити до концентричної гіпертрофії. Про концентричний тип ремоделювання ЛШ свідчить зміна відносної товщини стінки (ВТС) ЛШ (>0,42; ВТС = (ТМШПд + ТЗСЛШд) / КДР) на тлі нормального значення індексу ММЛШ. Концентрична гіпертрофія характеризується потовщенням стінок ЛШ при нормальному об’ємі порожнини та збереженні ФВ. Відповідно у таких пацієнтів виявляється збільшення ТМШПд, ТЗСЛШд, індексу ММЛШ, ВТС та нормальні показники КСО, КДО та ФВ. Для ексцентричної ГЛШ характерні індекс ММЛШ >150 (120) г/м2 та ВТС >0,45.
Серцева недостатність
ЕхоКГ дає змогу точно визначити морфологію і функцію, а часто й гемодинамічний статус (незалежно від етіології захворювання). Проведення ЕхоКГ насамперед дозволяє оцінити функцію ЛШ.
Систолічна дисфункція ЛШ характеризується порушенням насосної функції внаслідок погіршення скоротливості міокарда.
Причини її виникнення:
– ІХС;
– міокардити;
– кардіоміопатії;
– клапанні вади серця;
– АГ, гіпертензивне серце.
ЕхоКГ-ознаки систолічної дисфункції:
• збільшення КСР >3,8 см, КСО >62 мл;
• зменшення фракції укорочення (ФУ) <30%, ФВ <45%;
• зниження УО <60 мл, ХОК <4 л/хв;
• сповільнення максимальної швидкості кровотоку через аортальний клапан та збільшення – через клапан легеневої артерії;
• зменшення індексу прискорення аортального потоку, збільшення – легеневого.
Ступені зниження ФВ:
• помірна – 40-50%;
• виражена – 30-40%;
• різко виражена – <30%.
Діастолічна дисфункція ЛШ характеризується порушенням його наповнення в діастолу, зумовленим погіршенням розслаблення міокарда та/або зниженням його податливості.
Причини діастолічної дисфункції ЛШ:
– АГ;
– ІХС;
– дилатаційна кардіоміопатія;
– гіпертрофічна кардіоміопатія;
– клапанні вади серця;
– похилий вік.
У діагностиці діастолічної дисфункції ЛШ важливе значення має допплер-ЕхоКГ.
Ознаки діастолічної дисфункції ЛШ:
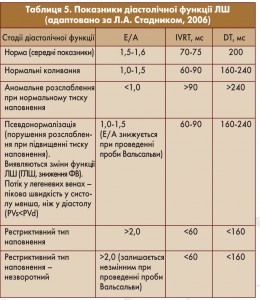
• зменшення швидкості раннього піку Е (Е) свідчить про підвищення жорсткості міокарда ЛШ та зменшення його податливості;
• збільшення швидкості пізнього піку А (А) є ознакою зростання впливу систоли ЛП на наповнення ЛШ;
• зниження Е/А <1 (норма – 1,07-2,35);
• зменшення площі під кривою Е (Е1) вказує на зниження впливу ранньої діастоли на наповнення ЛШ (норма – 0,62±0,07);
• збільшення площі під кривою А (А1) відображає збільшення впливу систоли ЛП на наповнення ЛШ (норма – 0,26±0,07);
• збільшення часу ізоволюметричного розслаблення ЛШ (IVTR) >100 мс демонструє порушення активного розслаблення;
• збільшення часу сповільнення ранньодіастолічного потоку (DT) >220 мс (норма – 190±20 мс).
Показники діастолічної дисфункції перераховано в таблиці 5.
Шуми в серці та діагностика вад серця
ЕхоКГ рекомендована за наявності шумів у серці, регургітації та стенозу всіх клапанів серця з метою оцінки функціонування протезованих клапанів, а також хворим з інфекційним ендокардитом.
ЕхоКГ дозволяє отримати інформацію про морфологію клапанів, кількісну оцінку уражень, структурно-функціональний стан міокарда, адекватність компенсації шлуночків; дає змогу виявляти такі структурні зміни, як фіброз, кальциноз, тромби, вегетації; розлади рухливості клапанів (нерухомість, флотація, пролапс стулок); дисфункцію протезованих клапанів.
ЕхоКГ надає лікарю діагностичну і прогностичну інформацію, дозволяє стратифікувати ризик, визначати алгоритм подальшого обстеження та обирати оптимальні підходи до лікування.
ЕхоКГ-ознаки стенозу мітрального клапана (табл. 6) ґрунтуються на виявленні змін унаслідок зрощення комісур, що призводить до обструкції діастолічного кровотоку.
ЕхоКГ-ознаки недостатності мітрального клапана. Пряма та найбільш достовірна ознака – виявлення струменя регургітації при допплер-ЕхоКГ. Також важливими є діаметр спектра регургітації, щільність, об’єм відносно об’єму ЛП та глибина проникнення в ЛП. Зокрема, при 1-му ступені регургітація наявна за стулками мітрального клапана, при 2-му – <20 мм у порожнину ЛП, при 3-му – до середини ЛП; при 4-му – досягає протилежної стінки.
Вторинні прояви, що не є специфічними, включають дилатацію ЛП і ЛШ, гіперкінез МШП, неповне систолічне змикання стулок мітрального клапана.
Незначна мітральна регургітація на початку систоли ЛШ за стулками мітрального клапана, що не перевищує 10 мм та не супроводжується змінами структури мітрального клапана, є фізіологічною приблизно у 50% випадків.
Варіанти патологічної рухливості стулок мітрального клапана спостерігаються при відриві хорди мітрального клапана чи розриві папілярного м’яза – незакриття стулок, систолічне тремтіння і провисання в порожнину ЛП, при цьому край стулки направлений у ЛП, спостерігаються мітральна регургітація, діастолічний хаотичний рух стулок мітрального клапана.
ЕхоКГ-ознаки аортального стенозу: потовщення клапана, кальциноз аортального клапана та аорти, куполоподібне випинання стулок в аорту, зменшення розкриття стулок аортального клапана <22 мм, ознаки концентричної ГЛШ (значне збільшення ТМШП, ТЗСЛШ без суттєвої дилатації), постстенотичного розширення аорти. Кількісна оцінка ступеня стенозу проводиться при допплерографії за допомогою визначення швидкості кровотоку (збільшується – >1,5 м/с) та градієнта тиску між ЛШ та аортою, на основі показника ХОК розраховується площа отвору. Значення площі аортального отвору >1,7 см2 свідчить про незначний стеноз, 1-1,6 см2 – про виражений, <1 см2 – про тяжкий критичний стеноз.
Недостатність аортального клапана розвивається внаслідок неповного змикання стулок аортального клапана після систоли ЛШ, що призводить до повернення крові в ЛШ та перевантаження його об’ємом. Більшу діагностичну цінність має допплер-режим ЕхоКГ для виявлення потоку аортальної регургітації, його швидкості, глибини проникнення в ЛШ та часу піврозпаду градієнта тиску Т1/2. Крім того, ознаками недостатності аортального клапана є незакриття стулок клапана в діастолу, діастолічне тремтіння передньої стулки мітрального клапана, ексцентрична ГЛШ (збільшення КДО, КДР, ТМШП, ТЗСЛШ).
Пролапс мітрального клапана візуалізується як прогинання його стулок у порожнину ЛП під час систоли ЛШ, потовщення клапана в діастолу, можливі зміни розміру та скорочення мітрального кільця.
За глибиною пролабування визначають:
• 1-й ступінь пролапсу – 3-6 мм;
• 2-й ступінь пролапсу – 6-9 мм;
• 3-й ступінь пролапсу – >9 мм.
Непрямими ознаками можуть бути прояви гіперкінетичного типу гемодинаміки – збільшення УО, ФВ, СІ. За наявності мітральної регургітації в допплер-режимі фіксується систолічний потік у ЛП.
Ознаки інфекційного ендокардиту:
– візуалізація нечітко окреслених флотуючих структур неправильної форми, що фіксуються на одній або декількох стулках;
– ознаки недостатності клапанів;
– виникнення ускладнень (утворення порожнин абсцесів, аневризм стулок клапана, перфорація стулок клапана, поява ознак СН).
Класифікація вегетацій за розміром:
• невеликі – <5 мм;
• помірні – 5-10 мм;
• великі – >10 мм.
За підозри на ендокардит рекомендовано провести черезстравохідну ЕхоКГ.
ЕхоКГ є одним із найбільш інформативних, доступних та безпечних методів у сучасній медицині. Методики дослідження постійно вдосконалюються, що сприяє розширенню спектра показань до проведення ЕхоКГ.
Список літератури знаходиться в редакції.