10 лютого, 2015
Артеріальна гіпертензія в сільській популяції України

 І.М. Горбась, д.м.н., професор, ДУ «ННЦ «Інститут кардіології ім. М.Д. Стражеска» НАМН України, м. Київ
І.М. Горбась, д.м.н., професор, ДУ «ННЦ «Інститут кардіології ім. М.Д. Стражеска» НАМН України, м. Київ
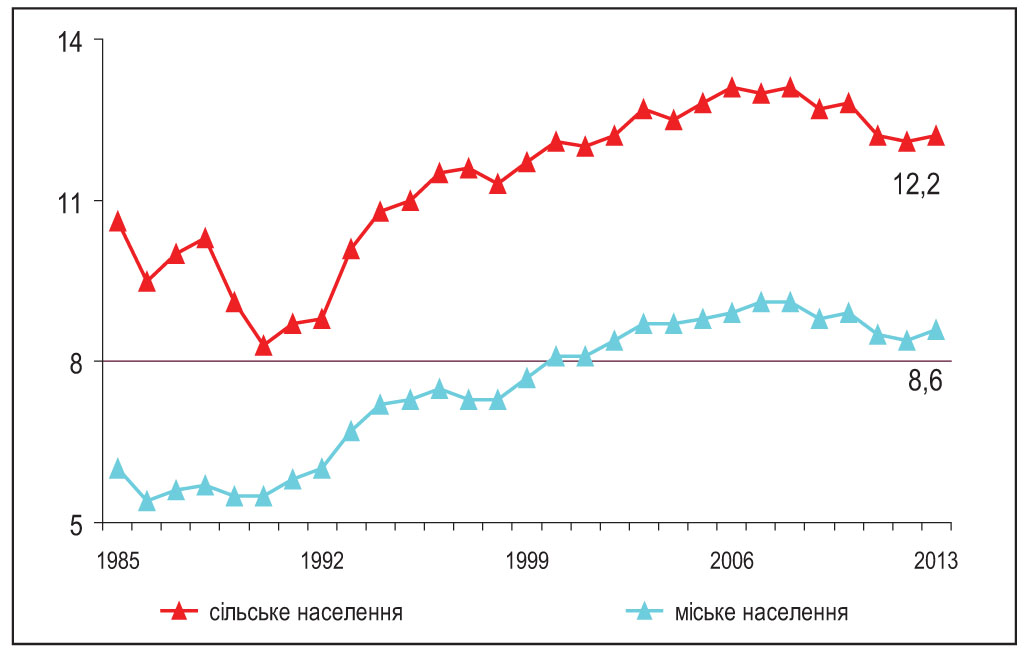
Негативна динаміка основних показників здоров’я сільського населення свідчить про актуальність проблеми охорони та зміцнення здоров’я працівників сільськогосподарського виробництва. За даними офіційної статистики, сільські мешканці становлять майже третину (31,0%) населення України, а рівень смертності серед них значно перевищує відповідні показники серед міського населення, причому ця ситуація зберігається понад 25 останніх років і має тенденцію до зростання (рис. 1).
У наш час 69,7% селян умирають від хвороб системи кровообігу (ХСК), а саме: від ішемічної хвороби серця та цереброваскулярних захворювань, які на 88,2% визначають рівень смертності від серцево-судинних захворювань.
Структуру причин смертності сільського населення визначають в основному такі ж класи хвороб, як і серед міського населення. Проте смертність від ХСК у сільських мешканців більша, ніж у міських (70 проти 65%).
Відомо, що артеріальна гіпертензія (АГ) є одним із провідних факторів ризику розвитку ХСК та виникнення їх ускладнень [4-6]. Тому встановлення дійсного рівня поширеності цієї патології та стану її контролю є об’єктивною підставою для розробки науково-обґрунтованої системи профілактики, широке впровадження якої сприятиме зниженню захворюваності та смертності селян, збільшенню тривалості їхнього життя.
З метою оцінки епідеміологічної ситуації щодо АГ та її динаміки в сільській популяції проведено з інтервалом у 6 років стандартизовані дослідження серед сільського населення віком від 18 до 64 років (2175 та 1455 осіб) в Івано-Франківській, Полтавській та Черкаській областях.
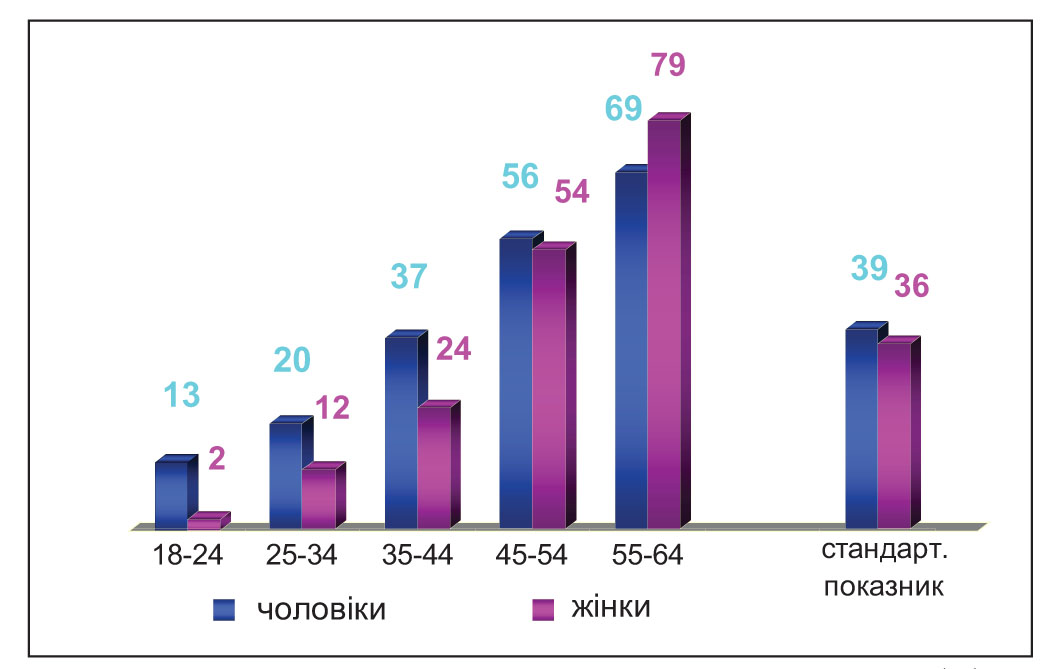
Результати епідеміологічного обстеження чоловіків і жінок свідчать про досить високу поширеність АГ у сільській популяції, стандартизований за віком показник якої становить 36,3% (38,6% серед чоловіків і 35,9% серед жінок) (рис. 2).
Розповсюдженість АГ збільшується з віком: від 13,1% у 18-24 роки до 69,2% у 55-64 роки серед чоловіків і, відповідно, від 2,0 до 79,4% серед жінок, причому найзначніше її зростання реєструється у віці 35-44 роки, у зв’язку з чим саме ця вікова група потребує найбільшої уваги.
У структурі АГ домінує АГ 1 ступеня, питома вага якої становить 51,1%; 2 ступеня визначається у 35,4%, а 3 ступеня – у 13,5% осіб із підвищеним артеріальним тиском (АТ). Із віком кількість осіб з АГ 1 ступеня поступово зменшується, а чисельність хворих із більш високими рівнями АТ зростає.
Аналіз розподілу АГ за формами свідчить, що найбільш поширеною (62,0%) є змішана форма, яка становить 59,3% серед чоловіків і 64,5% серед жінок, причому рівень захворюваності нею збільшується з віком. Розповсюдженість ізольованої діастолічної форми АГ, що мало змінюється з віком, становить у цілому 17,1% (19,1% серед чоловіків і 15,1% серед жінок).
Враховуючи, що частота ізольованої систолічної АГ у популяції є досить високою: у 20,9% пацієнтів з АГ визначається збільшення систолічного АТ (САТ) за нормальних значень діастолічного АТ (ДАТ), слід звернути на цей факт особливу увагу, оскільки відомо, що особи з ізольованою систолічною АГ мають високий рівень індивідуального ризику смерті від ХСК [3].
Ризик розвитку серцево-судинних захворювань істотно зростає за наявності кількох чинників ризику, причому не адитивно, а мультиплікативно. При однаковому рівні АТ ризик розвитку ХСК буде визначатись наявністю інших факторів ризику та їх комбінацією.
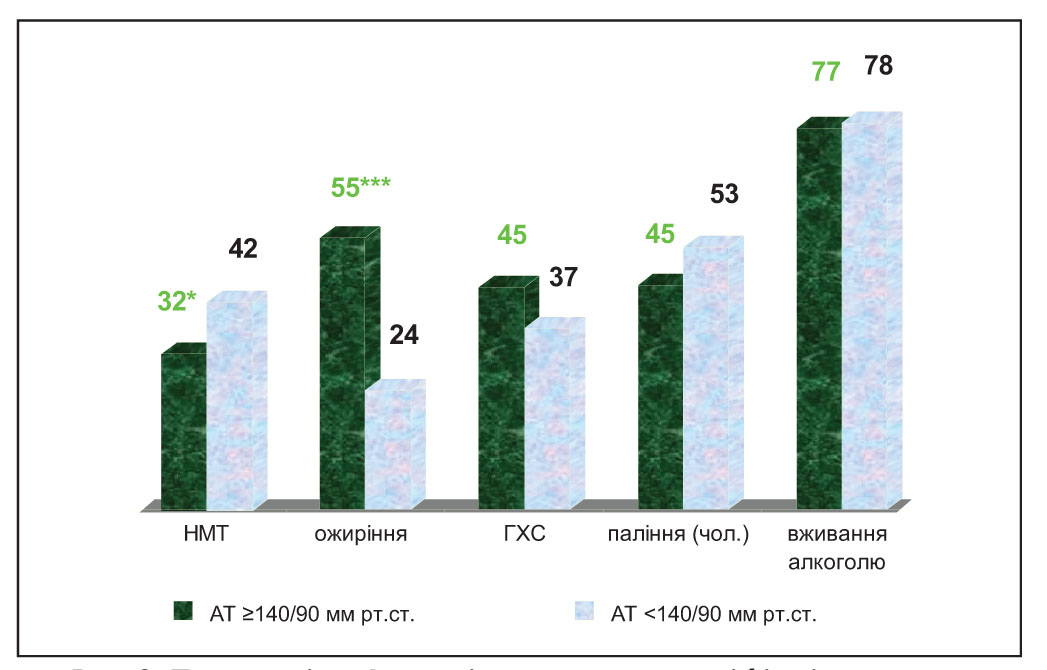
Результати проведеного дослідження свідчать про високу поширеність основних чинників ризику серед осіб із підвищеним АТ (рис. 3).
Серед хворих на АГ 34,9% чоловіків і 29,1% жінок мають надлишкову массу тіла (НМТ), і, відповідно, 46,4 та 61,6% хворих страждають на ожиріння. Таким чином, проблеми, пов’язані з надмірною вагою, мають місце у понад 80% чоловіків і у понад 90% жінок із підвищеним АТ. Слід зазначити, що ожиріння як фактор ризику досить поширене в сільській популяції та визначається серед хворих на АГ чоловіків у 2,8 раза частіше, а серед жінок із АГ – у 2 рази частіше, ніж у осіб із нормальним АТ.
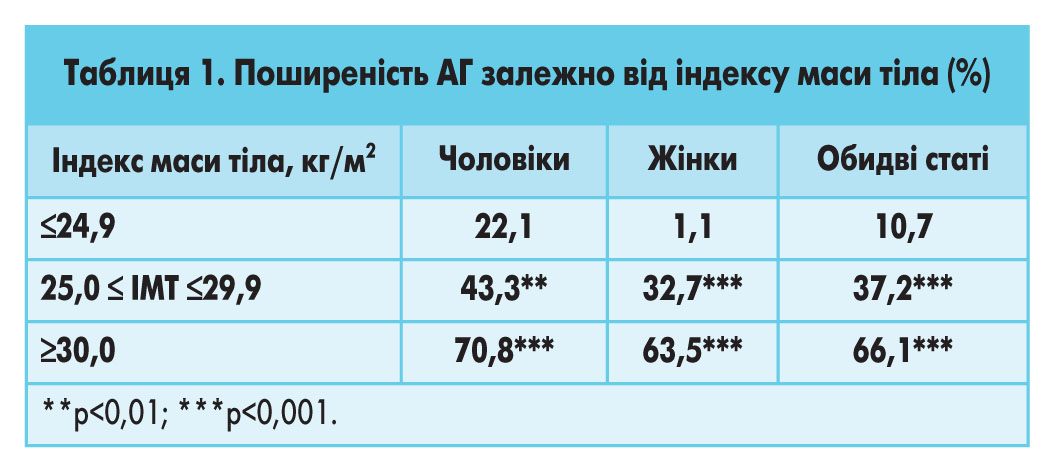
Про наявність прямого тісного зв’язку між масою тіла та рівнем АТ свідчить також аналіз поширеності АГ залежно від індексу маси тіла (ІМТ). Серед сільського населення у пацієнтів із НМТ АГ визначається в 3,5 раза частіше, а у осіб з ожирінням – у 6,2 раза частіше, ніж у обстежених з нормальною масою тіла (табл. 1).
 Майже у половини осіб з АГ (44,7%) виявляється гіперхолестеринемія (ГХС). Аналіз показує, що частота АГ серед сільських мешканців із ГХС становить 54,1%, що в 1,6 раза вище, ніж серед осіб, у яких рівень холестерину <5,2 ммоль/л (р<0,001).
Майже у половини осіб з АГ (44,7%) виявляється гіперхолестеринемія (ГХС). Аналіз показує, що частота АГ серед сільських мешканців із ГХС становить 54,1%, що в 1,6 раза вище, ніж серед осіб, у яких рівень холестерину <5,2 ммоль/л (р<0,001).
Отже, поширеність таких важливих і потенційно коригованих чинників ризику, як НМТ, ожиріння та ГХС, є надзвичайно високою серед осіб з АГ і значною мірою зумовлена особливостями харчування селян, що мають певні відхилення від рекомендованих норм, а саме: надлишковим споживанням жирів, особливо тваринного походження, а отже, продуктів, що містять холестерин; незбалансованістю жирних кислот у складі жирів (співвідношення поліненасичених жирних кислот до насичених становить 0,6 замість 1,0); надмірним вживанням цукру тощо.
Дослідження показало, що серед чоловіків з АГ 45,2% є курцями, до того ж із досить високою інтенсивністю куріння: середня кількість викурених сигарет становить 19,7±0,9 штук на день. Частота цієї шкідливої звички серед жінок з АГ значно менша – 4,1%, а от інтенсивність куріння також висока – 10,2±2,0 сигарети на день. Вживають алкогольні напої 76,8% обстежених із підвищеним АТ.
Цукровий діабет частіше реєструється у осіб з АГ (серед чоловіків у 2,2 раза, а в жіночій популяції – у 1,5 раза) у порівнянні з особами, що мають нормальний рівень АТ.
Одним із компонентів, що характеризують епідеміологічну ситуацію щодо АГ, є стан її контролю в популяції, в основі якого лежать три складові: інформованість населення про наявність захворювання, охоплення медикаментозним лікуванням та ефективність терапії.
Проведене дослідження показало, що в сільській популяції нашої країни знають про наявність АГ 63,0% осіб із підвищеним АТ (50,9% чоловіків і 70,1% жінок), приймають певні антигіпертензивні препарати тільки 43,1% (25,7% чоловіків і 58,7% жінок), а ефективність лікування досягається лише у 10,5% пацієнтів (3,7% чоловіків і 16,9% жінок).
Привертає увагу той факт, що рівень контролю АГ залежить від статі хворих: серед сільських жінок значно вища обізнаність про наявність захворювання, вдвічі більший відсоток охоплених медикаментозним лікуванням і майже в 5 разів вища його ефективність, ніж у чоловіків.
Показник ефективності лікування залежить від багатьох факторів, найважливішими з яких є правильність зроблених лікарем призначень і ретельність їх виконання хворими. Проведене дослідження показало, що нормалізувати підвищений АТ за допомогою одного препарату намагаються 39,4% хворих. Питома вага комбінованої антигіпертензивної терапії становить 60,6%.
Для нормалізації підвищеного АТ за допомогою монотерапії найчастіше (51,2%) призначають інгібітори АПФ. Бета-адреноблокатори приймають 18,6% хворих, блокатори рецепторів ангіотензину ІІ – 8,5%, антагоністи кальцію – 3,9%, частота призначень діуретиків становить 0,8%. За допомогою препаратів другої лінії намагаються нормалізувати тиск 17,0% хворих.
Серед хворих, що застосовують комбіновану антигіпертензивну терапію, переважна більшість пацієнтів (76,8%) приймає 2 препарати, 22,7% осіб – комбінацію з 3 препаратів і 0,5% – комбінацію з 4 препаратів. Комбінована терапія 2 антигіпертензивними засобами найчастіше включає інгібітор АПФ із діуретиком (65,8%), але майже половину цих призначень (46,9%) становить, на жаль, каптоприл/гідрохлортіазид. Серед призначень 3 препаратів майже половина – це препарати 2-го ряду: адельфан езидрекс та норматенс.
Таким чином, проведене дослідження показало, що в сільській популяції значно поширені захворюваність на АГ та її основні чинники ризику, на неналежному рівні контроль АГ. Цілком закономірно, що за наявності незадовільного стану справ із корекцією супутніх предикторів і певних недоліків у медикаментозній терапії ефективність лікування АГ є дуже низькою.
Аналіз динаміки епідеміологічної ситуації щодо АГ серед сільського населення показав, що протягом 6-річного періоду поширеність АГ у цій популяції практично не змінилася, коливаючись у діапазоні від 38,8 до 38,6% у чоловіків і від 35,6 до 35,9% у жінок.
При майже незмінній поширеності АГ реєструється певний перерозподіл питомої ваги її окремих форм. Зменшення частоти ізольованої систолічної (від 26,3 до 20,9%) та змішаної (від 66,3 до 62,0%) форм АГ у популяції треба оцінювати позитивно, тому що, як відомо, у осіб із підвищеним САТ ступінь індивідуального ризику смерті від серцево-судинних захворювань більш високий [2].
Структура АГ залежно від середнього рівня АТ у сільській популяції в цілому протягом 6 років також дещо змінилася. За рахунок зменшення кількості осіб з АГ 3 ступеня з 17,6 до 13,5% зросла питома вага АГ 2 ступеня з 32,5 до 35,4%. Частка хворих з АГ 1 ступеня залишається практично незмінною, коливаючись від 49,9 до 51,1%. Отже, тенденцію щодо перерозподілу ступенів АГ в сільській популяції можна характеризувати як сприятливу.
Результати проведеного нами дослідження свідчать, що на рівень АТ впливає наявність чинників ризику. Якщо рівень АТ при ізольованій АГ можна умовно прийняти за нуль, то при сполученні АГ з одним із факторів ризику САТ зростає в середньому на 5,3 мм рт. ст. (p>0,05), а ДАТ – на 3,1 мм рт. ст. (p>0,05). Сполучення АГ із двома чинниками ризику сприяє збільшенню САТ на 5,4 мм рт. ст. (p>0,05), а ДАТ – на 3,8 мм рт. ст. (p>0,05). Якщо АГ сполучається з трьома та більше факторами ризику, то рівень САТ підвищується на 8,4 мм рт. ст. (p>0,05), а ДАТ – на 5,8 мм рт. ст. (p<0,05).
Аналіз поширеності факторів ризику серед осіб з АГ показує, що за період спостереження частота НМТ практично не змінилася, у той час як розповсюдженість ожиріння і куріння (серед жінок) зросла, а частота ГХС, цукрового діабету, споживання алкоголю та куріння (серед чоловіків) зменшилася (табл. 2).
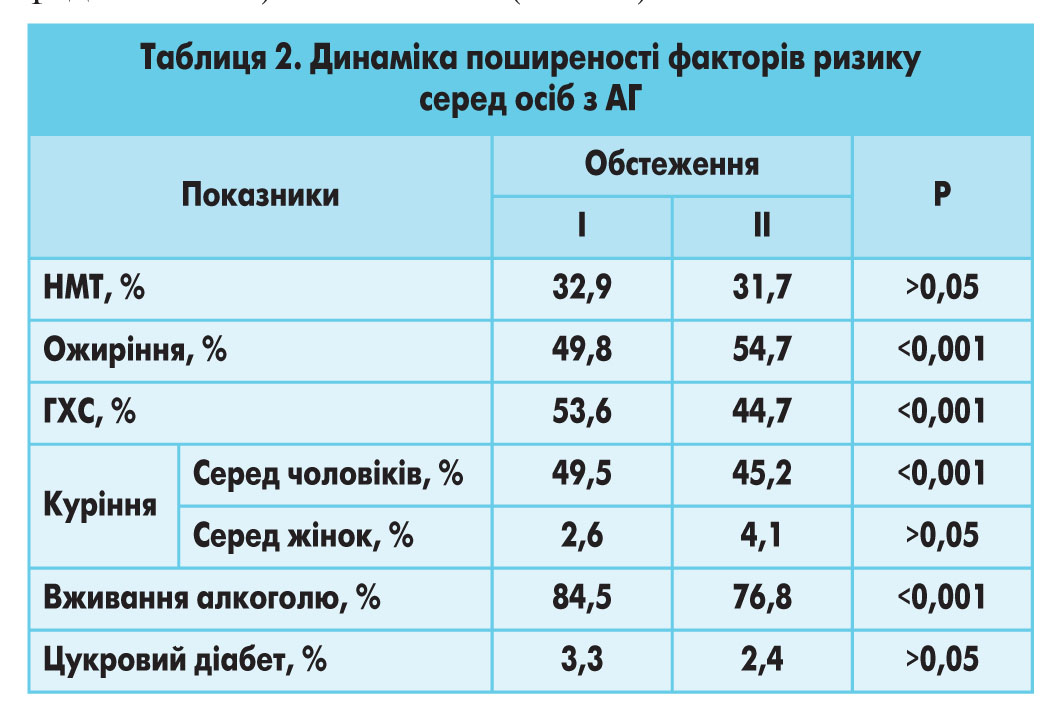
Отже, частота потенційно коригованих факторів ризику серед осіб із підвищеним рівнем АТ залишається надзвичайно високою.
Які ж причини могли призвести до такої динаміки показників у популяції? Серед чинників, що зумовлюють високу загальну та серцево-судинну смертність, розглядають низький рівень життя та низький соціально-економічний статус [9]. Відомо, що рівень освіти значно впливає на профіль ризику. Так, із підвищенням рівня освіти зменшується частота АГ і куріння, збільшується кількість жінок і зменшується кількість чоловіків з нормальною вагою. З одного боку, істотне зростання освітнього рівня впливає на підвищення рівня інформованості людей щодо питань здоров’я та контролю факторів ризику. З іншого боку, значно зменшується кількість осіб, професійна діяльність яких пов’язана з фізичною працею. Саме у таких осіб спостерігається більш високий рівень АТ і вони частіше мають звичку до куріння. У осіб, професійна діяльність яких пов’язана з розумовою працею, частіше реєструються порушення обміну ліпідів та гіподинамія. Сьогодні у фахівців немає єдиної думки щодо впливу рівня освіти на серцево-судинну захворюваність і смертність, а залежність факторів ризику від рівня освіти, скоріше за все, пояснюється більш свідомим ставленням освічених людей до свого здоров’я.
Отримані нами результати дослідження свідчать про те, що протягом 6 років у сільській популяції України освітній рівень населення істотно не змінився, але спостерігається тенденція до збільшення кількості осіб із вищою освітою. Так, відсоток чоловіків з таким освітнім рівнем підвищився з 17,4 до 22,9% (р>0,05), жінок з 18,0 до 22,0% (р>0,05), а кількість осіб із середньою освітою зменшилася від 78,9 до 74,4% (р>0,05) серед чоловіків і від 78,2 до 74,8% (р>0,05) серед жінок.
Що стосується сімейного стану, відомо, що когорти неодружених, розлучених та вдових характеризуються як найбільш несприятливі щодо ризику розвитку серцево-судинних захворювань. Проведений аналіз свідчить, що протягом 6 років у структурі сільської популяції за показником «шлюбний стан» також відбулися певні зміни. Так, збільшилась кількість вдівців з 0,9 до 1,8% (р>0,05) та вдів з 6,6 до 9,7% (р>0,05), розлучених з 4,5 до 5,0% (р>0,05) серед чоловіків та з 9,1 до 13,1% (р>0,05) серед жінок. Виявлені зміни характеризуються як несприятливі щодо ризику серцево-судинних захворювань.
Аналіз динаміки стану контролю АГ у сільській популяції показав, що протягом 6 років відзначається незначне зменшення обізнаності людей про наявність у них захворювання. Стосовно охоплення хворих антигіпертензивним лікуванням та його ефективності визначаються позитивні тенденції, хоча зміни в показниках статистично не вірогідні (табл. 3).
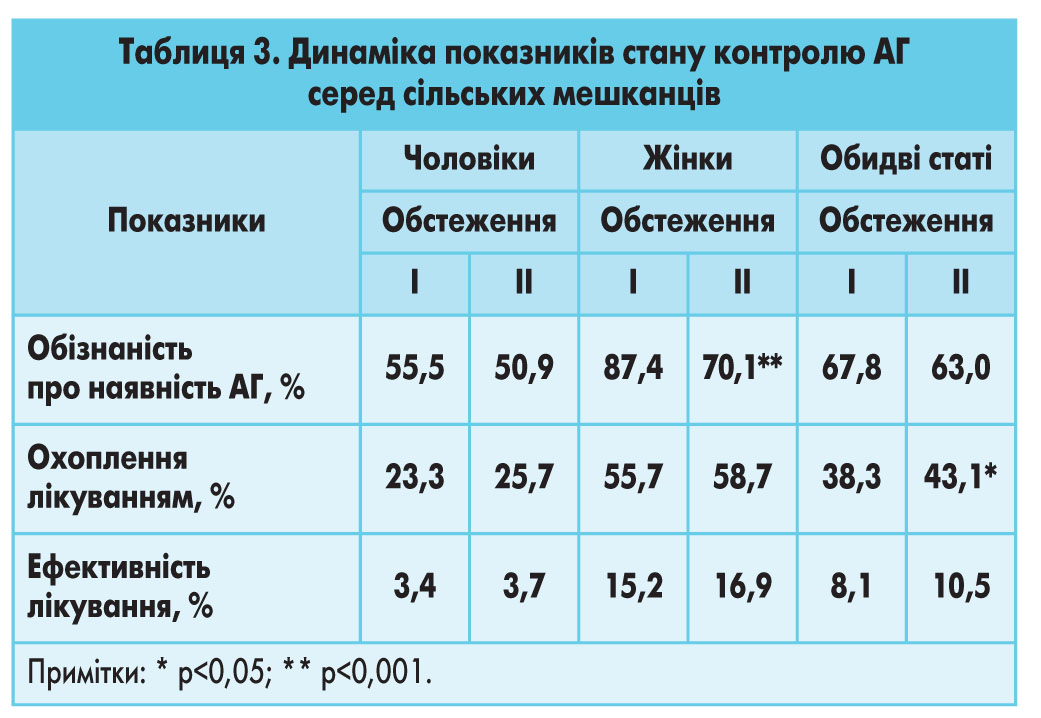
Відомо, що жінки більше уваги приділяють своєму здоров’ю, сумлінніше ставляться до рекомендацій лікаря, ретельніше виконують його призначення. Тому серед жінок, у порівнянні з чоловіками, вірогідно більше осіб, які знають про наявність у них підвищеного рівня АТ, значно більший відсоток охоплених медикаментозним лікуванням і вищий показник його ефективності.
Для зниження ризику розвитку тяжких ускладнень АГ важливим є своєчасне призначення антигіпертензивної терапії, яка обов’язково має включати заходи щодо зміни способу життя. Лікування може починатися з одного препарату, однак слід враховувати здатність будь-якого засобу при монотерапії досягти цільових значень АТ <140/90 мм рт. ст. не перевищує 20-30% від усіх пацієнтів з АГ, окрім хворих із першим ступенем підвищення АТ [8].
У більшості проведених досліджень частіше застосовували комбінації з двох або більше препаратів для зниження рівня АТ. Встановлено, що комбіновану терапію частіше використовують у хворих на цукровий діабет, із хворобами нирок – у тих, хто має високий ризик. Комбіноване лікування АГ має певні переваги порівняно з монотерапією: у першому випадку лікарські засоби можуть призначатися в низьких дозах, що дозволяє уникнути побічних ефектів; доступні фіксовані низькодозові комбінації (два препарати сполучаються в одній пігулці), що спрощує лікування і оптимізує комплаєнс пацієнта; стартове призначення комбінації препаратів може досягти цільового АТ раніше, ніж у разі монотерапії тощо. Отже, комбіноване лікування слід розглядати як терапію першого вибору насамперед за наявності високого серцево-судинного ризику, тобто у тих пацієнтів, у яких рівень АТ перевищує порогові значення САТ >20 мм рт. ст. або ДАТ >10 мм рт. ст., або у хворих із помірним зростанням рівня АТ, але за наявності багатьох асоційованих факторів ризику, субклінічних уражень органів-мішеней, цукрового діабету, ниркового або серцево-судинного захворювання [8].
За результатами проведених нами досліджень упродовж 6-річного періоду динаміку співвідношення монотерапії та комбінованого лікування слід оцінювати як позитивну (рис. 4). Стереотипи медикаментозної терапії АГ у цілому відповідають сучасним концепціям (табл. 4).
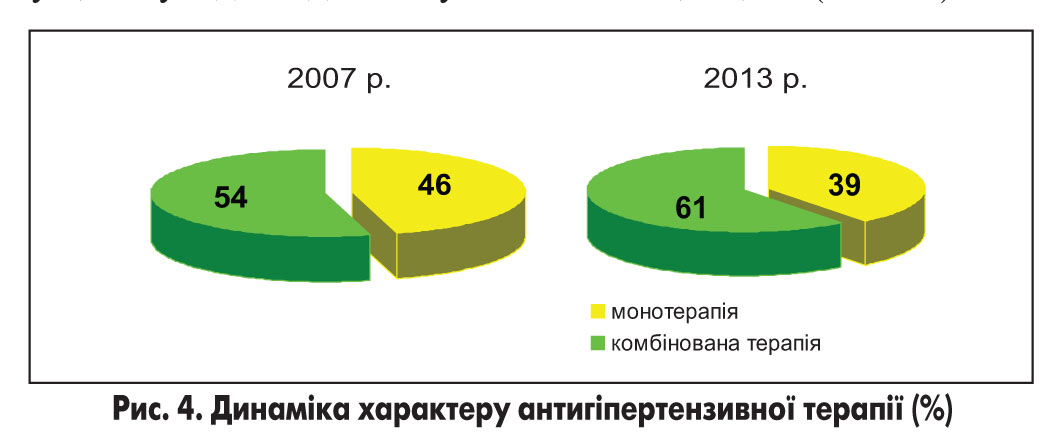
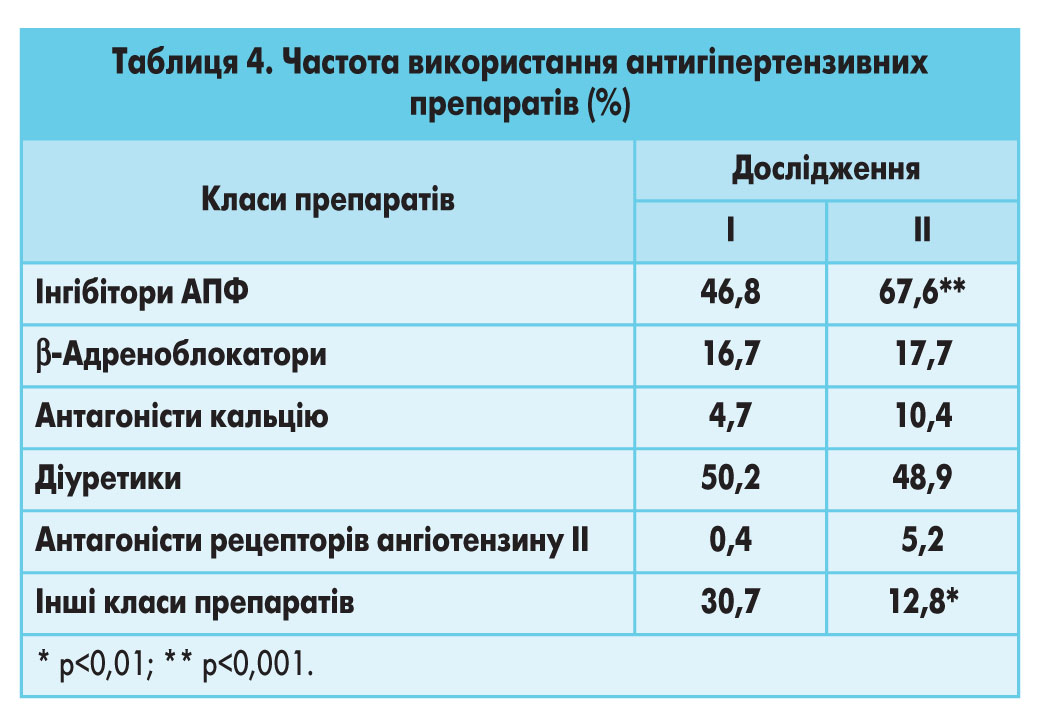
Серед комбінованих препаратів безперечним лідером є сполучення інгібітора АПФ із діуретиком. Протягом 6 років питома вага цього сполучення в структурі комбінованої антигіпертензивної терапії зросла від 52,0 до 65,8%, однак майже половину призначень цієї комбінації незмінно становить каптоприс/гідрохлортіазид (46,9%). Відсоток сполучення β-адреноблокатора з діуретиком за той же період спостереження зменшився від 14,4 до 2,0%.
Комбінацію інгібітора АПФ з антагоністом кальцію приймають 3,0% хворих. Сполучення трьох антигіпертензивних препаратів приймає кожен четвертий пацієнт (22,1%), але половина з них (10,1%) намагаються нормалізувати тиск фіксованими комбінаціями лікарських засобів другого ряду.
Аналіз частоти використання антигіпертензивних препаратів за окремими класами показав, що безперечним лідером є інгібітори АПФ, причому частота їх призначень за 6-річний період збільшилася з 46,8 до 67,6%, кожен шостий хворий (17,7%) приймає β-адреноблокатори, а кожний десятий (10,4%) – антагоністи кальцію. Відсоток препаратів другого ряду в цілому зменшився з 30,7 до 12,8%. (табл. 5).
Отже, проведене дослідження показало, що, незважаючи на існуючі позитивні зміни показників щодо контролю АГ і якості її медикаментозного лікування, поширеність цього захворювання та його основних чинників ризику серед сільського населення залишається високою. Істотний дефіцит знань щодо причин та наслідків підвищеного рівня АТ у осіб з АГ не дозволяє очікувати серед них ні формування досить сильної мотивації до її контролю, ні тим більше усвідомлених зусиль щодо профілактики захворювання й ведення здорового способу життя. Слід ще раз підкреслити про необхідність організації та проведення максимально широкої інформаційної кампанії з питань АГ, у якій провідну роль мають відігравати засоби масової інформації. У той же час не можна недооцінювати роль первинних структур охорони здоров’я. Дуже важливо, щоб знеособлена інформація, яка потрапляє до людини через газету, радіо- або телепередачу, була підкріплена персонально адресованою і конкретно сформульованою порадою медичного працівника. Лікар має пояснити пацієнту важливість проведення лікування, виконання режиму прийому лікарських засобів, наслідки самовільного припинення терапії; переконати хворого у необхідності зміни способу життя з метою зниження до мінімуму впливу виявлених факторів ризику. Більшість відвідувачів поліклінік висловлюють бажання отримувати інформацію про здоров’я, засоби його збереження та зміцнення від лікарів, які, на жаль, недостатньо використовують ресурс контакту й спілкування з пацієнтами для проведення детального і повного профілактичного консультування [1].
Стан справ стосовно немедикаментозної корекції АГ також є незадовільним через поверхове ставлення лікарів до проблеми контролю АГ, нерозуміння її найважливіших принципів, а інколи й небажання дотримуватися їх. У подібній ситуації цілком закономірно, що ефективність лікування АГ залишається низькою.
У наш час набула поширення нова медична спеціальність «лікар загальної практики – сімейної медицини», основним завданням якої є профілактика захворювань і навчання пацієнта. Сімейний лікар має унікальну можливість успішно лікувати АГ, коригувати чинники ризику хворих за допомогою медикаментозних і немедикаментозних втручань. Однак ставлення більшості медичних працівників до профілактики, ефективності заходів щодо зміни способу життя залишається скептичним. Так, 56% опитаних лікарів вважають, що результати профілактики є незначними та не виправдовують докладених зусиль [7]. Медичні працівники недостатньо поінформовані щодо критеріїв та методів корекції факторів ризику розвитку АГ, під час призначення лікування хворим орієнтуються не на ступінь ризику ускладнень АГ, а на одну з її складових – рівень АТ [1].
Несприятлива епідеміологічна ситуація щодо АГ свідчить про необхідність організації та проведення максимально широкої інформаційної кампанії з питань АГ, зокрема, серед сільського населення. Її провідними учасниками повинні бути засоби масової інформації разом із медичними працівниками первинних структур охорони здоров’я. Вирішення поточних проблем сприятиме покращенню профілактики і лікування АГ зокрема та серцево-судинних захворювань у цілому.
Література
1. Еганян Р.А., Ощепков Е.В., Шатерникова И.Н. и соавт. Информированность врачей первичного звена здравоохранения в области профилактики артериальной гипертонии и факторов риска ее развития // Профилактика заболеваний и укрепление здоровья. – 2003. – № 3. – С. 6-10.
2. Кваша О.О. Популяційна оцінка внеску факторів ризику серцево-судинних захворювань в смертність за даними 20-річного проспективного дослідження / Автореф. дис. на здоб. наук. ступеня д-ра мед. наук. – К. – 2008. – 40 с.
3. Константинов В.В., Деев А.Д., Баланова Ю.А. и соавт. Профиль риска сердечно-сосудистого здоровья и его вклад в выживаемость у мужчин и женщин Москвы в возрасте 35-64 лет // Профилактическая медицина. – 2013. – № 1. – С. 3-7.
4. Концевая А.В., Калинина А.М., Концевая Т.Б., Омельяненко М.Г. Факторы, определяющие эффективность контроля артериальной гипертонии, и приоритеты в управлении этими факторами // Профилактика заболеваний и укрепление здоровья. – 2006. – № 4. – С. 3-6.
5. Настанова та клінічний протокол надання медичної допомоги «Артеріальна гіпертензія». – К. – 2012. – 106 с.
6. Оганов Р.Г., Шальнова С.А., Деев А.Д. и соавт. Артериальная гипертония и ее вклад в смертность от сердечно-сосудистых заболеваний // Профилактика заболеваний и укрепление здоровья. – 2001. – № 4. – С. 11-15.
7. Фролова Е.В., Плавинский С.Л., Моисеева И.Е. и др. Эффективность немедикаментозной коррекции артериальной гипертензии в общей врачебной практике // Кардиология. – 2004. – № 5. – С. 35-39.
8. ESH/ESC Gnidelines for the management of arterial hypertension // Артериальная гипертензия. – 2013. – № 4. – С. 62-157.
9. Galobardes B., Costanza M.C., Bernstein M.S. et al. Trends in risk factors for lifestyle-related diseases by socioeconomic position in Geneva, Switzerland, 1993-2000: health inequalities persist // Am.J.Pub.health. – 2003. – 93(8), p. 1302-1309.