8 січня, 2017
Набряк головного мозку при ішемічному інсульті: профілактика та лікування
Ішемічний інсульт нерідко супроводжується розвитком набряку головного мозку, що значно погіршує його прогноз. У той же час низка заходів з профілактики та адекватна терапія, якщо набряк все ж таки виник, здатні суттєво покращити результати лікування.
Про сучасні підходи до ведення пацієнтів з ішемічним інсультом та набряком головного мозку учасникам Симпозіуму центральної Європи з неврології, нейрохірургії та психіатрії «Карпати» розповіла завідувач кафедри неврології та нейрохірургії Івано-Франківського національного медичного університету, доктор медичних наук, професор Вікторія Анатоліївна Гриб.
Патогенез набряку головного мозку при ішемічному інсульті
Для розуміння менеджменту попередження та лікування набряку мозку у хворих з ішемічним інсультом професор нагадала практичним лікарям певні постулати водно-електролітного балансу та його порушення.
Порожнина черепа – це, перш за все, обмежений об’єм. Згідно з доктриною Монро-Келлі всередині нього має утримуватися динамічна рівновага трьох складових: мозку, ліквору й крові. При збільшенні об’єму одного з інгредієнтів або при появі нового, наприклад гематоми, об’єм решти складових компенсаторно зменшується. Якщо цього не відбувається, спостерігається підвищення внутрішньочерепного тиску (ВЧТ) і розвиток дислокації мозку. Доктрина Монро-Келлі існує більше двохсот років і добре поєднується з концепцією попередження вторинної ішемії головного мозку при ішемічному інсульті. Схематично можна представити наступну послідовність подій. Наростаюча ішемія мозку викликає його набряк із збільшенням об’єму церебральної тканини. Підвищення мозкового об’єму супроводжується збільшенням ВЧТ. Внутрішньочерепна гіпертензія перешкоджає адекватному кровоплину, знижуючи церебральний перфузійний тиск. Це, у свою чергу, поглиблює ішемію і набряк мозку. Відповідно до доктрини для профілактики вторинних пошкоджень необхідно проводити заходи щодо забезпечення адекватної церебральної перфузії і оксигенації, що зменшує вірогідність поширення ішемічних пошкоджень і набряку мозку. Отже, ці лікувальні дії фактично є засобами протинабрякової терапії.
Чим же по суті є набряк? Це збільшення кількості рідини в тканинах за межами судин. Коли мова йде про водно-електролітний гомеостаз організму, всю рідину поділяють на дві частини: більша частина знаходиться всередині клітини (66%), а менша – позаклітинно, розподіляючись в судинах та інтерстиції. Утримуючи об’ємне співвідношення між цими трьома секторами (внутрішньоклітинний, інтерстиціальний (міжклітинний) та внутрішньосудинний простори), забезпечуємо нормальне функціонування організму. При збою цього балансу клітина або бубнявіє, або зморщується, або ж спостерігається набряк мозку – накопичення рідини в міжклітинному просторі.
Щоб зберегти рівновагу трьох основних секторів в організмі, слід розуміти їх властивості. Так, плазма (внутрішньосудинний простір) та інтерстиціальна рідина відрізняються за складом тільки за рахунок концентрації білків; в інтерстиції білка менше. Така різниця створює колоїдно-осмотичний тиск, що дозволяє переміщувати рідину з інтерстицію в судинне русло. А електролітний склад цих двох рідин однаковий.
Для того, щоб клітина нормально функціонувала, і температура, і склад цитоплазми повинні утримуватися у вузьких межах нормального гомеостазу. Склад цитоплазми сильно відрізняється від складу інтерстиціальної рідини. Але осмолярність внутрішньоклітинної та інтерстиціальної рідин однакові.
Весь обмін речовин між клітиною та інтерстиціальним простором відбувається через клітинну мембрану. Підтримка гомеостазу – енергоємний процес, тому гіпоксія і голод – це основні фактори клітинного ушкодження.
Отже, метою осмотичної регуляції є підтримка постійного об’єму клітини. Простими осмолітами – речовинами, що впливають на переміщення води через клітинну мембрану для підтримки об’єму клітини – є неорганічні іони, такі як натрій, калій, хлор, магній, кальцій, іони фосфату, сульфату і гідрокарбонату. Натрію, калію і хлору належить найбільша роль в регуляції об’єму клітини. Крім того, всі органічні речовини, розчинені в цитоплазмі, також беруть участь у підтримці осмотичної рівноваги відповідно до законів осмосу.
Na+ – це основний катіон, що створює електричний потенціал позаклітинної рідини: в нормі в клітині – від’ємний заряд, в інтерстиціальному просторі – позитивний. Рівень концентрації Na+ формує осмолярність плазми та інтерстиціальної рідини. Цей електроліт майже повністю відсутній в цитоплазмі і не проходить в клітину. Клітинна мембрана вільно пропускає тільки воду і речовини, що розчинні в жирах. Це кисень, вуглекислий газ, сечовина, етанол і метанол. Інші розчинні речовини проходять через клітинну мембрану через спеціально керовані канали або в результаті активного транспорту, що виконують білки-переносники. Тому зниження концентрації Na+ в інтерстиції призводить до переміщення води в клітину – «клітина бубнявіє». Підвищення концентрації Na+ в інтерстиції призводить до переміщення води з клітини в міжклітинний простір – «клітина зморщується».
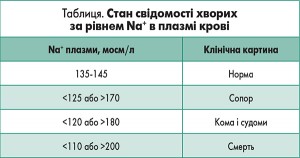
В таблиці відображено стан свідомості хворих за рівнем Na+ в плазмі крові.
Доповідач нагадала, що будь-який набряк – це збільшення кількості екстрасудинної рідини. За механізмом розвитку набряк головного мозку може бути цитотоксичним, вазогенним, інтерстиціальним, а також осмотичним.
Перший варіант набряку, цитотоксичний, який ще називають набубнявінням головного мозку, зумовлений порушенням проникності мембран внаслідок несправності калій-натрієвого насосу, коли в клітині накопичується Na+, а разом з ним і вода. Робота Na+-K+-АТФази досить енерговитратна: для викидання всього трьох іонів Na+ з клітини необхідно досить багато енергії для перетворення АДФ у АТФ. Це неможливо при ішемії і досить проблематично при гіпоксії. Цитотоксичний набряк локалізується переважно в сірій речовині головного мозку, там, де розташовані тіла нейронів – найбільш енергозалежних клітин.
Вазогенний набряк (це і є власне набряк) виникає при порушенні функцій гематоенцефалічного бар’єру, що призводить до підвищення проникливості мозкових капілярів, внаслідок чого відбувається ексудація білків, а також будь-яких інших розчинених в плазмі речовин й рідини у міжклітинний простір. Небезпека цього набряку залежить від кількості ушкоджених капілярів. Він більш виражений у білій речовині головного мозку. Гідростатичний набряк як варіант вазогенного спостерігається при гострій гіпертензійній енцефалопатії в результаті прямої передачі гідростатичного тиску на капіляри головного мозку і найчастіше виникає на тлі гіперволемії. Перитуморозний набряк мозку за механізмом розвитку також вважається варіантом вазогенного.
Осмотичний набряк розвивається в результаті порушення осмотичного градієнту внутрішньоклітинного і внутрішньосудинного секторів при непошкодженому гематоенцефалічному бар’єрі. При цьому вода переміщується із судинного русла в тканину мозку, що спостерігається при надлишковому вживанні води і при розвитку синдрому надмірної секреції антидіуретичного гормону, в умовах гемодіалізу або при швидкій корекції гіперглікемії при лікуванні гіперосмолярно-гіперглікемічного стану.
Інтерстиціальний набряк ще називають гідроцефальним; він розвивається при арезорбтивній або оклюзійній гідроцефалії. Під впливом підвищеного лікворного тиску відбувається посилена фільтрація ліквора в перивентрикулярну зону мозку, що виявляється зниженням щільності мозкової речовини за даними комп’ютерної томографії.
Зазвичай при набряку мозку має місце поєднання кількох механізмів.
У патогенезі набряку головного мозку при ішемічному інсульті найважливішу роль відіграють два компоненти – цитотоксичний та вазогенний.
Так, внаслідок ішемії з критично низьким енергетичним потенціалом і викликаної нею аноксичної деполяризації порушується функція калій-натрієвого насосу, в результаті чого калій виходить, а натрій, навпаки, заходить у надмірній кількості в клітини. Вода за законом осмосу надходить слідом за натрієм в клітини нейроглії та нейрони, що викликає цитотоксичний набряк головного мозку. Виникає набубнявіння нейронів і перш за все астроцитів, які розташовані навколо капілярів. Важливим є те, що і ендотеліоцити також бубнявіють. Якщо швидко відновити кровотік, відбувається регрес цих змін. Але при тривалій ішемії просвіт капілярів за рахунок набубнявілих структур (ендотелію – зсередини і астроцитів – ззовні) звужується (судини не спазмують!) настільки, що навіть після відновлення плину кров не надходить в капіляри, проникливість гематоенцефалічного бар’єру ще більше збільшується, а набряк наростає.
Водночас внаслідок ішемії також відбувається пошкодження гематоенцефалічного бар’єру. Доповідач нагадала, що особливістю церебральних капілярів є дуже щільні контакти між ендотеліальними клітинами порівняно з іншими тканинами організму. Це необхідно для того, щоб вода та інші компоненти крові взагалі не проникали між ендотеліоцитами, тобто щоб не відбувався пасивний транспорт. Весь обмін речовин через гематоенцефалічний бар’єр здійснюється через мембрани ендотеліоцитів. Ішемія при інсульті вражає не тільки нейрони та нейроглію, але й ендотеліоцити мозкових капілярів, викликаючи накопичення в них рідини. Внаслідок цитотоксичного набряку ендотеліоцитів контакти між ними розтягуються, слабшають, тобто створюються умови для проникнення рідини у міжклітинний простір.
Предиктори розвитку набряку головного мозку й основні напрями профілактики
Набряк головного мозку в пацієнтів з ішемічним інсультом може розвиватись із різною швидкістю. В деяких випадках має місце блискавичний перебіг (24-36 год), в інших – поступово прогресуючий (протягом кількох днів). Чим повільніше це відбувається, тим більше можливостей у лікарів зупинити його прогресування.
У яких же пацієнтів варто очікувати розвитку набряку мозку, щоб застосувати відповідні профілактичні заходи? На жаль, високоспецифічних методів прогнозування на сьогодні немає, однак деякі закономірності все ж таки виявлені. Так, предикторами та факторами ризику розвитку набряку мозку на тлі ішемічного інсульту є:
– дифузне сповільнення і збільшення амплітуди дельта-активності на електроенцефалограмі у перші 24 години;
– такі симптоми, як геміплегія, тотальна або виражена афазія, виражена дизартрія, парез погляду, ніглект, ранній синдром Горнера, рання нудота та блювання;
– ступінь тяжкості інсульту за шкалою NIHSS (National Institutes of Health Stroke Scale) більше 20 балів для домінуючої півкулі та більше 15 балів для недомінуючої;
– застійна серцева недостатність;
– лейкоцитоз;
– жіноча стать.
Профілактика набряку головного мозку при інсульті передбачає оптимізацію перфузії, оксигенації та венозного дренажу, зниження метаболічних потреб мозку, уникнення втручань, що можуть погіршувати іонний та осмолярний градієнт. Говорячи про конкретні заходи, доповідач підкреслила необхідність контролю та підтримки нормального артеріального тиску, згадала про підвищене положення верхньої частини тіла (приблизно на 30 градусів), достатнє харчування (ентеральне чи парентеральне), емоційний спокій. Важливим є моніторинг кількості рідини, що вводиться і виводиться, і аналіз водно-електролітного статусу з контролем і підтримкою осмолярності крові. Неприпустимим є використання осмотично активних препаратів в умовах гіпернатріємії і гіпоосмолярних синдромів.
Слід враховувати, що в людини масою 70 кг втрата води при мінімальних фізичних навантаженнях приблизно становить: сеча – 1500 мл (60%), втрата через шкіру і легені – 700 мл (28%), піт – 200 мл (8%), фекалії – 100 мл (4%), всього – 2500 мл. При підвищенні температури тіла на 1 градус організм втрачає ще 500 мл рідини. Надходження рідини становить: випита рідина – 1500 мл (60%), їжа – 750 мл (30%), метаболічна вода – 250 мл (10%), всього – 2500 мл. Рекомендовано утримувати позитивний водний баланс, дотримуючись постулатів 3H-терапії: керована артеріальна гіпертензія та гіперволемічна гемодилюція (Triple-H: Нypertension, Нypervolemia, Нemodilution).
На осмолярність крові при інсульті можуть впливати зовнішні чинники, наприклад неадекватна інфузійна терапія або, що спостерігається частіше, відсутність питного режиму, недостатнє харчування. Якщо осмолярність плазми знижується до <290 осмоль/л, рідина починає переміщуватися з судинного русла до тканин, зокрема головного мозку, що викликає його набряк. Отже, у пацієнтів з інсультом важливо контролювати осмолярність крові (бажано кілька разів на день, оскільки рівень швидко змінюється) та підтримувати її в діапазоні 290-320 осмоль/л (в нормальному стані осмолярність крові становить 280-300 осмоль/л). Для розрахунку рівня осмолярності використовуються наступні формули:
2×Na++глюкоза+сечовина
або
2×(Na++K+)
або
1,862×(Na++глюкоза+сечовина)+9.
Найбільш доступним, але досить приблизним може бути наступний розрахунок осмолярності крові:
Na+×2
Особливості ведення пацієнтів із інсультом, ускладненим набряком мозку
З того часу, як в 1919 році було встановлено вплив осмолярності на вміст води в мозку, доведене введення гіпертонічних розчинів стало наріжним каменем в лікуванні набряку мозку і внутрішньочерепної гіпертензії. Згідно з доктриною Монро-Келлі підвищений ВЧТ лікували, впливаючи на об’єм інтракраніальних судин за допомогою гіпервентиляції або зменшуючи об’єм ліквору. В ургентних випадках зменшували об’єм мозку шляхом введення гіпертонічних розчинів, зокрема сорбітолу, або зниження в’язкості крові (гемодилюція!), або ж вазоконстрикції (не розширювати судини!). Для зниження ВЧТ також використовували осмотерапію.
Підкреслено, що останнім часом в іноземній літературі дедалі рідше зустрічається поняття «протинабрякова терапія». Воно замінене термінами «корекція внутрішньочерепної гіпертензії» або «зниження ВЧТ».
При веденні пацієнтів з інсультом та набряком головного мозку доповідач порадила керуватися в першу чергу рекомендаціями Американської асоціації серця (AHA) та Американської асоціації інсульту (ASA) – єдиним на сьогодні досить детальним клінічним керівництвом з цієї теми, що було опубліковане у 2014 році.
Згідно з цією клінічною настановою значна роль у веденні пацієнтів з інсультом та набряком головного мозку відводиться адекватній інфузійній терапії з використанням ізотонічних розчинів (клас рекомендації IIb, рівень доказів С). При її проведенні не рекомендовано використання гіпотонічних чи гіпоосмолярних розчинів (клас рекомендації III, рівень доказів С). Доповідач підкреслила, що інфузійну терапію слід проводити під контролем діурезу (мета – нульовий баланс рідини).
Осмотичні діуретики (манітол, гіпертонічні та гіперосмолярні розчини) не рекомендовано застосовувати з профілактичною метою при інсульті (клас рекомендації III, рівень доказів С), але їх призначення доцільне при прогресуючому погіршенні набряку головного мозку (клас рекомендації IIа, рівень доказів С). Загалом застосування осмодіуретиків як гіперосмолярних розчинів може призвести до порушення функціонального стану гематоенцефалічного бар’єру за рахунок збільшення міжендотеліальних щілин. Як підкреслила доповідач, салуретики у лікуванні набряку головного мозку використовувати взагалі заборонено.
Конкретні цільові показники артеріального тиску в цієї категорії хворих не встановлені, але при вираженій гіпертензії (>220/105 мм рт. ст.), що характеризується високим ризиком геморагічної трансформації, варто розглянути доцільність антигіпертензивної терапії (клас рекомендації IIb, рівень доказів C).
Дуже важливим є агресивне лікування серйозних порушень серцевого ритму (фібриляція передсердь з швидкою шлуночковою відповіддю) з подальшим його моніторингом (клас рекомендації I, рівень доказів C).
Ефективність гіпотермії, барбітуратів та кортикостероїдів при набряку мозку в пацієнтів з ішемічним інсультом не доведено, тому на сьогоднішній день ці методи не рекомендовані до рутинного застосування (клас рекомендації III, рівень доказів С). Окрему увагу доповідач приділила недоцільності використання у цієї категорії хворих кортикостероїдів, хоча в реальній клінічній практиці їх досить часто використовують за цим показанням у складних ситуаціях, вважаючи це кроком відчаю. Ці препарати ефективні при вазогенному набряку, що супроводжує пухлини, запальні процеси, хірургічні втручання тощо, але згідно з результатами відповідного огляду Кокранівського товариства вони виявились неефективними при ішемічному інсульті.
Що стосується температурного режиму, то оскільки ефективність гіпотермії не доведено, визнано доцільним підтримувати нормальну температуру (клас рекомендації IIа, рівень доказів С).
У пацієнтів, що перенесли інсульт, ризик тромбоемболічних ускладнень є дуже високим, тому вони потребують проведення тромбопрофілактики. З цією метою слід використовувати підшкірне введення нефракціонованого гепарину або низькомолекулярні гепарини (клас рекомендації I, рівень доказів С). У той же час пацієнтам з інсультом та набряком головного мозку згідно з рекомендаціями AHA/ASA‑2014 не рекомендовано призначення внутрішньовенного гепарину або комбінації антиагрегантів – аспірину і клопідогрелю (клас рекомендації III, рівень доказів С) у зв’язку з підвищенням ризику геморагічної трансформації. Монотерапію аспірином у пацієнтів з набряком головного мозку можна продовжити.
Недоцільною визнана профілактика судом за їх відсутності у пацієнта з огляду на відносно невисокий ризик розвитку цього ускладнення (клас рекомендації III, рівень доказів С).
Важливе місце у рекомендаціях посідають нейрохірургічні методи лікування. Зокрема, у пацієнтів віком <60 років з одностороннім інфарктом у басейні середньої мозкової артерії, неврологічний статус яких невпинно погіршується протягом 48 годин, незважаючи на максимальну медикаментозну терапію, ефективним методом лікування визнано декомпресійну краніектомію (клас рекомендації I, рівень доказів В). Відповідно, у пацієнтів із мозочковим інсультом і погіршенням неврологічного статусу, незважаючи на потужну медикаментозну терапію, рекомендовано виконання субокципітальної краніектомії (клас рекомендації I, рівень доказів В). У якості критерію відбору пацієнтів для хірургічного втручання експерти AHA/ASA рекомендують зниження рівня свідомості (клас рекомендації IIa, рівень доказовості А). Ефективність та оптимальний час проведення декомпресійної краніектомії у пацієнтів старших за 60 років не визначено (клас рекомендації IIa, рівень доказовості А).
В керівництві підкреслюється, що рутинний моніторинг внутрішньочерепного тиску при гемісферному ішемічному інсульті не показаний (клас рекомендації III, рівень доказів С). Ця рекомендація пояснюється тим, що клінічне погіршення частіше за все зумовлене зміщенням серединних структур, таких як таламус і стовбур головного мозку, а не глобальним підвищенням внутрішньочерепного тиску. Існує достатньо доказів того, що в перші дні після розвитку гемісферного ішемічного інсульту внутрішньочерепний тиск взагалі не підвищується й надалі може бути меншим за 20 мм рт. ст. навіть у пацієнтів з тяжким набряком мозку. В той же час у пацієнтів з мозочковим інсультом може виникнути гостра гідроцефалія. Таким пацієнтам рекомендується вентрикулостомія у поєднанні з декомпресійною краніектомією (клас рекомендації I, рівень доказів С).
Комплексна нейропротекція
Зосереджуючись на єдиній проблемі при інсульті –захисті тканини мозку (нейрону, глії), – потрібно діяти багатовекторно, враховуючи численність патогенетичних ланок. Необхідна комплексна нейропротекторна програма, спрямована на підтримку адекватної церебральної перфузії, своєчасного попередження/усунення водно-електролітних порушень, енергозабезпечення, комплексний захист нейронів від пошкодження.
Більшість пацієнтів з гострим інсультом вже при надходженні до стаціонару мають симптоми дегідратації, що в подальшому асоціюватиметься з несприятливим перебігом і наслідками при невчасній інфузійній терапії. Рекомендується стартове введення фізіологічного розчину натрію хлориду. Крім достатньої волемії ця опція забезпечує й адекватну осмолярність крові, попереджуючи/усуваючи набубнявіння-набряк мозку.
В українській фармацевтичній мережі нещодавно з’явився комплексний вітчизняний інфузійний середник-нейропротектор Нейроцитин® виробництва ТОВ «Юрія-Фарм». Його унікальність полягає в тому, що це готовий ізотонічний сольовий розчин для інфузій із збалансованим вмістом електролітів: крім натрію хлориду він містить калій хлорид, кальцій хлорид дигідрат, фізіологічний буфер натрію лактату; а також цитиколін. Лактат, який входить до складу препарату, перетворюється на аніони бікарбонату, присутність яких змінює реакцію крові в лужний бік, що є позитивним моментом в умовах метаболічного ацидозу.
Покращення метаболізму клітин в зоні пенумбри, в зоні набряклих тканин є обов’язковою умовою їх структурного збереження. Пошук універсального нейропротектора продовжується й надалі. Понад 1000 потенційних нейропротекторів було випробувано у доклінічних дослідженнях. Майже 200 з них при ішемічному інсульті виявилися невдалими. За результатами клінічних досліджень, описаних J.P. Mohr (2011), що включали в схеми лікування хворих з ішемічним інсультом антагоніст кальцію – німодипін, антагоністи глютамату, препарати магнію, антагоністи AMPA, непрямі модулятори глютамату, інші модулятори нейротрансміттерів, опоїдні анатагоністи, GABA-агоністи, скавенджери вільних радикалів, протизапальні ефектори, тільки деякі препарати, які містили трофічні фактори та виступали мембраностабілізаторами, довели свою ефективність. Одним з цих середників є цитиколін.
Під час ішемії в мозку відмічається дефіцит холіну; для забезпечення синтезу нейромедіаторів, що потребує холіну, мембранні фосфоліпіди піддаються гідролізу. В свою чергу, цитиколін рятує від такого «аутоканібалізму», забезпечуючи достатній рівень холіну для синтезу нейромедіаторів, зокрема ацетилхоліну, й попереджаючи гідроліз фосфоліпідів. Тим самим він стабілізує функцію іонних насосів, що попереджує набубнявіння клітин мозку. Крім того, цитиколін знижує експресію прокаспаз та інших білків, що беруть участь у апоптозі нервових клітин після ішемії.
Отже, лише одночасна корекція метаболічних та волемічних порушень може бути ефективною. Враховуючи склад Нейроцитину, зазначений середник спроможний здійснити комплексну нейропротекцію на тлі адекватної підтримки водно-електролітного балансу для легшого перебігу інсульту, а також наймінімальнішого неврологічного дефіциту після нього.
Підготував В’ячеслав Килимчук