8 січня, 2017
Тазовий біль: неврологічні та ортопедичні аспекти
За оцінками ВООЗ, приблизно кожна п’ята людина на Землі страждає від тазового болю. Під цим терміном розуміють будь-який біль, локалізований внизу живота, в області промежини або в попереково-крижовій ділянці. Слід зазначити, що біль в тазу є симптомом багатьох захворювань і може бути причиною звернення до лікарів різних спеціальностей (ортопедів, неврологів, гінекологів, урологів, терапевтів тощо), і зазвичай його діагностика потребує мультидисциплінарного підходу. Про основні неврологічні та ортопедичні причини тазового болю та сучасні підходи до його лікування учасникам конференції «Сучасні аспекти клінічної неврології», що відбулася навесні у м. Яремче, нагадали провідні вітчизняні фахівці.
Точку зору ортопеда-травматолога на проблему тазового болю представив керівник Клініки сучасної ортопедії, доктор медичних наук Руслан Олексійович Сергієнко.
На початку своєї доповіді він зазначив, що залежно від анатомічного субстрату тазові болі поділяють на:
• артрогенні (пошкодження суглобової губи та суглобового хряща вертлюжної западини, пошкодження суглобового хряща голівки стегна, деформуючий коксартроз, ревматоїдний артрит з ураженням кульшового суглоба, фемороацетабулярний конфлікт, аваскулярний некроз голівки стегна, вільні кістково-хрящові тіла, пошкодження капсульно-зв’язкового апарату кульшового суглоба);
• тендогенні (гострі травми сухожилків таза, ARS-синдром);
• міогенні (травми м’язів таза, міофасціальний біль);
• остеогенні (травматичні та стресові переломи проксимального відділу стегнової кістки та кісток таза);
• симфізогенні (лонний симфізит, нестабільність лонного зчленування);
• інгвінальні (грижі);
• нейрогенні (нейропатії, корінцеві болі тощо);
• лімфогенні (лімфаденіт);
• вісцеральні та урогенітальні (апендицит, аднексит, простатит тощо).
Перші чотири групи мають найбільше відношення до ортопедо-травматологічної практики. Але оскільки розглянути усі ортопедичні причини тазового болю у рамках однієї доповіді нереально, доповідач зупинився на тих патологічних станах, з якими недостатньо обізнані лікарі, що часто призводить до помилок у діагностиці та лікуванні.
Руслан Олексійович зазначив, що нерідкою причиною тазового болю виступає фемороацетабулярний конфлікт, який, на жаль, не дуже добре відомий лікарям і тому рідко діагностується. Цим терміном називають хронічну травматизацію суглобової губи або краю вертлюжної западини головкою або шийкою стегнової кістки внаслідок вроджених чи набутих порушень їх конгруентності. При цьому виділяють три типи цієї патології. При диспластичній вертлюжній западині розвивається конфлікт ацетабулярного типу (рincer, «горіходавка»), а при патологічних змінах голівки та шийки стегнової кістки – феморального типу (cam). Та найчастіше спостерігається його змішаний варіант (рис. 1).
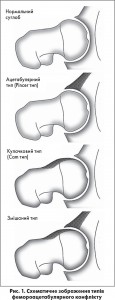
Сприяють формуванню фемороацетабулярного конфлікту різноманітні захворювання та вади розвитку: хвороба Легга-Кальве-Пертеса, вроджена дисплазія стегна, юнацький епіфізеоліз, асептичний некроз голівки стегна, неправильно зрощені переломи, протрузія чи ретроверсія вертлюжної западини тощо.
Важливо пам’ятати, що фемороацетабулярний конфлікт не тільки є причиною болю та функціональних обмежень для пацієнта, але й небезпечний раннім розвитком остеоартрозу.
На відміну від схожого за клінічними проявами деформуючого коксартрозу фемороацетабулярний конфлікт виявляють переважно у людей молодого і середнього віку (20-40 років), причому за типом рincer частіше у жінок, а за типом cam – у чоловіків.
Клінічно фемороацетабулярний конфлікт проявляється болем в пахвинній ділянці, який іррадіює по зовнішній поверхні стегна та колінного суглоба та посилюється при згинанні та внутрішній ротації стегна. Відповідно, найбільш чутливий діагностичний тест передбачає згинання кульшового суглоба до кута 90 градусів, приведення і виконання внутрішньої ротації стегна (імпіджмент-тест), тобто створення умов для зіткнення шийки стегна з вертлюжною губою.
Рентгенологічними ознаками фемороацетабулярного конфлікту за типом рincer можуть бути: coxa profunda (дно суглобової западини знаходиться медіальніше іліосідничної лінії); protrusio acetabuli – протрузія вертлюжної западини (край голівки стегнової кістки заходить за іліосідничну лінію); зменшення індексу екструзії голівки стегнової кістки (в нормі становить 25%); зменшений чи навіть від’ємний ацетабулярний індекс; ретроверсія вертлюжної западини; симптом задньої стінки (лінія заднього краю суглобової западини проходить латеральніше центра голівки стегнової кістки); симптом лінійного вдавлення (внаслідок постійної травматизації виникає вдавлення в основі голівки стегнової кістки); осифікація пошкодженої суглобової губи (os acetabulі). При фемороацетабулярному конфлікті за типом cam рентгенологічно виявляють деформацію місця переходу голівки стегнової кістки в шийку по типу «руків’я пістолету», coxa vara, несферичну голівки стегнової кістки.
Консервативне лікування фемороацетабулярного конфлікту включає в себе уникнення сидіння в глибоких кріслах, знеболення та зменшення запалення за допомогою нестероїдних протизапальних препаратів (НПЗП), лікувальну фізкультуру (координаційні вправи), фізіотерапевтичні методи (магнітотерапія, ударно-хвильова терапія, електротерапія, ультразвукова терапія), мануальні техніки (масаж, постізометрична релаксація).
На думку доповідача, серед НПЗП особливої уваги заслуговує Ксефокам (лорноксикам), що поєднує потужний знеболювальний ефект з гарним профілем безпеки.
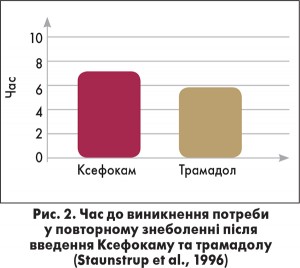
Ефективність Ксефокаму вивчалася в багатьох клінічних дослідженнях, у тому числі й в ортопедичній практиці. Зокрема, у дослідженні Staunstrup і співавт. (1996), в якому оцінювали ефективність різних режимів знеболення після артроскопічної реконструкції хрестоподібної зв’язки колінного суглоба, 82% пацієнтів, які отримали Ксефокам, оцінили аналгетичний ефект препарату як хороший, дуже хороший і відмінний. У той же час серед пацієнтів, які отримали трамадол, подібну оцінку дали лише 49% хворих. Повне знеболення зафіксовано у 42 та 23% пацієнтів відповідно. Значно більшим у групі Ксефокаму був також час до виникнення потреби у повторному знеболенні (рис. 2). Натомість частота небажаних явищ була меншою у групі Ксефокаму порівняно із трамадолом (14 та 24 випадки відповідно).
Основним механізмом знеболювальної дії всіх НПЗП є протизапальний ефект у місці ушкодження за рахунок пригнічення циклооксигенази 2 типу. Це зменшує іритацію ноцицепторів й тим самим тамує біль. Але деякі НПЗП мають додаткові механізми аналгетичної дії. Так, Kullich з колегами (1992) з’ясували, що у хворих з гострим болем у спині лорноксикам викликав підвищення рівня ендогенних опіоїдів (динорфіну, бета-ендорфіну), яке корелювало із клінічним покращенням. Отже, це дослідження показало, що одним з механізмів знеболювальної дії лорноксикаму є стимуляція виділення ендорфінів.
За умови недостатньої ефективності консервативної терапії фемороацетабулярного конфлікту вдаються до його хірургічного лікування, метою якого є відновлення функції суглоба. Варіантами хірургічного втручання є міжвертлюгова флексійно-вальгізаційна остеотомія, пластика шийки стегнової кістки, резекція краю суглобової западини з рефіксацією губи. За наявності значних дегенеративних змін слід розглянути можливість проведення ендопротезування.
До тендо- та міогенних причин тазового болю належать гострі та хронічні пошкодження різних м’язів та сухожилків таза. Гострі ушкодження виникають зазвичай при різких рухах, на максимумі фізичного навантаження, при цьому пацієнти можуть чітко вказати момент травми. Окрім болю та болючості при пальпації в місці травми також спостерігається припухлість чи гематома.
Однією з форм хронічної травми м’язів та сухожилків таза є ARS-синдром (аdduktor-rectus-symphysis). Цим терміном називають ураження сухожилково-м’язового комплексу (mm. adductor longus et (or) brevis, m. gracilis, дистальної частини m. rectus abdominis, а також передньої частини m. adductor magnus) у місці їх прикріплення до лонної кістки внаслідок хронічного перенавантаження. Він зустрічається переважно у спортсменів (у футболістів, хокеїстів, регбістів тощо). Спочатку внаслідок мікротравматизації виникає запальний процес, до якого згодом приєднуються дегенеративні зміни у зазначених м’язах та їх сухожилках.
ARS-синдром проявляється болем в паховій області і нижній частині живота різної інтенсивності, частіше з одного боку, що іррадіює по внутрішній поверхні стегна та посилюється при його активному приведенні. При пальпації відзначається локальна болючість в місцях прикріплення привідних м’язів стегна і прямого м’яза живота до лонного зчленування. Діагноз ARS-синдрому підтверджують за допомогою УЗД.
Лікування як гострих ушкоджень м’язів та сухожилків таза, так і ARS-синдрому зазвичай консервативне і передбачає спокій, використання НПЗП (Ксефокаму), фізіотерапію. До оперативного лікування вдаються рідко, при повному розриві сухожилків, хоча повернення до професійного спорту після операції не гарантоване.
Точку зору невролога на проблему тазового болю представив завідувач кафедри неврології, нейрохірургії та психіатрії Ужгородського національного університету, доктор медичних наук Михайло Михайлович Орос.
Він розпочав свою доповідь з описання цікавого клінічного випадку.
Пацієнтка, 35 років, звернулася з приводу тривалого (більше трьох років) болю в області статевих органів з іррадіацією в праву ногу, періодичної дизурії, відчуття дискомфорту під час статевого акту. Неодноразово лікувалась у гінеколога та уролога, пройшла 5 курсів антибіотикотерапії. Алергологічний та інфекційний анамнез не обтяжені, в історії життя – двоє пологів та один аборт.
При гінекологічному огляді пацієнтка відмічає відчуття дискомфорту і болю справа. Виявлено гіпертонус та болючість при пальпації правого внутрішнього затульного м’яза.
Неврологічний статус: функція черепно-мозкових нервів не порушена; сухожилкові рефлекси з верхніх та нижніх кінцівок помірні та симетричні; чутливість не порушена; патологічні рефлекси не викликаються; в позі Ромберга зберігає стійкість, координаційні проби виконує задовільно; слабо позитивний симптом Боне справа.
Лабораторні показники (загальний аналіз крові, загальний аналіз сечі, посів сечі) в нормі.
Цистоскопія, ультразвукове дослідження та магнітно-резонансна томографія органів малого таза, рентгенографія кульшових суглобів відхилень не виявили. За даними МРТ поперекового відділу хребта має місце протрузія L4- L5.
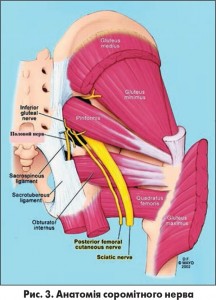
В пацієнтки діагностовано нейропатію соромітного, або статевого, нерва (n. pudendus).
Доповідач зазначив, що в реальній клінічній практиці такий діагноз встановлюється досить рідко. Пацієнти з нейропатією статевого нерва можуть тривало відвідувати урологів та гінекологів і неодноразово приймати антибактеріальну терапію, яка не приносить очікуваного ефекту. Зазначені фахівці часто незнайомі з цією патологією, щоб запідозрити її та направити пацієнта до невролога. Але й для неврологів діагностика нейропатії соромітного нерва не завжди є простою.
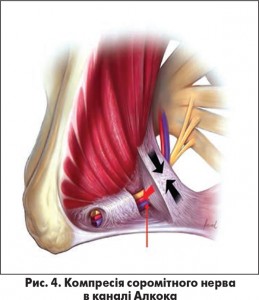
Причинами цієї мононейропатії можуть бути: пошкодження статевого нерва під час пологів чи хірургічних втручань, їзда на велосипеді чи верхи на коні, міофасціальний синдром (стискання нерва внаслідок гіпертонусу грушеподібного м’яза), компресія статевого нерва (рис. 3) в каналі Алкока (рис. 4), компресія пухлиною, герпесвірусна інфекція тощо.
Основним симптомом нейропатії статевого нерва є біль в одній або більше ділянках, що іннервуються соромітнім нервом або його гілками: пряма кишка, задній прохід, уретра, промежина, геніталії. Біль частіше за все характеризується як пекучий та може супроводжуватися парестезіями (поколювання, «повзання мурашок», відчуття чужорідного тіла в прямій кишці, піхві, сечівнику), гіперестезією та алодинією. Характерною ознакою болю при нейропатії статевого нерва є його посилення в положенні сидячи і зменшення при використанні холоду. Нерідкими є сексуальні розлади, біль при статевому акті, біль і утруднення при дефекації та сечовипусканні, нетримання сечі, закреп тощо.
Для спрощення діагностики нейропатії статевого нерва були розроблені Нантські критерії (J.J. Labat et al.):
• біль локалізується в зоні іннервації статевого нерва;
• біль переважно виникає в положенні сидячи;
• біль не викликає порушення сну;
• відсутність значного зниження чутливості;
• блокада статевого нерва усуває больовий синдром.
Рідше в практиці лікарів можуть зустрічаються нейропатії інших нервів, що іннервують тазову область, зокрема статево-стегнового (n. genitofemoralis), клубово-пахового (n. ilioinguinalis), клубово-підчеревного (n. iliohypogastricus), верхнього та нижнього сідничних нервів (nn. gluteus superior et inferior) тощо. Їх клінічна картина визначається зонами іннервації. Наприклад, при ураженні клубово-підчеревного нерва та статево-стегнового нервів біль локалізується у паховій ділянці, а сідничних – відповідно в області сідниць з порушенням функцій сідничних м’язів.
Приблизно третину всіх випадків болю в області таза становить міофасціальний біль, що характеризується м’язовою дисфункцією і формуванням локальних хворобливих ущільнень в уражених м’язах (тригерних точок). Найчастішою формою міофасціального тазового болю є синдром грушоподібного м’яза. Окрім болю у попереку, сідницях, промежині, стегновому суглобі він також може проявляється диспареунією та еректильною дисфункцією. Для діагностики міофасціального болю зазвичай використовують провокаційний тест – створення додаткового напруження м’язу із одночасною його пальпацією, що дозволяє виявити тригерні точки. Що стосується синдрому грушоподібного м’яза, то на його користь може свідчити симптом Боне – виникнення гострого болю при виконанні внутрішньої ротації стегна. За необхідності до діагностичного плану додають МРТ, КТ (для виключення інших причин) та електронейроміографію.
Наступною неврологічною причиною тазового болю доповідач назвав корінцевий синдром, але уточнив, що тазові болі по корінцевому типу викликає іритація лише корінців L1-2, тоді як при патології L5-S1 в області таза можуть бути відображені болі.
Й нарешті, ще однією окремою великою групою є склеротомні тазові болі, що розвиваються внаслідок ураження фасеткових суглобів, сакроілеального суглоба, зв’язок, сухожилків тощо. Локалізація такого болю залежить від анатомічного субстрату, при цьому його поширення відбувається у межах склеротомів, що не співпадають із міо- чи дерматомами. Склеротомні болі зазвичай характеризуються як пекучі, ниючі, глибинні, розлиті (пацієнт показує місце болю долонею).
!Терапія тазового болю завжди є комплексною та залежить від механізмів його виникнення. Основною лікування у більшості випадків стають НПЗП, що ефективно долають біль та запалення. Серед представників цього класу доповідач відзначив лорноксикам (Ксефокам), що одночасно з потужним аналгетичним ефектом характеризується гарним профілем безпеки.
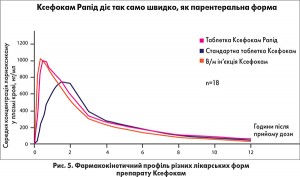
Це зумовлено оптимальним співвідношенням пригнічення двох форм циклооксигенази – ЦОГ‑1 та ЦОГ‑2 (J. Berg et al., 1999), що забезпечує мінімальний ризик як гастроінтестинальних, так і серцево-судинних побічних ефектів. До того ж Ксефокам представлений у кількох лікарських формах (таблетки, таблетки швидкої дії та розчин для ін’єкцій), що дозволяє обрати оптимальний варіант для кожного клінічного випадку. Варто відзначити, що дія Ксефокам Рапід розпочинається настільки ж швидко, як у випадку парентерального введення (максимальна концентрація в крові досягається вже через 30 хвилин), що важливо у випадку інтенсивного гострого болю (рис. 5).
При невропатичному болі за умови недостатньої ефективності НПЗП призначають антиконвульсанти, проводять блокади уражених нервів під контролем ультразвуку. З метою покращення регенерації нервів та додаткового зменшення болю застосовують вітаміни групи В та піримідинові нуклеотиди (Келтікан). При міофасціальних синдромах в схему лікування включають міорелаксанти, локальні ін’єкції анестетиків, глюкокортикоїдів, ботулотоксину в зацікавлені м’язи. Додатково в окремих випадках можуть використовуватися венотоніки, препарати для покращення мікроциркуляції (нікотинова кислота, пентоксифілін) тощо.
Для покращення ефекту фармакотерапії при тазовому болю її комбінують з немедикаментозними методами, такими як лікувальна фізкультура, постізометрична релаксація, фізіотерапія, бальнеотерапія. В деяких випадках, наприклад при доведеній компресії нерва і відсутності ефекту від консервативного лікування, розглядають доцільність хірургічного лікування.
Підготувала Наталя Міщенко
UA/XEF/1016/0065
За сприяння ТОВ «Такеда Україна»