16 грудня, 2016
Эффективность и безопасность нимесулида в свете данных доказательной медицины
Не секрет, что представители линейки нестероидных противовоспалительных препаратов (НПВП) занимают лидирующие позиции в мире как по частоте назначения медицинскими специалистами любого профиля, так и по уровню популярности среди пациентов. Одним из наиболее известных препаратов данного класса является нимесулид, пополнивший врачебный арсенал еще в 1985 г. Впервые данный НПВП появился в Италии, в настоящее время он представлен на фармацевтических рынках более чем 50 стран мира.
В последние десятилетия в научных кругах не утихают дискуссии касательно результативности и безопасности нимесулида. Недавно свою позицию по данному вопросу представили ученые из Австрии, Болгарии, Польши, Румынии, Испании, Италии, Чехии, Словакии (Kress H. G. et al.), оценившие ключевые параметры – терапевтическую эффективность, скорость наступления эффекта и профиль безопасности (гастроинтестинальной и кардиоваскулярной).
Спектр терапевтических эффектов
Нимесулид рассматривают как ингибитор преимущественно циклооксигеназы-2 – ЦОГ-2 (его активность в отношении ЦОГ-2 в 5-50 раз превосходит таковую в отношении ЦОГ-1). Данный НПВП обладает мощным обезболивающим, противовоспалительным и жаропонижающим действием, а также характеризуется широким спектром дополнительных терапевтических свойств. Помимо блокирования изоформ фермента ЦОГ его влияние реализуется посредством подавления:
- агрегации и миграции нейтрофилов;
- синтеза и высвобождения гистамина (in vitro и in vivo);
- образования токсичных метаболитов кислорода;
- активности синтетазы оксида азота;
- производства фактора активации тромбоцитов;
- продукции металлопротеиназ;
- выделения провоспалительных цитокинов (например, интерлейкина-6);
- образования и высвобождения субстанции Р;
- транслокации протеинкиназы С эпсилон в чувствительных нейронах.
Способность нимесулида влиять на различные медиаторы и внутриклеточные пути, задействованные в формировании воспалительного варианта боли, делает этот НПВП поистине уникальным с точки зрения многофакторности влияния (Kress H. G. et al., 2015).
Фармакокинетические свойства и скорость наступления эффекта
Нимесулид хорошо всасывается при пероральном приеме, обеспечивая достижение максимальных концентраций в плазме крови через 2-3 ч. Период полувыведения составляет приблизительно 4 ч. В ряде работ, включавших пациентов с остеоартритом – ОА (Bianchi M. et al., 2006), продемонстрирована способность нимесулида в короткие сроки создавать относительно высокие концентрации в синовиальной жидкости и воздействовать на медиаторы воспаления на этом уровне. Препарат интенсивно метаболизируется и выводится с мочой (около 70%) и калом (30%). Следует отметить, что у пациентов с умеренным нарушением функции почек фармакокинетические параметры нимесулида не изменяются, тогда как на фоне патологии печени его элиминация из организма может ухудшаться.
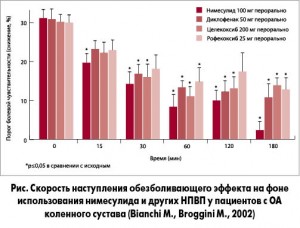
Основное клиническое различие НПВП заключается во времени начала и продолжительности аналгезирующего эффекта: например, нимесулид реализует обезболивающее влияние уже через 15 мин после приема (Bennett A., Tavares I. A., 2001; Sandrini G. et al., 2001; Bianchi M., Broggini M., 2001), что представлено на рисунке.
Клиническая эффективность
Нимесулид реализует разнонаправленное положительное влияние и неоднократно доказал свою эффективность при купировании острой боли (краткосрочное применение) на фоне клинически выраженного ОА (при наличии припухлости суставов), первичной дисменореи и др.
В сравнительном исследовании эффективности нимесулида 100 мг, напроксена 500 мг и плацебо курсом ≤3 дня в купировании постоперационной боли у пациентов, перенесших артроскопию/менискэктомию (Binning A., 2007), при оценке результата через 1 ч после приема оказалось, что на фоне приема нимесулида 50% снижения интенсивности боли удалось достичь более чем у 70% участников, тогда как при использовании напроксена и плацебо аналогичные показатели составляли <50 и 40% соответственно. Авторы работы рекомендуют нимесулид в качестве эффективного, быстродействующего и хорошо переносимого НПВП с выраженной аналгетической активностью для перорального использования у пациентов, подвергающихся ортопедической хирургии.
Нимесулид – эффективная стратегия лечения боли в нижней части спины (БНС). В рандомизированном двойном слепом исследовании, выполненном Т. Pohjolainen и соавт. (2000), сравнивалась результативность приема нимесулида (100 мг 2 р/сут курсом 10 дней) и ибупрофена (600 мг 3 р/сут в течение 10 дней) у пациентов с острой болью в пояснично-крестцовой области. НПВП продемонстрировали сопоставимое влияние на интенсивность болевого синдрома, однако переносимость ибупрофена была хуже, а частота гастроинтестинальных побочных явлений на фоне его приема – выше.
В двойном слепом многоцентровом испытании (Wober W. et al., 1998) нимесулид не уступал по эффективности диклофенаку в краткосрочном лечении боли в плече. Как хорошую / очень хорошую результативность нимесулида оценили 82% пациентов (диклофенака – 78%). Статистически достоверные преимущества нимесулид продемонстрировал и в отношении общей переносимости: хорошая / очень хорошая переносимость терапии зафиксирована исследователями в 96,8% случаев в группе нимесулида и в 72,9% – среди получавших диклофенак.
Накоплен опыт успешного применения нимесулида в лечении ОА, тендинита, бурсита, ревматоидного, подагрического артрита, мигрени и немигренозной цефалгии, для коррекции боли при гинекологических нарушениях (в т. ч. первичной дисменорее), с целью контроля болевых синдромов после стоматологических вмешательств, включая удаление третьего моляра («зуба мудрости»).
Согласно данным L. Levrini и соавт. (2008), нимесулид – один из наиболее часто (68%) назначаемых НПВП при экстракции третьих моляров – превзошел по обезболивающей эффективности диклофенак, кетопрофен, ибупрофен: спустя сутки после стоматологического хирургического вмешательства полное купирование боли отметили 72,6% участников, получавших нимесулид; аналогичный параметр на фоне терапии другими НПВП в среднем составлял 54,7%.
Во время недавней ретроспективной оценки медицинской документации пациентов с мигренью (n=741; 137 мужчин и 604 женщины в возрасте 18-76 лет), которые использовали как минимум один НПВП для купирования приступов мигрени в течение 3 мес, предшествующих первому визиту в итальянский Центр по изучению головной боли, нимесулид оказался наиболее часто используемым НПВП (55%), тогда как частота назначения кетопрофена составляла 18%, ибупрофена – 17%, парацетамола – 11% (Affaitati G. et al., 2014). Терапия нимесулидом обеспечила полное устранение боли у 72% пациентов, частичное облегчение – у 28%. Предварительные результаты данного исследования указывают на хорошую эффективность нимесулида в лечении приступов мигрени, что согласуется с итогами предыдущих национальных обзоров (Motola D. et al., 2004; Ferrari A. et al., 2004).
Профиль безопасности
Возможный риск возникновения побочных эффектов является наиболее весомым аргументом, ограничивающим широкое применение нимесулида в клинической практике. Справедливости ради следует отметить, что к общепризнанным рациональным подходам при назначении любого НПВП относят использование максимально коротким курсом, позволяющим купировать воспалительные явления, и чрезвычайную осторожность в случае применения в группах риска (пожилые больные, дети, пациенты с сопутствующей патологией).
По мнению М. Н. Шарова и О. Н. Фищенко (2010), парадигма кардиотоксичности/гастротоксичности НПВП диктует выбор в пользу препаратов, которые ингибируют ЦОГ-2 с сохранением активности ЦОГ-1. Таким образом, селективные ингибиторы преимущественно ЦОГ-2, в частности нимесулид, являются оптимальными препаратами для пациентов из группы повышенного риска.
Влияние на пищеварительный тракт. Серьезной проблемой, ассоциированной с НПВП-терапией, являются нарушения со стороны желудочно-кишечного тракта (ЖКТ), такие как язвенные поражения, кровотечения, перфорации и т. д. Castellsague и соавт. (2012) оценили вероятный риск нежелательных явлений со стороны верхних отделов ЖКТ при приеме различных НПВП.
Как установили Castellsague и соавт. в ретроспективном анализе, включившем почти 589 тыс. пациентов и 3031 случай желудочно-кишечных осложнений, относительный риск гастроинтестинальных расстройств со стороны верхних отделов при использовании низких/средних доз нимесулида меньше в сравнении с таковым многих других НПВП, назначаемых с целью ликвидации острой боли (ибупрофена, эторикоксиба, мелоксикама, кетопрофена и др.).
Влияние на печень. Во многих работах прослеживалась связь приема НПВП с повреждениями печени (вплоть до острой печеночной недостаточности с потребностью в трансплантации органа). В силу указанных рисков некоторые НПВП (бромфенак, ибуфенак, беноксапрофен, лумиракоксиб) были изъяты регуляторными органами из клинической практики.
В последнее время в рамках фармакоэпидемиологических исследований сделан вывод, что вероятность проблем с безопасностью при терапии нимесулидом не выше подобной вероятности при использовании других представителей линейки НПВП, а профиль риск/польза для печени сопоставим с аналогичными параметрами для средств этого класса (Castellsague G. et al., 2012, 2013; Gulmez S. E., 2013).
Многонациональный анализ SALT (Gulmez S. E. et al., 2013) показал, что острая печеночная недостаточность, ассоциирующаяся с необходимостью трансплантации, после воздействия НПВП – крайне редкое событие; не зафиксировано каких-либо существенных различий по частоте ее возникновения между большинством широко используемых НПВП. Частота событий на миллион пациенто-лет – 1,59 для всех НПВП, 1,88 – для нимесулида (для сравнения: 1,55 – для кетопрофена и диклофенака (наименьший показатель); 2,16 – для целекоксиба; 11,32 – для этодолака; 19,54 – для кеторолака и т. д.). Следует отметить, что прием парацетамола в терапевтических дозах приводил к печеночной недостаточности почти в два раза чаще, чем прием других НПВП.
Влияние на кардиоваскулярную систему. В той или иной мере все НПВП способны провоцировать повышение сердечно-сосудистого риска. Доступные на сегодня данные позволяют оценить вероятность кардиоваскулярных событий (инфаркта миокарда и застойной сердечной недостаточности) на фоне терапии нимесулидом как низкую.
Резюме
Согласно результатам международного совещания экспертов «Острая боль – многогранные вызовы: роль нимесулида» (Kress H. G. et al., Вена, 2014), где рассматривали данные относительно эффективности и безопасности НПВП (с акцентом на нимесулид) в терапии острой боли и первичной дисменореи и обсуждали случаи из практики, нимесулид является высокоэффективным препаратом для купирования острых болевых синдромов, в основе которых лежит воспалительный компонент, включая первичную дисменорею.
Хотя в последние годы возросло количество публикаций, указывающих на проблемы с безопасностью терапии нимесулидом, члены международной консенсусной группы, основываясь на новых доказательных данных эпидемиологических исследований, подтверждают его положительный профиль польза/риск: «При должном использовании нимесулид является особенно ценным и безопасным вариантом лечения ряда острых болевых синдромов в силу быстрого начала аналгетического влияния и доказанного позитивного соотношения преимущества/риск». Ранее (в 2012 г.) к подобному заключению пришли и представители Комитета по лекарственным средствам для использования у человека (СНМР) Европейского медицинского агентства (ЕМА). В настоящее время производителям нимесулида разрешено предоставлять в ЕМА обновленные отчеты по безопасности 1 раз в 3 года (ранее – каждые полгода). По мнению экспертов, залог успеха кроется в правильном применении нимесулида, т. е. использовании максимально низкой терапевтической дозы в течение минимального времени, необходимого для устранения патологических симптомов (<15 дней).
Высокая обезболивающая и противовоспалительная активность, реализация лечебного эффекта уже через 15-30 мин, приемлемый профиль безопасности делают нимесулид незаменимым союзником клиницистов в купировании болевого синдрома при широком спектре патологий.
Выбор из представленных на рынке средств на основе нимесулида в пользу отечественного препарата Нимедар (ЧАО «Фармацевтическая фирма Дарница»), хорошо зарекомендовавшего себя в клинической практике, позволяет сделать качественное лечение доступным для большего количества украинских пациентов, что имеет принципиальное значение с учетом сложившихся в нашей стране сложных экономико-социальных реалий.
Подготовила Ольга Радучич