9 червня, 2016
Острая боль как многофакторная проблема: роль нимесулида
Боль остается одной из ведущих причин обращения к врачу. Доказано, что некупированная и недолеченная острая боль может приводить к хронизации болевого синдрома. При острой боли наиболее часто используются нестероидные противовоспалительные препараты (НПВП). Представитель НПВП нимесулид - преимущественный ингибитор ЦОГ-2, обладающий доказанной в многочисленных клинических исследованиях мощной обезболивающей, противовоспалительной и жаропонижающей активностью при широком спектре состояний, сопровождающихся болью. За 30 лет клинического применения нимесулид зарекомендовал себя как препарат, обеспечивающий быстрый и длительно сохраняющийся контроль боли и воспаления при благоприятном профиле безопасности, особенно в отношении сниженного риска развития гастроинтестинальных побочных эффектов.
Продолжение. Начало в № 9.
В патогенезе первичной дисме-нореи важную роль играют проста-гландины. Эти воспалительные медиаторы стимулируют сокращения миометрия, индуцируют ишемию и периферическую сенситизацию нервных окончаний. Три указанных механизма являются причиной боли. Кроме того, простагландины, попадающие в системный кровоток, обусловливают возникновение ряда других проявлений дисменореи, таких как тошнота, патологическая усталость, лихорадка и головная боль. Именно действием маточных простагландинов, преимущественно PGF2 , объясняется большинство симптомов первичной дисменореи, что делает целесообразным применение НПВП при данном состоянии. В многочисленных клинических исследованиях у пациенток с дисме-нореей нимесулид достоверно превосходил плацебо и демонстрировал как минимум подобную или более высокую эффективность по сравнению с другими НПВП, такими как диклофенак, напроксен и мефена-мовая кислота. Установлено влияние нимесулида на внутриматочное давление и снижение PGF2a, то есть на факторы, играющие фундаментальную роль при этом типе пери-менструальной боли. Как и в случае боли в суставах, нимесулид по сравнению с другим широко используемым НПВП диклофенаком продемонстрировал более быстрое облегчение алгии.
 Примерно 60% всех случаев головной боли у женщин связаны с менструальным циклом. НПВП часто используются в качестве первой линии терапии мигрени, а также с целью профилактического лечения менструальной мигрени. Нимесулид обладает высокой эффективностью в облегчении симптомов, ассоциированных с мигренью и немигреноз-ными головными болями.
Примерно 60% всех случаев головной боли у женщин связаны с менструальным циклом. НПВП часто используются в качестве первой линии терапии мигрени, а также с целью профилактического лечения менструальной мигрени. Нимесулид обладает высокой эффективностью в облегчении симптомов, ассоциированных с мигренью и немигреноз-ными головными болями.
В контролированном двойном слепом клиническом исследовании 30 женщин с менструальной мигренью рандомизировали для получения нимесулида или плацебо. Лечение продолжалось 10 дней с момента появления симптомов мигрени и затем повторялось два последующих менструальных цикла. Общую эффективность терапии пациентки оценивали ежедневно один раз в час в специальном дневнике. У женщин, получавших нимесулид, интенсивность и продолжительность боли значительно уменьшались по сравнению с соответствующими показателями на фоне плацебо (р=0,0001).
В ретроспективном анализе историй болезни пациентов с мигренью (п=741; 137 мужчин и 604 женщины в возрасте от 18 до 76 лет), на протяжении 3 мес применявших по крайней мере один НПВП для купирования приступов, показано, что нимесулид использовался чаще других НПВП (55% случаев), затем следователи кетопрофен (18%), ибупрофен (17%) и парацетамол (11%). Применяя нимесулид, 72% пациентов достигли полного купирования боли, у остальных 28% выраженность алгического синдрома значительно уменьшалась. Результаты этого исследования свидетельствуют о высокой эффективности нимесулида в лечении мигрени.
Профиль безопасности нимесулида
В клинической практике спектр побочных эффектов во многих ситуациях является главным фактором, предопределяющим выбор того или иного НПВП. В целом любые НПВП рекомендуется применять на протяжении как можно более короткого периода, достаточного для облегчения симптомов воспаления; при этом особую осторожность следует проявлять в отношении пациентов, в частности пожилых больных и лиц с сопутствующими заболеваниями, поскольку у них риск развития побочных эффектов выше.
Гастроинтести нальная безопасность
Частота развития гастроинтестинальных побочных эффектов является значимой проблемой при использовании НПВП. Чтобы оценить риск осложнений со стороны верхних отделов гастроинтестинального тракта, Cаstellsаgue и соавт. провели систематический обзор и метаанализ опубликованных наблюдательных исследований. В результате было установлено, что с наиболее высоким риском ассоциируются пироксикам, кеторолак и азопропазон. При этом применение высоких суточных доз НПВП по сравнению с использованием низких и средних доз было связано со значительным повышением относительного риска гастроинтестинальных осложнений (например, для напроксена — 6,4 vs 3,2; для ди-клофенака — 4,2 vs 2,5; для пирокси-кама - 20,3 vs 6,9).
В недавно проведенном ретроспективном когортном исследовании риск осложнений со стороны верхних отделов гастроинтестинального тракта у пациентов, получавших нимесулид, сравнивали с таковым у больных, которые использовали другие НПВП. Анализ, охвативший данные за период 2001-2008 гг. в Италии, включил 588 826 пациентов и 3031 случай гастроинтестинальных осложнений. Текущее применение различных НПВП сравнивали с их неиспользованием с помощью логистического регрессионного анализа.
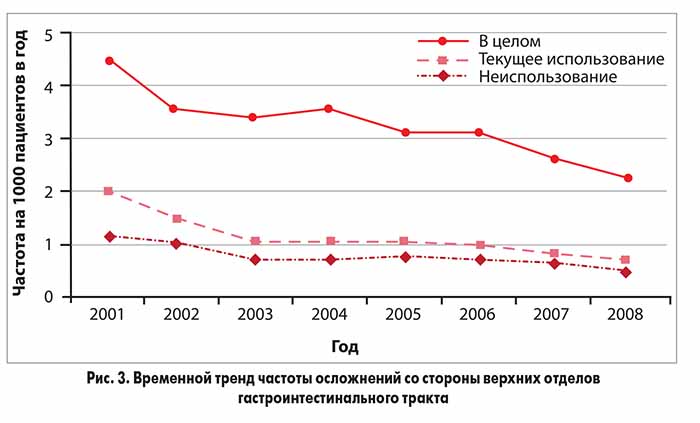
Среди текущих потребителей НПВП частота осложнений на 1 тыс. пациентов в год снизилась с 4,45 случая в 2001 г. до 2,21 случая в 2008 г. Эта динамика согласуется с повышением использования ингибиторов протонной помпы за тот же период (рис. 3).
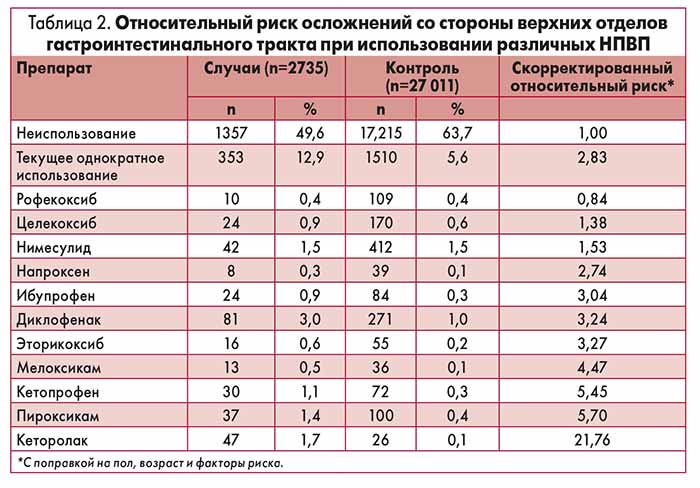
Как видно из таблицы 2, относительный риск, ассоциированный с приемом низких и средних доз нимесулида, был значительно ниже такового для большинства других НПВП, включая эторикоксиб, ме-локсикам и кетопрофен.
Результаты исследования также показали, что у пациентов старше 65 лет риск гастроинтестинальных осложнений при лечении НПВП значительно выше, чем у более молодых.
опубликованных наблюдательных исследований. В результате было установлено, что с наиболее высоким риском ассоциируются пироксикам, кеторолак и азопропазон. При этом применение высоких суточных доз НПВП по сравнению с использованием низких и средних доз было связано со значительным повышением относительного риска гастроинтестинальных осложнений (например, для напроксена — 6,4 vs 3,2; для ди-клофенака — 4,2 vs 2,5; для пирокси-кама - 20,3 vs 6,9).
В недавно проведенном ретроспективном когортном исследовании риск осложнений со стороны верхних отделов гастроинтестинального тракта у пациентов, получавших нимесулид, сравнивали с таковым у больных, которые использовали другие НПВП. Анализ, охвативший данные за период 2001-2008 гг. в Италии, включил 588 826 пациентов и 3031 случай гастроинтестинальных осложнений. Текущее применение различных НПВП сравнивали с их неиспользованием с помощью логистического регрессионного анализа.
Среди текущих потребителей НПВП частота осложнений на 1 тыс. пациентов в год снизилась с 4,45 случая в 2001 г. до 2,21 случая в 2008 г. Эта динамика согласуется с повышением использования ингибиторов протонной помпы за тот же период (рис. 3).
Как видно из таблицы 2, относительный риск, ассоциированный с приемом низких и средних доз нимесулида, был значительно ниже такового для большинства других НПВП, включая эторикоксиб, ме-локсикам и кетопрофен.
Результаты исследования также показали, что у пациентов старше 65 лет риск гастроинтестинальных осложнений при лечении НПВП значительно выше, чем у более молодых.
Печеночная безопасность
НПВП могут вызывать повреждение печени, при этом о побочных реакциях со стороны печени сообщалось для большинства препаратов этого класса. Некоторые НПВП, в частности бромфенак, ибуфенак, беноксапрофен и лумиракоксиб, были отозваны с рынка по причине их гепатотоксичности. Ведущей причиной непреднамеренной гепатотоксичности и печеночной недостаточности остается использование парацетамола, поскольку пациенты часто превышают его дозировку ввиду относительно слабого обезболивающего действия.
В международном исследовании SALT, одобренном ЕМА, оценивали популяционную частоту НПВП-ассоциированной печеночной недостаточности, потребовавшей трансплантации печени, у пациентов, которые в пределах 30 дней до появления симптомов гепатотоксичности получали НПВП или парацетамол. За период 2005-2007 гг. были проанализированы все взрослые пациенты, внесенные в список ожидания трансплантации печени, из Франции, Греции, Ирландии, Италии, Нидерландов, Португалии и Великобритании. Анализ показал, что требующая трансплантации острая печеночная недостаточность после использования НПВП является очень редким событием (без существенных различий между большинством этих препаратов). Примечательно, что парацетамол при использовании в терапевтических дозах вызывал печеночную недостаточность в 2 раза чаще, чем другие НПВП.
Этот вывод подтверждает результаты других эпидемиологических исследований, продемонстрировавших низкий риск тяжелой печеночной недостаточности у пациентов, получающих нимесулид.
Кардиоваскулярная безопасность
Все НПВП в той или иной степени могут повышать кардиоваскулярный риск, поэтому у пациентов с артериальной гипертензией, гиперхолестеринемией и кардиоваскулярными заболеваниями, особенно у больных пожилого возраста, эти препараты следует использовать с осторожностью. Во всех случаях необходимо индивидуально оценивать потенциальные риски и ожидаемую пользу и применять минимальные эффективные дозы в течение как можно более короткого периода. В отношении нимесулида на сегодня получено достаточно доказательств того, что данный препарат ассоциируется с низким риском кардиоваскулярных событий, таких как инфаркт миокарда и застойная сердечная недостаточность.
Общие выводы по безопасности
При надлежащем использовании нимесулид ассоциируется с более низкой частотой тяжелых гастроинтестинальных осложнений по сравнению с соответствующим показателем для других НПВП. Отчет ЕМА и результаты ряда недавно опубликованных работ свидетельствуют о том, что тяжелая гепатотоксичность при лечении нимесулидом регистрируется не чаще, чем при использовании других НПВП. Тяжелые почечные, кардиоваскулярные и кожные реакции у пациентов, получающих нимесулид, наблюдаются исключительно редко.
Основываясь на подробном анализе всех имеющихся данных по безопасности, CHMP ЕМА пришел к выводу, что польза нимесулида для системного применения превышает потенциальные риски. В апреле 2014 г. посредством процедуры взаимного признания (Mutual Recognition Procedure) разрешения на маркетинг системных препаратов нимесулида в странах Европейского союза были обновлены с неограниченным сроком валидности. Нимесулид может применяться для лечения острой боли и первичной дисменореи, продолжительность терапии не должна превышать 15 дней.
Благодаря надлежащему использованию в клинической практике за последние годы не было зарегистрировано ни одного случая тяжелых побочных реакций при лечении нимесулидом. С учетом этого производители препаратов нимесулида получили возможность подавать периодические обновленные отчеты по безопасности (PSUR) в ЕМА раз в 3 года, а не каждые 6 мес, как это было раньше.
Заключение
Пациенты нуждаются в эффективном, быстром и безопасном облегчении острой боли. Нимесулид – преимущественный ингибитор ЦОГ‑2 с уникальным разносторонним механизмом действия. Выраженные противовоспалительные и аналгетические свойства препарата были продемонстрированы результатами многочисленных контролированных исследований и десятилетиями клинического применения. Отличительной особенностью нимесулида является быстрое развитие аналгетического эффекта – значимое облегчение боли наступает уже через 15-30 мин после приема этого НПВП.
Применение нимесулида в соответствии с рекомендациями, приведенными в инструкции для медицинского использования препарата, ассоциируется с хорошей переносимостью. В целом профиль безопасности нимесулида не отличается от такового других НПВП, кроме более низкого риска гастроинтестинальной токсичности, чем у большинства других представителей этого класса препаратов. Частота печеночных осложнений при лечении нимесулидом составляет около 0,1 случая на 100 тыс. пациентов, что примерно соответствует показателю для других широко применяющихся НПВП. Таким образом, благодаря сравнимой эффективности и низкому кардиоваскулярному риску нимесулид может рассматриваться как рациональная альтернатива коксибам.
Основываясь на имеющейся доказательной базе, Консенсусная рабочая группа по роли нимесулида при острой боли пришла к выводу, что этот НПВП является особенно эффективным для лечения различных форм острой воспалительной боли, таких как мышечно-скелетная боль, боль в спине, послеоперационная и посттравматическая боль, головная боль (включая приступы мигрени и менструальную мигрень), первичная дисменорея и приступы подагры.
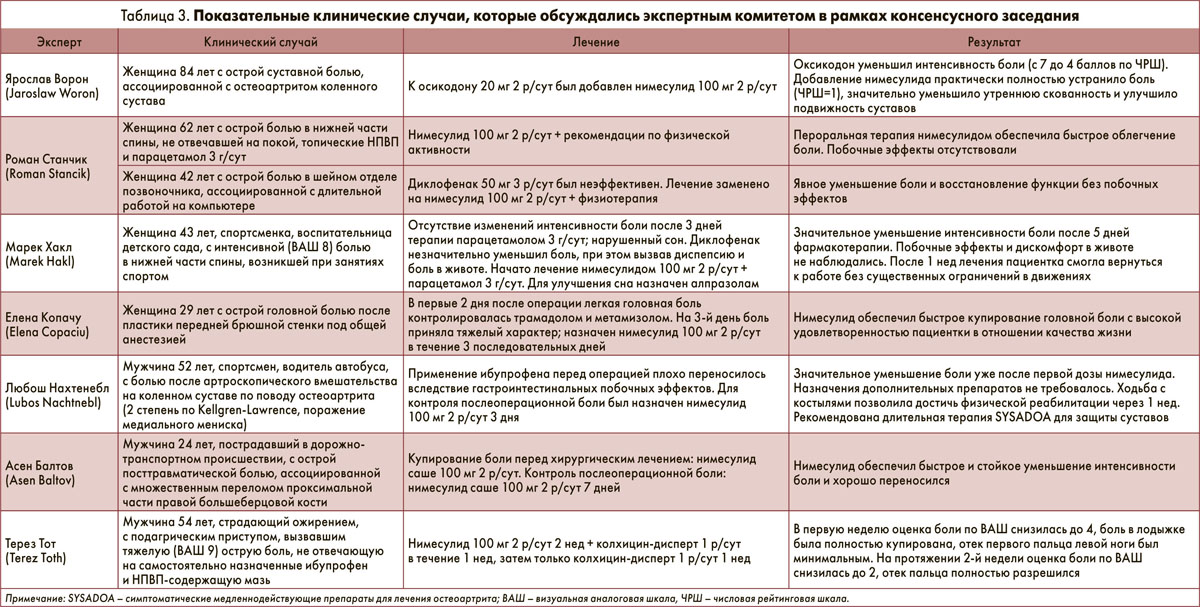
В таблице 3 приведены клинические случаи (показания, схемы лечения и его результаты), описывающие использование нимесулида в лечении различных типов острой воспалительной боли. Эти случаи были представлены экспертами и обсуждались в рамках консенсусного заседания.
Список литературы находится в редакции.
Статья печатается в сокращении.
Kress H. G., Baltov A., Basinski A. et al. Acute pain: a multifaceted challenge – the role of nimesulide. Curr Med Res Opin. 2016; 32 (1): 23-36.
Перевел с англ. Алексей Терещенко
Медична газета «Здоров’я України 21 сторіччя» № 10 (383), травень 2016 р.