22 січня, 2017
Антибиотикотерапия острых кишечных инфекций в практике врача-педиатра
Как известно, острые кишечные инфекции являются широко распространенной патологией у детей. Они занимают второе место в структуре всех инфекционных заболеваний. Согласно данным Всемирной организации здравоохранения (ВОЗ) в развивающихся странах острые диарейные заболевания возникают у 1 млрд детей в возрасте до 5 лет (в среднем 3-4 эпизода диареи в год на 1 ребенка). Заболеваемость острыми кишечными инфекциями не имеет тенденции к снижению, и в настоящее время отмечается появление новых штаммов, обусловливающих тяжелое течение болезни. Все большее распространение получают острые кишечные инфекции, которые прежде не диагностировались или встречались редко. О современных подходах к антибиотикотерапии этих заболеваний в своем докладе, прозвучавшем в рамках XVIII Всеукраинской научно-практической конференции «Актуальные вопросы педиатрии» (21-23 сентября 2016 года, г. Львов), рассказал главный внештатный специалист Министерства здравоохранения Украины по специальности «Детские инфекционные болезни», заведующий кафедрой детских инфекционных болезней Национального медицинского университета им. А.А. Богомольца, доктор медицинских наук, профессор Сергей Александрович Крамарев.
– Согласно данным экспертов ВОЗ острые кишечные инфекции занимают третье место в мире в структуре причин смерти детей до 5 лет, уступая лишь перинатальной патологии и заболеваниям респираторного тракта. Диарейные заболевания ежегодно становятся причиной смерти более 3 млн детей в мире (около 80% из них – дети в возрасте до 2 лет), при этом исходы инфекционных заболеваний желудочно-кишечного тракта (ЖКТ) во многом зависят от своевременности и адекватности проводимой терапии.
Существует два типа инфекционных диарей – секреторные, обусловленные патогенным воздействием вирусов и бактерий, которые выделяют энтеротоксин и характеризуются преимущественным поражением тонкого кишечника, и инвазивные, которые вызываются бактериями и проявляются поражением толстого кишечника.
К клиническим симптомам, с наибольшей вероятностью свидетельствующим об инвазивной диарее, относятся внезапное начало диареи без предварительной рвоты, появление лихорадки, наличие патологических примесей в фекалиях, высокая частота дефекаций, увеличение количества палочкоядерных лейкоцитов >100 мм3 и уровень С-реактивного белка >12 мг/дл.
Причиной развития данного типа диарей может быть инвазия Shigella spp., Salmonella spp., энтероинвазивных, энтеропатогенных и энтерогеморрагических эшерихий (однако следует помнить, что в некоторых случаях назначение антибактериальной терапии может привести к развитию почечной недостаточности у пациентов с кишечной инфекцией, вызванной энтерогеморрагическими эшерихиями), Yersinia enterocolitica, Campylobacter spp., Clostridium spp. и Entamoeba spp.
Лечение острых кишечных инфекций бактериальной этиологии включает в себя 4 основных вида терапии:
- антибактериальную;
- регидратационную;
- вспомогательную (пробиотики, энтеросорбенты);
- диетотерапию.
Согласно рекомендациям ESPGHAN 2014 (European Society for Paediatric Gastroenterology, Hepatology and Nutrition – Европейское общество детской гастроэнтерологии, гепатологии и питания), при лечении большинства детей с острым гастроэнтероколитом не требуется назначения противомикробных препаратов. Показаниями к проведению антибактериальной терапии являются: септицемия, кровянистая диарея, верифицированная сальмонеллезная инфекция у детей в возрасте до 6 мес, холера с тяжелой дегидратацией, сопутствующие внекишечные инфекции, мальнутриция, иммунодефицитные состояния (ВИЧ-инфицированные, дети с гемолитическими анемиями, гемоглобинопатиями, аспленией, при длительной кортикостероидной терапии, при проведении иммуносупрессивной терапии), псевдомембранозный колит, вызванный Clostridium difficile. При выявлении сальмонеллезного гастроэнтерита у практически «здоровых» детей антибиотики назначать не рекомендуют в связи с риском развития бактерионосительства. Антибактериальная терапия диарей, вызванных энтеротоксигенными и энтеропатогенными штаммами E.coli, значительно сокращает продолжительность выделения патогена с фекалиями. Следует отметить, что при диарее, вызванной E.coli, которая продуцирует Shiga-токсин (STEC), антибактериальная терапия не влияет на клиническое течение и на продолжительность выделения патогена с фекалиями. Опыт лечения пациентов со STEC показал, что под действием антибиотика индуцируется высвобождение токсина из бактерий, что значительно отягощает течение заболевания и приводит к развитию осложнений.
При лечении острых кишечных инфекций существует 3 принципиальных варианта решения о необходимости назначения антибиотикотерапии.
- Антибактериальный препарат не нужен. Подобная тактика применима к пациентам с легкой и средней тяжестью заболевания, в том числе и при сальмонеллезе, пациентам с бактериальным носительством любой этиологии (транзиторном, постинфекционном) и пациентам с дисфункцией ЖКТ, которая связана с последствиями острой кишечной инфекции (дисбиоз кишечника, лактазная недостаточность, синдром целиакии, вторичная ферментопатия и т.д.).
- Достаточно перорального приема антибактериального препарата.
- Необходимо парентеральное введение антибактериальных препаратов, поскольку ограничены возможности их перорального применения вследствие наличия выраженных интоксикационного и гастроинтестинального синдромов, нарушения сознания, отказа пациента от перорального приема антибиотиков.
Антибактериальный препарат для лечения острых кишечных инфекций у детей должен соответствовать следующим требованиям:
– обладать бактерицидным действием;
– иметь высокую биодоступность, создавать высокую концентрацию в ЖКТ;
– низкий уровень резистентности основных возбудителей к препарату;
– высокий профиль безопасности;
– удобная форма выпуска для детей (суспензия);
– режим дозирования.
На сегодняшний день в педиатрической практике в качестве стартовой эмпирической антибиотикотерапии рекомендуют использование следующих антибактериальных препаратов: цефтриаксон (парентерально в дозировке 50-100 мг/кг/сут в течение 3-5 дней), цефиксим (перорально 8 мг/кг 2 р/сут в течение 5 дней), азитромицин (первый день – 10-12 мг/кг/сут, со 2-го по 5-й день – 5-6 мг/кг/сут). У лиц старше 18 лет при отсутствии альтернативных возможностей используется ципрофлоксацин в дозировке 15 мг/кг 2 р/сут в течение 3 дней. Согласно рекомендациям ВОЗ (2006) при острых диареях у детей не используются метронидазол, тетрациклин, хлорамфеникол, амоксициллин, сульфаниламиды, нитрофураны системного действия (фуразолидон и др.), аминогликозиды (гентамицин, канамицин и др.), цефалоспорины I-II поколения.
К сожалению, в последнее время большинство возбудителей острых кишечных инфекций приобрели резистентность ко многим противомикробным препаратам (ампициллину, хлорамфениколу, полимиксину М, аминогликозидам, тетрациклинам). Поэтому достаточно широкое распространение в лечении кишечных инфекций получил цефалоспорин III поколения – цефиксим. По данным зарубежных и отечественных исследований, к этому препарату чувствительны 90% бактериальных возбудителей острых кишечных инфекций, в том числе E.coli, Klebsiella spp., Proteus mirabilis, Shigella spp., Salmonella spp. На украинском фармацевтическом рынке цефиксим представляет компания «Мегаком» под торговым названием Цефикс. За годы применения в отечественной клинической практике этот препарат заслужил доверие практикующих врачей и успел хорошо себя зарекомендовать в реальной клинической практике, особенно при лечении острых кишечных инфекций и инфекций мочевыводящих путей. Цефиксим выводится с мочой, а также выделяется с желчью в кишечник, где создаются наиболее высокие концентрации препарата. Цефикс является бактерицидным антибиотиком широкого спектра действия, он устойчив к действию большинства β-лактамаз и высокоактивен в отношении большинства грамотрицательных и грамположительных возбудителей. При этом следует учитывать, что цефиксим не оказывает ингибирующего влияния на резидентную флору. Побочные эффекты при использовании препарата Цефикс возникают редко. Лишь в некоторых случаях возможно появление зуда, расстройств ЖКТ (тошноты, рвоты, диареи), головной боли, транзиторной тромбоцитопении и вагинита.
В тех случаях, когда отсутствует возможность назначения перорального антибактериального препарата (в частности, при тяжелом и крайне тяжелом течении заболевания), в качестве терапевтической тактики выбора может рассматриваться ступенчатая антибактериальная терапия, которая предусматривает парентеральное введение антибиотиков на начальном этапе лечения и последующий перевод пациента на пероральный прием после стабилизации его клинического состояния. Подобная тактика лечения имеет ряд преимуществ: уменьшение количества инъекций, снижение риска развития постинъекционных осложнений, возможность проведения лечения в амбулаторных условиях, комфортность, снижение психоэмоциональной нагрузки, снижение стоимости лечения, снижение риска развития нозокомиальных инфекций.
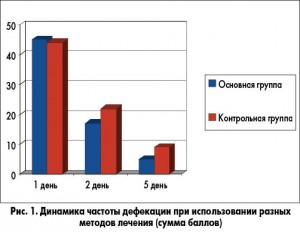
На базе нашей кафедры было проведено клиническое исследование по оценке эффективности парентерального введения цефтриаксона и перорального введения препарата Цефикс у детей с острыми кишечными инфекциями (n=60). Дети, участвовавшие в исследовании, были разделены на 2 группы – основную и контрольную. Пациентам 1 группы (n=30) в качестве этиотропного препарата был назначен Цефикс перорально. Второй группе пациентов внутривенно или внутримышечно вводился цефтриаксон. Результаты показали, что темпы нормализации частоты дефекаций и консистенции стула были сопоставимы в обеих группах (рис. 1).
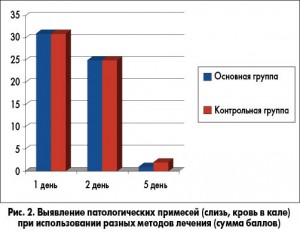
На фоне терапии препаратом Цефикс также была отмечена быстрая положительная динамика выявления в кале патологических примесей (крови, слизи), темпы которой были аналогичны таковым при парентеральном введении цефтриаксона (рис. 2).
Оценка интегральной эффективности препарата Цефикс в схеме стартовой терапии острых кишечных инфекций у детей позволила констатировать его высокую клиническую эффективность, которая не уступает таковой при парентеральном введении цефтриаксона. При контрольном обследовании после лечения пациентов с инвазивными формами кишечных инфекций, у которых при первичном бактериологическом обследовании были выявлены патогенные микроорганизмы, полная санация была констатирована у 100% пациентов.
Таким образом, современный пероральный цефалоспорин III поколения Цефикс является высокоэффективным в лечении инвазивных форм острых кишечных инфекций у детей и может применяться как в режиме монотерапии, так и в составе ступенчатой антибиотикотерапии.
Подготовила Анастасия Лазаренко