16 листопада, 2016
Гіпертензивний криз у дітей

Гіпертензивний криз – це стан, який характеризується різким і значним підвищенням артеріального тиску (АТ), супроводжується клінічними симптомами порушення функції життєво важливих органів (мозкового кровообігу, лівошлуночковою недостатністю, вегетативними реакціями) і потребує невідкладного зниження тиску.
У дітей виділяють гіпертензивний криз двох типів:
– симптоми ураження зі сторони органів-мішеней (центральної нервової системи, серця, нирок);
– прояви симпатоадреналового пароксизму з бурхливою вегетативною симптоматикою.
Основні причини розвитку гіпертензивного кризу у дітей:
– хвороби нирок (гломерулонефрити, гемолітико-уремічний синдром, пухлини, травми й ін.);
– нейрогенна патологія (внутрішньочерепна гіпертензія на фоні токсикозу, черепно-мозкової травми, пухлини, менінгіту чи менінгоенцефаліту);
– хвороби судин (коарктація аорти, аномалії ниркових артерій, васкуліти й ін.);
– системні захворювання сполучної тканини;
– ендокринні захворювання (феохромоцитома, гіпертиреоз, гіперпаратиреоз, синдром Кушинга й ін.);
– первинна артеріальна гіпертензія;
– неврози, психогенні та нейровегетативні розлади.
Діагностичні критерії:
– раптове порушення загального стану дитини;
– сильний головний біль переважно у скронево-лобній і потиличній ділянках, важкість в ділянці потилиці, пульсація у скронях;
– можливі запаморочення;
– порушення зору (пелена перед очима, мигтіння мушок, випадіння полів зору, диплопія) або слуху (шум у вухах), можливі зорові та слухові галюцинації; об’єктивно – порушення руху очних яблук; під час офтальмоскопії – звуження артерій і вен сітківки, наявність ексудатів, набряку диска зорового нерва, геморагії на очному дні;
– нудота;
– блювання, яке не пов’язане з прийомом їжі і не приносить полегшення;
– блідість або гіперемія обличчя, відчуття приливу крові до обличчя, холодний піт;
– кволість або збудливість;
– можливі кардіалгії, парестезії, парези, тремор рук, відчуття страху і тривоги;
– пульс напружений, тахікардія;
– АТ високий, перевищує 99-й перцентиль.
Для гіпертензивного кризу характерні такі значення АТ:
– для дітей до 1 року – систолічний АТ (САТ) >120 мм рт. ст., діастолічний АТ (ДАТ) >85 мм рт.ст.;
– для дітей 1-9 років – САТ >130 мм рт.ст., ДАТ >80 мм рт. ст.;
– для дітей 10-12 років – САТ >135 мм рт. ст., ДАТ >90 мм рт. ст.;
– для дітей старше 12 років – САТ >145 мм рт. ст., ДАТ >90 мм рт.ст.
На висоті приступу тони серця посилені, надалі послаблені, з’являється третій тон на верхівці серця, з’являється або посилюється акцент другого тону над аортою, вислуховується систолічний шум на верхівці серця й аорті. На тлі гіпертензивного кризу можуть виникати тяжкі порушення серцевого ритму, ознаки серцевої недостатності.
Електрокардіографічне обстеження дає можливість верифікації порушення ритму, ознак ішемії, гіпертрофії міокарда, перенавантаження переважно лівих відділів серця.
Значущими діагностичними дослідженнями при гіпертензивному кризі є рентгенологічне обстеження органів черевної порожнини й ехокардіографічне дослідження, оцінювання ренального та неврологічного статусу.
Лікування
Лікування неускладненого кризу проводиться амбулаторно. У разі прогресування кризу та розвитку ускладнень (гострого порушення мозкового кровообігу, носової кровотечі, еклампсії, пароксизмальної тахікардії тощо) дитина підлягає терміновій госпіталізації.
Основна мета лікування гіпертензивного кризу – контрольоване зниження АТ до безпечного рівня для попередження ускладнень.
З урахуванням того, що різке зниження системного тиску гіпотензивними препаратами є небезпечним, стабілізацію тиску до нормального рівня (нижче 95 перцентилю для цієї статі, віку та зросту) здійснюють поступово.
Швидкість зниження середнього АТ повинна становити не більше ніж 25% упродовж першої години.
Розрахунок середнього АТ (АТсер): АТсер = 1/3 (САТ-ДАТ)+ДАТ.
Наприклад, для значення середнього АТ на 25% у разі АТ 240/120 (АТсер = 160) АТ необхідно знизити до 160/100 мм рт. ст. (АТсер = 120).
Невідкладна допомога
- Положення хворого – на спині з припіднятою головою.
- Звільнити хворого від стискуючого одягу, забезпечити прохідність верхніх дихальних шляхів.
- Забезпечити доступ свіжого повітря, за необхідності – кисневу підтримку.
- Заспокоїти пацієнта (за необхідності призначити седативні препарати, перевагу мають бензодіазепіни). При збудженні та вираженій нейровегетативній симптоматиці можливе введення седуксену (реланіуму) 0,5% розчину в разовій дозі 0,25-0,5 мг/кг на 10% розчині глюкози.
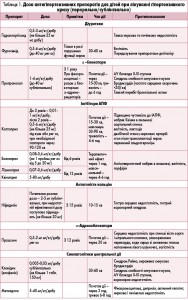
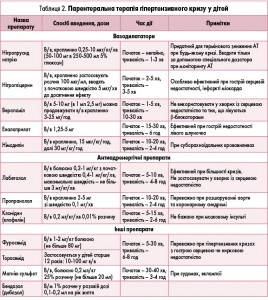
- При неускладненому кризі ввести медикаментозні антигіпертензивні засоби сублінгвально/перорально (табл. 1). При ускладненому кризі, а також за неефективності ентерального введення антигіпертензивні препарати вводяться парентерально (табл. 2).
Слід зазначити, що під час надання невідкладної допомоги дитині при гіпертензивному кризі необхідно дотримуватись індивідуального підходу, ураховуючи попередній досвід прийому антигіпертензивних препаратів. У разі виникнення гіпертензивного кризу на тлі попереднього лікування антигіпертензивними препаратами треба в подальшому провести ретельну корекцію терапії (вибір препарату, доцільність комбінованої терапії, дозовий режим).