11 квітня, 2016
Гострі отруєння у дітей

Отруєння – це патологічний стан, який розвивається внаслідок взаємодії живого організму та отруйних речовин різного походження, які потрапляють до нього з навколишнього середовища.
Основними причинами гострих отруєнь у дитячому віці є:
- лікарські засоби;
- засоби побутової та сільськогосподарської хімії;
- нафтопродукти;
- отруйні рослини та гриби;
- спирти.
Шляхи надходження отруйних речовин до організму дитини:
- пероральний (через органи травної системи);
- інгаляційний (через дихальну систему);
- парентеральний (ін’єкційний);
- транскутанний (через шкіру);
- кон’юнктивальний (через слизові оболонки очей).
За соціальною причиною отруєння можуть бути випадковими (побутові, внаслідок медичних помилок) або навмисними (суїцидальні спроби, кримінальні злочини).
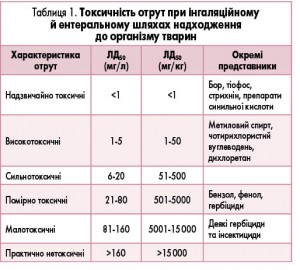
В основу поняття про токсичність речовини для людини (за відсутності точних клінічних даних) покладені результати дослідів на тваринах. Основним показником є ЛД50 – доза, яка в експерименті спричиняє смерть у 50% піддослідних тварин. Речовини, які є високотоксичними для тварин, як правило, токсичні і для людей. Класифікацію токсичних речовин відповідно до показника ЛД50 наведено в таблиці 1.
Класифікація отрут за ознаками їх системно-органної тропності та клінічних проявів:
- серцеві отрути (порушення серцевого ритму, міокардит) – глікозиди, трициклічні антидепресанти, хінін, сполуки барію та калію;
- легеневі отрути (набряк, фіброз) – окиси азоту, фосген;
- нервові отрути (психози, судоми, коми) – наркотичні та снодійні засоби, транквілізатори, фосфорорганічні сполуки, чадний газ, алкоголь та його сурогати;
- печінкові отрути (гепатопатія, гепатаргія) – чотирихлористий вуглець, отруйні гриби, феноли, альдегіди;
- ниркові отрути (нефропатія, гостра ниркова недостатність) – етиленгліколь, сполуки важких металів;
- шлунково-кишкові отрути (гастроентерит) – кислоти та основні речовини, важкі метали;
- кров’яні отрути (гемоліз, метгемоглобінемія) – анілін, нітрити.
Розвиток гострого отруєння має дві клінічні стадії.
I. Токсигенна, обумовлена періодом, протягом якого отрута перебуває в організмі дитини в кількості, здатній справити специфічну дію (екзотоксичний шок, кома, асфіксія).
II. Соматогенна, обумовлена строком після видалення або руйнування отрути у вигляді слідового ураження різноманітних органів і систем організму (пневмонія, гостра надниркова недостатність, сепсис тощо).
Діагностичні критерії
Оцінка токсикологічної ситуації потребує з’ясування основних моментів:
- контакт дитини чи групи дітей з токсичною речовиною з урахуванням можливості латентного періоду;
- характер отруйної речовини;
- шлях потрапляння отрути до організму;
- доза та швидкість її надходження до організму;
- час вживання отрути та швидкість наростання симптомів отруєння, провідний симптом чи симптомокомплекс;
- оцінка ступеня порушень вітальних функцій організму – дихання, кровообігу, ЦНС та стану організму з урахуванням вікових особливостей дитини (отруєння легкого, середнього та тяжкого ступеня);
- раптовість виникнення скарг та клінічних ознак отруєння на тлі попереднього задовільного загального стану здоров’я, відсутності травм або наявності стабільного синдромокомплексу захворювання (хірургічного або соматичного), з приводу чого проводилося лікування.
За характером розвитку клініки отруєння виділяють три фази (періоди).
- Латентна фаза – час з моменту потрапляння отрути в організм до появи перших симптомів отруєння.
- Фаза гострих клінічних проявів – час з моменту появи перших клінічних симптомів до повної розгорнутої клінічної картини отруєння з виділенням у ній періоду резорбтивної (специфічної) дії та періоду соматогенних порушень (неспецифічні прояви ендогенного токсикозу).
- Фаза виходу (елімінації) – час від максимально розгорнутої клінічної картини до зникнення симптомів отруєння.
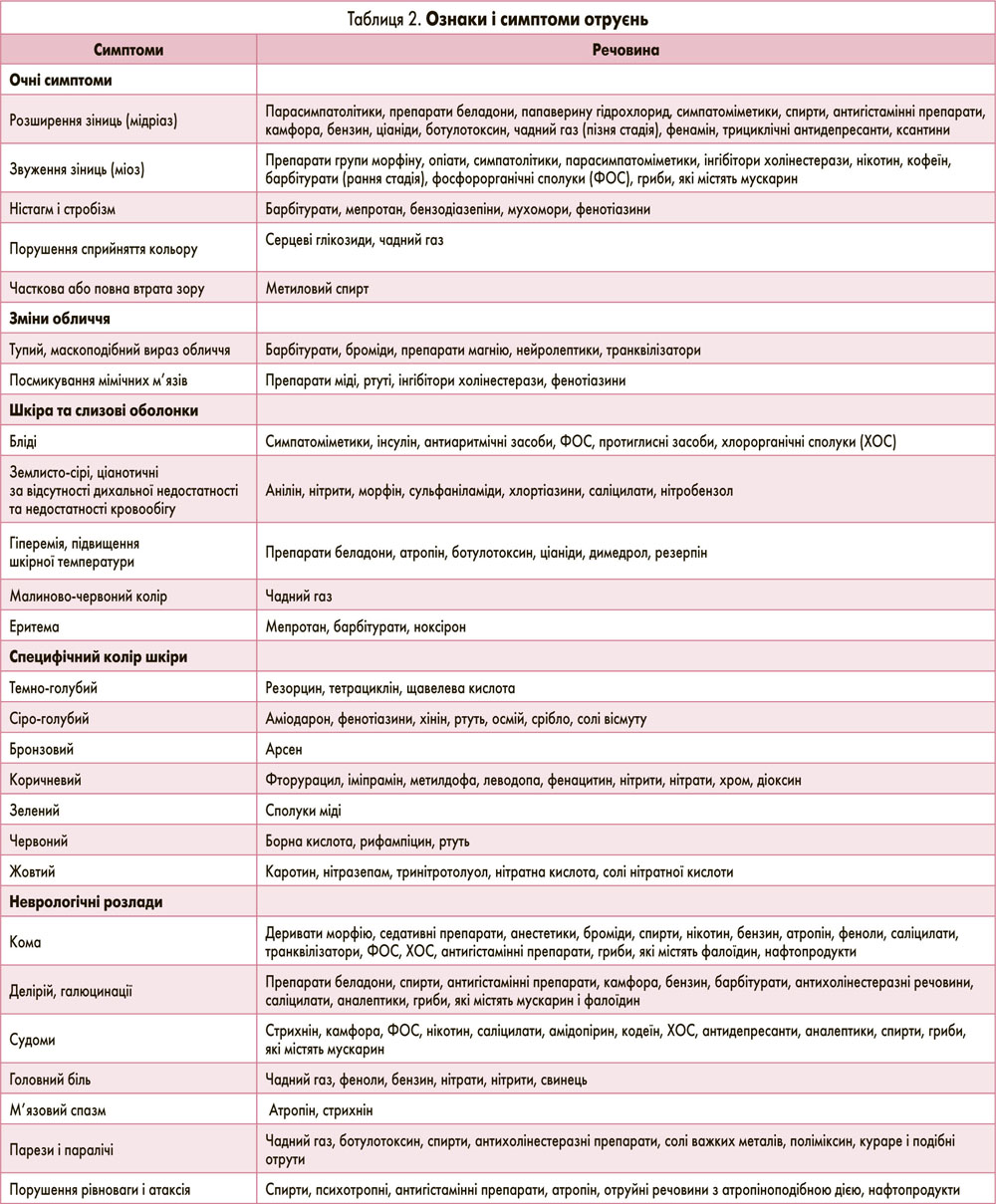
Якщо вид токсичної речовини невідомий, то намагаються визначити її на основі характерних порушень функції органу (або виникнення системних реакцій) залежно від системно-органної тропності та властивостей речовини, що спричинила отруєння (табл. 2).
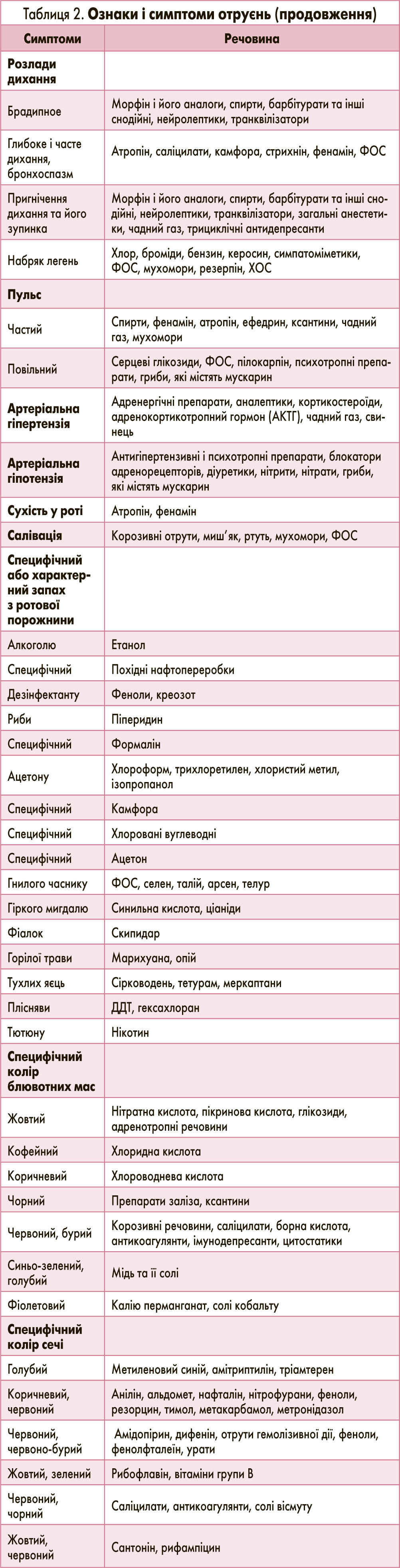
Після встановлення попереднього діагнозу в подальшому остаточна верифікація проводиться з використанням біохімічних, інструментальних, спектральних та інших методів ідентифікації токсичної речовини.
Невідкладна допомога
I. Припинити контакт з отруйною речовиною та надходження її до організму.
II. Прискорити виведення частини отрути, що не встигла засвоїтись організмом:
1) зі шкіри та слизових:
А. Обережно зняти забруднений одяг, обмити ушкоджені ділянки шкіри теплим мильним розчином (не втираючи) з подальшим зрошенням проточною водою.
Б. За можливості з урахуванням характеру отрути обробити шкіру ефективними засобами: при потраплянні на шкіру калію перманганату – 1% розчином лимонної, оцтової або аскорбінової кислоти; ФОС (дихлофосу, карбофосу, хлорофосу, метафосу тощо) – 2-3% розчином нашатирного спирту або 4% розчином натрію бікарбонату; фенолу – рослинним (не вазеліновим) маслом; кислоти (оцтової, щавелевої) – 4% розчином натрію бікарбонату; основи (нашатирного спирту, каустичної соди) – 1% розчином оцту. При потраплянні на шкіру жиророзчинних токсичних речовин (бензину, скипидару тощо) категорично забороняється для обробки шкіри використовувати етиловий спирт через його сприяння всмоктуванню цих отрут.
В. За умови потрапляння токсичної речовини на слизову оболонку очей їх необхідно промити проточною водою або краще фізіологічним розчином натрію хлориду протягом 15-20 хв і потім закапати розчином будь-якого місцевого анестетика.
2) з кишково-шлункового тракту:
А. За відсутності протипоказань у дітей старшого віку попередньо спорожнити шлунок перед промиванням з можливим використанням для цього засобів блювотної дії: теплий розчин кухонної солі – 1-2 столові ложки на 1 стакан води або порошок гірчиці – 1-2 чайні ложки на стакан теплої води, сироп іпекакуани (дітям до 2 років 10-15 мл, старшим – 15-30 мл). Для провокування блювоти натискують на корінь язика шпателем або пальцем. Спонтанна або спровокована блювота не виключає подальшого промивання шлунка. Після блювання дати дитині випити препарат активованого вугілля – карболен у таблетках (дітям до 3 років 1/2 стакана води з 5 подрібненими таблетками, 3-7 років – 2/3 стакана води з 7 таблетками, старшим 7 років – стакан води з 10 таблетками).
Викликання блювоти протипоказане в таких випадках: у дітей за відсутності свідомості; при ентеральному отруєнні сильними кислотами, основами, бензином, скипидаром та іншими сильно подразнюючими слизову речовинами та піноутворюючими рідинами.
Б. Провести зондове промивання шлунка якнайшвидше з моменту отруєння (пацієнтам у стані коми промивання здійснюється після попередньої інтубації трахеї з роздуванням манжетки для запобігання можливості аспірації). Положення дітей при промиванні: діти старшого віку, якщо дозволяє стан, можуть сидіти, в інших випадках – мають лежати на боці зі злегка опущеною головою.
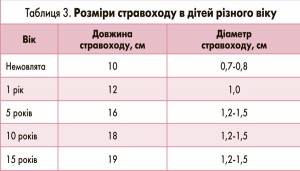
Товщина зонда повинна відповідати віку дитини і враховувати анатомічні особливості (табл. 3).
Бажано для промивання використовувати широкі шлункові зонди з 2-3 боковими отворами для запобігання закупорці їх залишками їжі чи таблетками. Глибина введення зонда:
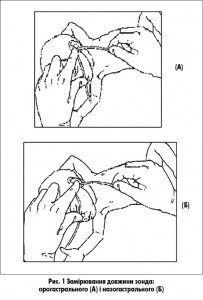
- орогастрального (найчастіше застосовується при промиванні шлунка) – від кута рота до мочки вуха і мечоподібного відростка (рис. 1А);
- назогастрального – від кінчика носа до мочки вуха і мечоподібного відростка (рис. 1Б).
Зонд, попередньо змащений вазеліновим маслом, вводять уздовж задньої стінки глотки ненасильницькими рухами.
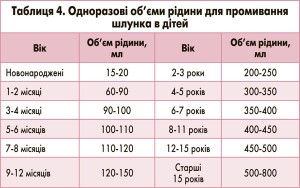
До вільного кінця зонда під’єднують лійку (рідше шприц Жане) і вводять рідину для промивання одномоментно в кількості, що відповідає віковому об’єму шлунка (табл. 4), надалі опускають вільний кінець зонда нижче рівня тіла і вивільняють шлунок від вмісту. Ці циклічні процедури із введенням і виведенням рідини повторюють до очищення шлунка й фіксації чистих промивних вод з урахуванням загального об’єму використаної для промивання рідини (приблизно до 1 л на рік життя, але не більше 8-10 л на всю процедуру).
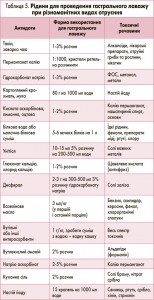
Як промивну рідину краще використати фізіологічний розчин натрію хлориду кімнатної температури або більш оптимальні варіанти розчинів за умови наявності інформації про отруту (табл. 5). Доцільним є використання гіперосмолярного (10%) розчину натрію хлориду, особливо при отруєнні грибами. За відсутності інших розчинів можливе промивання шлунка водою.
При отруєнні наркотиками, барбітуратами, антидепресантами, ФОС, дихлоретаном промивання шлунка протягом першої доби після отруєння необхідно проводити кожні 6-8 год.
Протипоказання до зондового промивання шлунка: судомний синдром, декомпенсація кровообігу та дихання (промивання тимчасово відкласти до стабілізації стану); отруєння припікаючими чи пошкоджуючими слизову стравоходу і шлунка речовинами, якщо минуло більше 2 год (через небезпеку перфорації зондом стінки органів); отруєння барбітуратами, якщо минуло більше 12 год після прийому препарату (оскільки знижується тонус гладких м’язів, промивання шлунка рекомендується в перші години, а пізніше – тільки відсмоктування шлункового вмісту).
Після санації до шлунку через зонд ввести сорбенти: активоване вугілля в дозі 1-2 г/кг у вигляді кашки чи поліфепан – 1-2 столові ложки на 1 стакан води; або білу глину, крохмаль, тальк, крейду з розрахунку 1 г/кг, попередньо розвівши у воді у співвідношенні 1:10, та обволікаючі засоби (альмагель, жирові емульсії).
Наприкінці промивання шлунка ввести послаблюючі: сольові – магнію чи натрію сульфат у дозі 0,5 г/кг (15 г сухої речовини на 100 мл води), масляні – вазелінове чи парафінове масло в дозі 2-3 мл/кг (при отруєнні жиророзчинними отрутами). При отруєнні кислотами й основами сольові послаблюючі протипоказані.
Вміст шлунка – перші порції блювотних мас, промивних вод – необхідно спрямувати на токсикологічне дослідження.
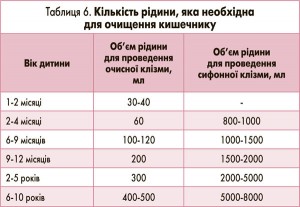
В. Промити кишечник (поставити очисну, а за необхідності й сифонну клізму) з використанням ізотонічного розчину натрію хлориду (рідше води) кімнатної температури (табл. 6). Доцільне використання гіперосмолярного (5%) розчину натрію хлориду, особливо при отруєнні грибами. Санацію необхідно повторювати кожні 8 год протягом першої доби від моменту госпіталізації пацієнта і протягом усього гострого періоду отруєння проводити ентеросорбцію (призначення ентеросорбентів у вікових дозах).
При ін’єкційному введенні для припинення всмоктування отрути:
- проксимальніше місця ін’єкції накласти джгут на 25-30 хв;
- місце ін’єкції чи ураження обколоти навхрест 0,1% розчином адреналіну 0,1 мл/рік життя в 3,0-5,0 мл ізотонічного розчину натрію хлориду;
- місце введення обкласти льодом на 10-15 хв.
При інгаляційному отруєнні постраждалого терміново вивести або винести із загазованої зони на свіже повітря, за необхідності забезпечити кисневу підтримку.
III. Заходи з видалення резорбованих отруйних речовин:
1. Водне навантаження з форсованим діурезом.
Шлях введення рідини залежить від тяжкості стану і можливості прийому великих об’ємів рідини всередину.
За легкого отруєння, якщо дитина п’є, то ентерально використовують 5% розчин глюкози, ізотонічний розчин натрію хлориду, сольові розчини, лужну мінеральну воду без газу. Сольові розчини та глюкозу можна вводити і через зонд. Швидкість ентерального введення розчинів становить приблизно 14-16 мл/кг на кожні 2 год лікування. Для стимуляції діурезу – внутрішньо фуросемід у дозі 2 мг/кг.
За вираженої інтоксикації або відмови дитини від пиття проводять парентеральне водне навантаження з форсованим діурезом – внутрішньовенно вводять розчини глюкози (5-10-20%), альбуміну (5-10%), реополіглюкіну, ізотонічного розчину натрію хлориду, сольові розчини. Швидкість введення розчинів 10-20 мл/кг/год протягом перших 6 год інтенсивної терапії і 5-10 мл/кг/год у подальшому до закінчення інтоксикаційного синдрому. Для стимуляції діурезу – парентерально лазикс у дозі 2-3 мг/кг. За необхідності олужнення ввести розчин натрію гідрокарбонату (4,2% – 2-4 мл/кг або 8,4% – 1-2 мл/кг), для підкислення – 5% розчин аскорбінової кислоти в дозі 1 мл на рік життя (не більше 10 мл).
Проведення форсованого діурезу потребує ретельного контролю функції нирок, динаміки маси тіла, концентрації електролітів, діурезу, погодинного обліку введеної та отриманої рідини (затримка води за добу не повинна перевищувати 1,5-2% маси тіла дитини).
Протипоказання до водного навантаження з форсованим діурезом: абсолютні – ниркова недостатність, відносні – серцева недостатність у стадії декомпенсації, триваючий шоковий стан, набряк легень, набряк мозку.
2. Операція замінного переливання крові (ОЗПК) показана: у випадку отруєння метгемоглобінутворюючими речовинами (концентрація метгемоглобіну понад 50-60%), гемолізуючими речовинами (концентрація вільного гемоглобіну >10 г/л), ФОС (активність холінестерази <15%); летальна концентрація токсинів у крові; неефективність інших методів детоксикації. За ОЗПК переливають об’єм сумісної одногрупної донорської крові не менше 1,5 об’єму циркулюючої крові (ОЦК) зі швидкістю від 40-50 мл до 100 мл/хв.
3. Обмінний плазмаферез дає змогу уникати імунного конфлікту та гемодинамічних ускладнень ОЗПК і сприяє виведенню з організму токсичних речовин великих розмірів або тих, які міцно зв’язані з білками плазми крові, і застосовується за наявності ознак гострої печінково-ниркової недостатності в результаті дії тропних до них токсинів у соматогенний період отруєння. Об’єм заміненої плазми становить у середньому 1-2 ОЦК, плазмозамінниками виступають альбумін, свіжозаморожена донорська плазма, реополіглюкін, розчин Рінгера та ін.
4. Гемодіаліз – метод видалення низькомолекулярних речовин з кров’яного русла пацієнта через напівпроникні мембрани, показаний у токсигенній стадії при отруєнні речовинами, які можуть бути діалізовані (барбітурати, ФОС тощо), при прогресуючому погіршенні стану внаслідок неефективності консервативного лікування.
5. Гемосорбція – метод видалення молекул токсичних речовин середніх та великих розмірів при проходженні крові пацієнта через сорбенти біологічного, рослинного, штучного походження, серед яких у медичній практиці найчастіше використовується рослинне та синтетичне вугілля. Гемосорбція показана при отруєнні високотоксичними речовинами, особливо на ранніх етапах. Крізь колонки пропускається венозна або артеріальна кров зі швидкістю від 50 до 250 мл/хв; ефективний перфузійний об’єм для природних сорбентів становить 1-1,5 ОЦК, а для синтетичних – 3-3,5 ОЦК. Протипоказання до гемосорбції: стійка артеріальна гіпотензія, анемія, порушення гемостазу (тромбоцитопенія, фібриноліз).
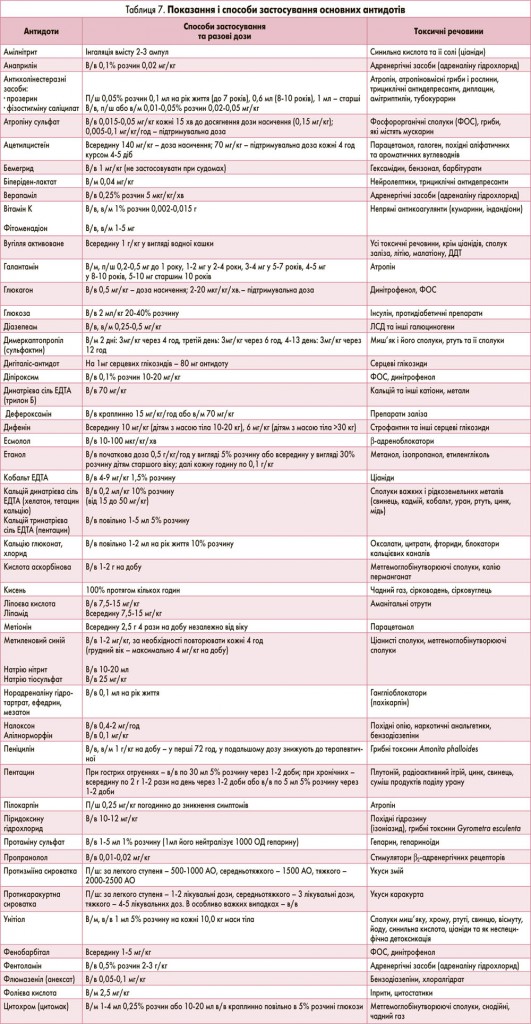
IV. Антидотна терапія ефективна на ранній токсигенній стадії гострих отруєнь і виправдана за умови ідентифікації отрути. Перелік основних антидотів, способи застосування та дози наведено в таблиці 7.
V. Ситуаційна та коригувальна терапія (регідратаційна терапія, корекція диселектролітних порушень та патологічних змін у системах організму: серцево-судинній, дихальній, нервовій, сечовидільній тощо). При термінальних ситуаціях проводиться весь комплекс первинних реанімаційних заходів.
За матеріалами навчального посібника
«Невідкладна педіатрія»
(Ю.В. Марушко, Г.Г. Шеф, Київ, 2014)