1 червня, 2016
Обновленное практическое руководство ААСЕ/АСЕ «Всеобъемлющий алгоритм лечения сахарного диабета 2 типа»
В январе 2016 г. авторитетный журнал Endocrine Рractice опубликовал обновленное практическое руководство «Всеобъемлющий алгоритм лечения сахарного диабета 2 типа», подготовленное Американской ассоциацией клинических эндокринологов (American Association of Clinical Endocrinologists, ААСЕ) и Американской коллегией эндокринологов (American College of Endocrinology, АСЕ). Рабочая группа из 20 ведущих профильных экспертов под руководством профессора А. Garber представила 9 цветных схем-алгоритмов, регламентирующих разнообразные аспекты ведения пациентов с сахарным диабетом (СД) 2 типа.
Обновленные клинические рекомендации содержат не только положения, касающиеся модификации образа жизни, диетотерапии и фармакотерапии больных СД, но и алгоритмы действий, раскрывающие аспекты лечения пациентов с предиабетом, сопутствующей дислипидемией и гипертензией.
Клиническое руководство базируется на следующих основополагающих принципах:
• оптимизация образа жизни необходима для всех пациентов с СД; она представляет собой многогранный и непрерывный процесс, предполагающий командный подход. Однако подобные усилия не отменяют необходимости проведения фармакотерапии, которая может назначаться одновременно и корректироваться в зависимости от ответа пациента на изменение образа жизни;
• целевой уровень гликозилированного гемоглобина (HbА1с) должен быть персонифицирован в зависимости от многочисленных факторов, таких как возраст, средняя продолжительность жизни, сопутствующие заболевания, длительность СД, риск гипогликемии и ее неблагоприятных последствий, мотивация и приверженность пациента к лечению. Уровень HbА1с ≤6,5% считается оптимальным, если он может быть достигнут безопасным и экономически доступным способом; для других пациентов могут быть приемлемы более высокие целевые уровни HbА1с, которые со временем могут индивидуально изменяться;
• контроль за целевыми уровнями гликемии включает определение уровней глюкозы натощак и постпрандиальной гликемии, которые измеряются пациентом самостоятельно;
• выбор терапевтической стратегии для лечения СД должен быть персонифицирован в зависимости от индивидуальных особенностей пациента и специфических свойств лекарственных средств. Характеристики медикаментов, влияющие на выбор препарата, включают гипотензивный эффект, механизм действия, риск развития гипогликемии и увеличения массы тела, вероятность появления других побочных эффектов, переносимость, простоту использования, стоимость, безопасность применения при сопутствующих заболеваниях сердца, почек, печени;
• минимизация риска увеличения массы тела, а также риска тяжелой и нетяжелой гипогликемии является приоритетом лечения исходя из соображений безопасности, стоимости и приверженности к лечению;
• первоначальные расходы на приобретение препаратов являются составной частью общей стоимости медицинской помощи, которая включает мониторинг целевых значений и оценку риска гипогликемии, увеличения веса. Безопасность и эффективность лечения должны быть более приоритетными по сравнению со стоимостью препаратов;
• представленный алгоритм регламентирует выбор терапии, основываясь на исходном уровне HbА1с. В нем содержатся указания относительно того, какие режимы терапии являются предпочтительными/дополнительными, но индивидуальные особенности пациентов могут привести к изменению выбранного режима;
• в большинстве случаев необходимо назначение комбинированной терапии, которая должна включать препараты с взаимодополняющими механизмами действия;
• всеобъемлющее лечение включает в себя коррекцию липидов и уровня артериального давления (АД), а также лечение сопутствующих заболеваний;
• до достижения стабилизации эффективность терапии должна оцениваться достаточно часто (например, каждые 3 мес) с использованием нескольких критериев: уровня HbА1с, самостоятельного определения содержания глюкозы натощак и постпрандиальной гликемии, оценки зарегистрированных и предположительных эпизодов гипогликемии, липидного профиля, уровня АД, побочных эффектов (увеличение массы тела, задержка жидкости, ухудшение функций печени и почек, сердечно-сосудистой системы), мониторинга коморбидных заболеваний, приема сопутствующих лекарственных средств, осложнений СД, психосоциальных факторов, влияющих на выбор лечения;
• терапевтический режим должен быть как можно более простым, что позволит увеличить приверженность к лечению;
• данный алгоритм основывается на применении препаратов, одобренных FDA для лечения СД по состоянию на декабрь 2015 г.
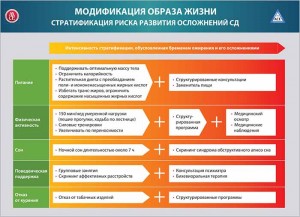
Модификация образа жизни
Ключевыми компонентами модификации образа жизни являются лечебное питание, регулярная физическая нагрузка, адекватная продолжительность ночного сна, бихевиоральная поддержка, полный отказ от использования всех табачных изделий.
Пациентам с избыточной массой тела (индекс массы тела – ИМТ – 25-29,9 кг/м2) или ожирением (ИМТ ≥30 кг/м2) для снижения веса следует ограничить калорийность рациона минимум на 5-10%. Доказано, что структурированные консультации (еженедельные или ежемесячные беседы с разъяснением учебной программы по снижению массы) и обучающие программы по использованию заменителей пищи более эффективны, чем стандартные офисные консультации.
Регулярная физическая нагрузка (аэробные и силовые упражнения) облегчает достижение контроля над гликемией, содержанием липидов и уровнем АД, снижает риск падений и переломов, улучшает функциональные возможности и способствует хорошему самочувствию. Структурированные обучающие программы могут помочь пациентам освоить правильную технику их выполнения, определить новые цели и оставаться мотивированными. Больных СД, тяжелым ожирением или его осложнениями следует обследовать для выявления противопоказаний и/или ограничений к увеличению физической активности. Физические упражнения должны быть подобраны для каждого пациента индивидуально в соответствии с поставленными целями и имеющимися ограничениями.
Поведенческая поддержка включает в себя структурированные обучающие программы по снижению массы тела и вышеуказанные мероприятия по расширению физической активности, а также поддержку со стороны семьи и друзей. Для эмоционального содействия и мотивации пациентам следует рекомендовать присоединяться к группам, ориентированным на ведение здорового образа жизни.
Отказ от курения является финальным компонентом модификации образа жизни и подразумевает полное прекращение использования табачных изделий. Пациентам, не способным самостоятельно отказаться от этой вредной привычки, следует рекомендовать структурированные обучающие программы.
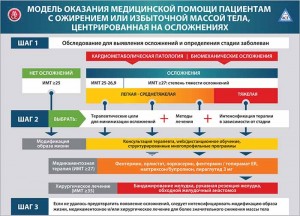
Ожирение
Снижение веса следует рекомендовать всем больным СД с избыточной массой тела или ожирением, учитывая доказанный факт: уменьшение массы ассоциировано со снижением гликемии, нормализацией липидного спектра крови, уменьшением уровня АД и механической нагрузки на нижние конечности (бедра и голени).
В 2015 г. FDA одобрило 8 препаратов в качестве вспомогательных опций, предназначенных для усиления эффективности модификации образа жизни у пациентов с избыточной массой тела / ожирением. Диэтилпропион, фендиметразин, фентермин были рекомендованы для кратковременного (несколько недель) применения, тогда как орлистат, фентермин/топирамат пролонгированного высвобождения (ER), лоркасерин, налтрексон/бупропион, лираглутид (3 мг) могут длительно использоваться для коррекции массы тела.
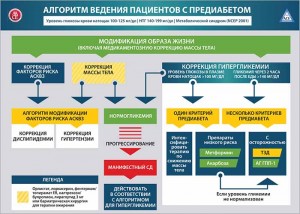
Предиабет
Предиабет отражает неспособность β-клеток поджелудочной железы компенсировать явления инсулинорезистентности, в подавляющем большинстве случаев вызванной избыточной массой тела / ожирением. Действующие критерии диагностики предиабета включают нарушение толерантности к глюкозе, увеличение уровня гликемии натощак, метаболический синдром. Наличие любого из этих факторов ассоциировано с 5-кратным возрастанием риска развития СД в будущем.
Основной целью лечения предиабета является снижение веса. Независимо от эффективности модификации образа жизни, фармакотерапии, хирургического лечения или их комбинации, снижение массы тела способствует уменьшению инсулинорезистентности, что эффективно предотвращает прогрессию в СД, а также улучшает липидный профиль и уровень АД.
Ни одно лекарственное средство не получило одобрения FDA для лечения предиабета и/или профилактики СД. В то же время применение таких гипогликемических препаратов, как метформин и акарбоза, уменьшает риск развития СД в будущем у пациентов с предиабетом на 25-30%. Эти медикаменты относительно хорошо переносятся, безопасны и могут снижать сердечно-сосудистый риск. По данным клинических исследований, тиазолидиндионы (ТЗД) предотвращают возникновение СД у 60-75% пациентов с предиабетом, но применение препаратов этой группы ассоциировано с целым рядом побочных действий. Агонисты рецепторов глюкагоноподобного пептида 1 типа (АГ ГПП‑1) так же эффективны в профилактике СД и восстановлении нормогликемии у большинства пациентов с предиабетом, как и лираглутид (3 мг). Учитывая отсутствие данных о долгосрочной безопасности применения АГ ГПП‑1 и побочных действиях ТЗД, эти препараты следует рекомендовать только пациентам с очень высоким риском развития СД, а также больным, не ответившим на стандартную терапию.
Предиабет, как и СД, увеличивает риск развития атеросклеротических кардиоваскулярных заболеваний (АСКВЗ). Пациентам с предиабетом следует предложить модифицировать образ жизни и назначить фармакотерапию, направленную на нормализацию показателей липидограммы и уровня АД, что позволяет снизить риск АСКВЗ.
Продолжение следует.