4 травня, 2016
Анемия хронических заболеваний
Продолжение. Начало в №5
Анемия хронических заболеваний – клинический синдром, сопровождающий различные заболевания, в том числе хронические инфекции, злокачественные новообразования, ревматоидный артрит и дисфункцию почек. Этиология анемии хронических заболеваний многогранна и недостаточно изучена.
Патогенез
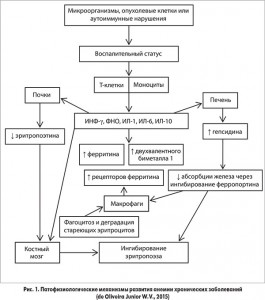
До недавнего времени молекулярные механизмы и патогенез нарушений распределения железа при анемии хронических заболеваний были неизвестны. Однако исследования последних десятилетий позволили установить полифакториальные патофизиологические механизмы анемии хронических заболеваний (рис. 1). Так, секреция провоспалительных цитокинов при острой инфекции или хроническом заболевании может изменить системный метаболизм железа посредством избыточного синтеза ключевого железорегуляторного гормона гепсидина. Кроме того, гепсидин ингибирует экспорт железа из клеток, блокируя активность ферропортина. Избыток гепсидина является первопричиной снижения концентрации сывороточного железа и ассоциированного с этим нарушения нормального эритропоэза, наблюдающихся при анемии хронических заболеваний.
Установлена несомненная связь между активацией иммунных клеток и ответом провоспалительных цитокинов, которые угнетают выработку эритропоэтина в почках, подавляют пролиферацию клеток эритроидного ростка, сокращают продолжительность жизни эритроцитов и в целом способствуют дисрегуляции гомеостаза железа. Так, отмечено, что интерлейкин (ИЛ) 6, ФНО ингибируют синтез эритропоэтина в почках посредством активации гена GATA‑2 и нуклеарного фактора и экспрессию трансферрина, вследствие чего снижается доставка железа в костный мозг и уменьшается захват железа эритробластами. Провоспалительные цитокины оказывают влияние на процессы депонирования и транспорта железа. Установлено, что ИЛ‑6 угнетает экспрессию белка ферропортина на мембране клеток-депо железа (энтероцитов, гепатоцитов, макрофагов). Он отвечает за транспорт железа из клетки наружу, таким образом, при уменьшении содержания ферропортина нарушается высвобождение железа из депо.
Итак, ключевым звеном патогенеза анемии хронических заболеваний является повышенная экспрессия провоспалительных цитокинов, что приводит к угнетению синтеза эритропоэтина и значительно снижает его эффекты, направленные на усиление пролиферации и созревания эритроидных предшественников.
Тяжесть анемии
В соответствии с предложенной ВОЗ (2008) классификацией выделяют 5 степеней тяжести анемии: 0 – норма (уровень гемоглобина ≥110 г/л); 1 – легкая (95-109 г/л); 2 – умеренная (80-94 г/л); 3 – выраженная (65-79 г/л); 4 – тяжелая (угрожающая жизни; <65 г/л).
Клиническая картина
Анемия воспаления, или анемия хронических заболеваний, как правило, возникает при различных патологических состояниях и не имеет специфичных клинических проявлений. Отмечаются медленное развитие и, как правило, легкая степень анемии, стертая симптоматика или отсутствие клинических признаков. В большинстве случаев проявления основного заболевания превалируют над анемией, но иногда оно может манифестировать анемическим синдромом. При анемии хронических заболеваний могут наблюдаться усталость, слабость, бледность кожных покровов, сердцебиение, одышка, снижение толерантности к физической нагрузке.
Особо следует подчеркнуть, что при ряде хронических заболеваний имеются и другие факторы, приводящие к анемическому синдрому: железодефицит, недостаточность витамина В12, фолиевой кислоты, повторные кровотечения, гемолиз, хроническая почечная недостаточность с абсолютным дефицитом эритропоэтина, инфильтрация костного мозга при гемобластозах или метастазах солидной опухоли. Подобные случаи не могут рассматриваться как анемия хронических заболеваний.
Диагностика
Анемии хронических заболеваний присущи определенные общие признаки. Как правило, это нормоцитарная анемия легкой степени тяжести (гемоглобин >90 г/л), которая развивается в течение первых 2 мес на фоне инфекции, воспалительных заболеваний или злокачественного новообразования и не прогрессирует. При уровне гемоглобина <80 г/л следует рассмотреть возможность наличия ≥1 дополнительного фактора риска. Кроме того, выраженность анемии часто коррелирует с активностью и продолжительностью основного заболевания (хронической инфекции, патологии соединительной ткани и др.). Так, при инфекционных процессах, протекающих с выраженной лихорадкой, тяжесть анемии больше, чем при менее интенсивной температурной реакции. При инфицированных ранах степень анемии ассоциируется с количеством патогенов. Продемонстрирована связь между тяжестью анемии и активностью ревматоидного артрита (лихорадкой, системными проявлениями, длительностью утренней скованности, количеством пораженных суставов, показателем СОЭ). При метастатическом поражении внутренних органов выраженность анемии обычно больше, чем при локализованном раке, однако в этом случае следует учитывать возможность повторных кровопотерь и метастазов в костный мозг.
Дифференциальный диагноз анемии хронических заболеваний
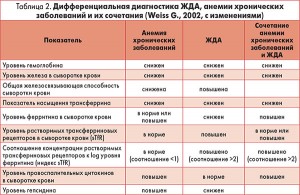
Критерии дифференциальной диагностики анемии хронических заболеваний перечислены в таблице 2, чувствительность и специфичность маркеров отражены в таблице 3. Показано, что ЖДА характеризуется истощением запасов железа (снижением концентрации сывороточного железа, ферритина и компенсаторным повышением содержания эритропоэтина) и сопровождается активацией факторов иммунной системы (повышением уровня ИЛ‑1β, растворимой молекулы межклеточной адгезии sICAM‑1 и, при легкой и средней степени анемии, увеличением содержания лактоферрина). В отличие от ЖДА анемия хронических заболеваний характеризуется недостаточностью запасов железа (снижением уровня сывороточного железа) без активационной реакции эритропоэтина на анемию и сопровождается активацией иммунной системы (повышением содержания ферритина, ИЛ‑1β, sICAM‑1 и лактоферрина).
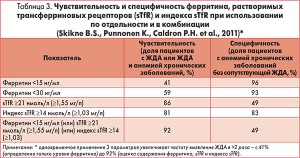
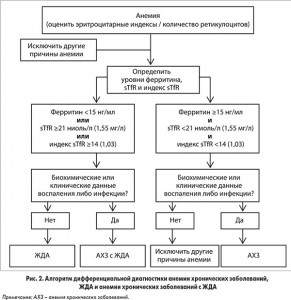
В исследовании B.S. Skikne, K. Punnonen, P. H. Caldron и соавт. (2011) установлено, что дополнительное определение уровня sTfR и индекса sTfR наряду с содержанием сывороточного ферритина значительно улучшает диагностику ЖДА. Доступность этих исследований повысилась с появлением автоматизированного гематологического анализатора (используется в стационарах и клинических лабораториях) (рис. 2).
Лечение
Поскольку анемия хронических заболеваний является вторичным проявлением основной патологии, лечение последней будет корригировать и анемию. Однако подобная терапия возможна не всегда. Непосредственно лечение анемии рассматривается в том случае, если она ухудшает работоспособность и качество жизни пациента или восстановление в процессе ведения основного заболевания. При этом такие жалобы, как усталость или недомогание, могут быть проявлением тяжелого воспалительного заболевания и цитокинзависимой активации, т. е. не иметь связи с анемией.
Основные принципы лечения анемии хронических заболеваний могут быть представлены следующим образом:
• терапия основного заболевания;
• специфические средства лечения (показаны только при анемии тяжелой степени, ограничивающей трудоспособность или повседневную активность);
• переливание эритроцитарной массы (при тяжелой анемии);
• эритропоэзстимулирующие средства в комбинации с внутривенными препаратами железа или без таковых (терапия off label);
• методы в стадии разработки (инновационные эритропоэзстимулирующие средства, антицитокиновые препараты и средства, влияющие на гепсидин и ферропортин).
На фоне лечения основного заболевания в комплексе с использованием препаратов железа отмечается нормализация гематологических и иммунологических показателей. При анемии хронических заболеваний взаимодействие ферритина, эритропоэтина, ИЛ‑1β, лактоферрина и sICAM‑1 способствует блокаде доставки железа в эритрон, активизации иммунитета, что способствует компенсации основного заболевания и коррекции анемии.
Анемия хронических заболеваний не является зарегистрированным показанием к назначению эритропоэзстимулирующих препаратов, однако последние могут рассматриваться в качестве альтернативы многократным трансфузиям эритроцитов. В небольших исследованиях отмечены положительные результаты применения эритропоэзстимулирующих препаратов при анемии хронических заболеваний.
В исследовании DRIVE (Dialysis Patients' Response to IV iron and with Elevated Ferritin) проверяли гипотезу о том, что у диализных пациентов функциональный дефицит железа вследствие воспаления обусловливает резистентность к эритропоэтину. В работе принимали участие 134 диализных пациента с высоким уровнем ферритина (500-1200 нг/мл) и низкой степенью насыщения трансферрина (<25%), у которых, несмотря на введение высоких доз эритропоэтина, сохранялась анемия. Установлено, что внутривенное введение препарата железа (глюконат железа 125 мг внутривенно) привело к значительному увеличению уровня гемоглобина по сравнению с контролем. У участников исследования DRIVE, несмотря на исходно повышенные уровни сывороточного ферритина, дополнительное внутривенное введение препарата железа приводило к росту концентрации гемоглобина.
В случае если воспалительный процесс хронический, плохо контролируется или не зависит от какого-либо определенного заболевания (например, старение), особое значение приобретают альтернативные терапевтические стратегии (табл. 4).
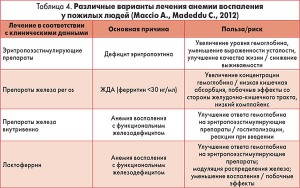
Предполагается, что при анемии хронических заболеваний могут быть эффективны и другие способы, направленные на повышение доступности железа. Среди них использование малых молекул, ингибирующих активность гепсидина или интернализацию ферропортина, др. Такой подход также может быть более эффективен в сравнении с применением глюконата железа, поскольку уменьшает риск вызванного железом окислительного стресса.
В настоящее время проводятся экспериментальные и клинические исследования по оценке эффективности новых молекул, мишенью которых являются цитокины или гепсидин, ферропортин (табл. 5).
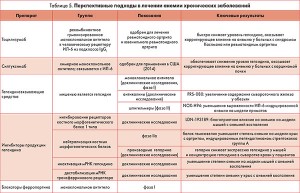
Антицитокиновые препараты, в частности тоцилизумаб и силтуксимаб, одобрены для лечения тяжелой воспалительной патологии. В то же время изучена их эффективность в терапии анемии хронических заболеваний в аспекте клинической симптоматики и качества жизни пациентов, однако необходимы дальнейшие исследования для оценки влияния на исходы основного заболевания, а также безопасности лечения и его побочных эффектов.
Выводы
Анемия воспаления может определяться при инфекционном процессе (бактериальные, вирусные или грибковые инфекции), а также при аутоиммунных заболеваниях, в частности при системной красной волчанке, ревматоидном артрите и др. К появлению анемии хронических заболеваний также приводят хронические состояния, сопровождающиеся незначительно выраженным воспалением, например новообразования, ХБП, ХСН и др. Кроме того, постулируется подобный патогенез развития анемии в процессе старения, при котором отмечается активация провоспалительных цитокинов. Исследования последних десятилетий позволили установить полифакториальные патофизиологические механизмы анемии хронических заболеваний.
Среди многочисленных патологических состояний, сопровождающихся дефицитом железа, основными являются ЖДА и анемия хронических заболеваний. Их дифференциальная диагностика представляет сложность для клиницистов. При анемии хронических заболеваний, как и при ЖДА, имеет место гипохромная анемия с низким содержанием сывороточного железа и одновременным увеличением показателей ферритина, а лечение препаратами железа не приводит к компенсации эритропоэза.
Применение современных диагностических тестов позволяет улучшить и ускорить диагностику анемии.
Поскольку анемия хронических заболеваний является вторичным проявлением основной патологии, лечение последней будет корригировать и анемию, однако такой подход не всегда возможен.
Актуальной тенденцией является изучение новых молекул, мишенью которых являются основные патогенетические звенья анемии хронических заболеваний, в частности цитокины, гепсидин, ферропортин. На сегодня большая часть этих молекул находится на стадии экспериментальных исследований, другие изучаются в доклинических и клинических испытаниях.
Список литературы находится в редакции.