10 січня, 2017
Формирование фармакорезистентности и ее влияние на долговременную эффективность ингибиторов ФНО
По материалам научно-практической конференции «Прогнозирование и предупреждение осложнений течения и фармакотерапии ревматических заболеваний» (20-21 октября, г. Киев)
Тема фармакорезистентности к ингибиторам фактора некроза опухоли альфа (ФНО) постепенно приобретает все большую практическую значимость для украинских врачей в связи с увеличением частоты применения биологических агентов в лечении ревматических заболеваний. И хотя этот показатель в нашей стране пока не сопоставим с показателем европейских стран, в ряде ситуаций уже встает вопрос о коррекции терапии у пациентов, которые начали получать биологические препараты несколько лет назад.
Как предотвратить снижение или потерю эффективности биологической терапии, какими алгоритмами пользоваться, если врач столкнулся с данной проблемой, и какие препараты выбирать на различных этапах лечения – эти и другие вопросы рассмотрел в своем выступлении главный внештатный ревматолог Министерства здравоохранения Украины, заведующий кафедрой внутренних болезней стоматологического факультета Национального медицинского университета им. А.А. Богомольца, доктор медицинских наук, профессор Олег Борисович Яременко.
– За последние три года в Украине сделан серьезный шаг вперед в области применения биологических препаратов в лечении ревматических заболеваний, и если еще совсем недавно наиболее актуальными были вопросы оптимальных режимов их применения, то сегодня нередко встает вопрос о дальнейшем ведении пациентов с недостаточным ответом на терапию.
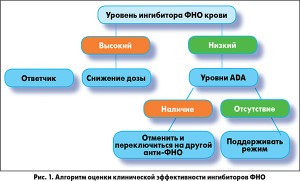
В настоящее время выделяют два вида неэффективности биологических лекарственных средств: первичную и вторичную. При первичной неэффективности терапии пациенты изначально не достигают клинической ремиссии или не ощущают улучшение течения заболевания, что связано часто с ФНО-независимым патогенезом заболевания или очень быстрой выработкой антител (АТ) к препаратам. Вторичная неэффективность констатируется, если после достижения клинического ответа на лечение в дальнейшем наблюдается его снижение/потеря (возникают рецидивы, ухудшается течение заболевания на фоне анти-ФНО-терапии, появляется необходимость в увеличении дозы) или развиваются побочные эффекты, которые служат причиной отмены терапии.
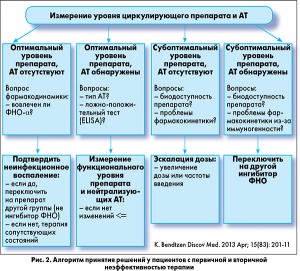
Вторичную эффективность/неэффективность биологического препарата эксперты предлагают оценивать двумя путями: с помощью определения концентрации препарата в сыворотке крови и определения наличия и титра АТ к нему. Стабильность концентрации действующего вещества в крови во многом определяет также его безопасность. Соответственно, наиболее предпочтительными для применения являются биологические препараты, концентрация которых в крови остается достаточно стабильной, и, как показывают данные исследований, ингибиторы ФНО отличаются друг от друга в этом отношении. Так, риски достижения пределов эффективности и безопасности наиболее велики для инфликсимаба. Колебания концентрации этого препарата из-за больших интервалов между введениями и высоких пиковых концентраций могут выходить за пределы верхней и нижней границ терапевтического окна, что увеличивает риски возникновения побочных эффектов и потери эффективности лечения. В отличие от инфликсимаба этанерцепт демонстрирует гладкий профиль колебаний концентрации, что может объяснять лучший профиль безопасности и низкую вероятность снижения эффективности терапии.
Рассматривая вторую возможную причину снижения или потери эффективности биологических агентов – иммуногенность, следует отметить, что согласно наиболее распространенной и понятной версии вероятность образования АТ во многом зависит от структуры препаратов. Биологические препараты в зависимости от наличия и доли в молекуле чужеродного белка делятся на химерные мышино-человеческие АТ (содержат до 25% мышиного белка – например, инфликсимаб, ритуксимаб); гуманизированные (до 5% мышиного белка – тоцилизумаб, цертолизумаб); полностью человеческие (не содержат чужеродный белок – адалимумаб, этанерцепт, голимумаб). Именно на чужеродный мышиный антиген вырабатываются в первую очередь АТ, которые в зависимости от типа связи с ингибитором ФНО делятся на нейтрализующие и не нейтрализующие.
Нейтрализующие АТ связываются с активной частью ингибиторов ФНО (такие АТ вырабатываются часто к инфликсимабу), не нейтрализующие – фиксируются к другим частям препарата (характерны для этанерцепта). Данная теория позволяет сегодня в некоторой мере объяснить связь между наличием АТ и эффективностью или неэффективностью биологических препаратов, хотя результаты изучения спектра АТ у пациентов, получающих биологические агенты, продемонстрировали неоднозначность этой проблемы. Оказалось, что АТ вырабатываются не только к активному центру, но и к неактивным частям молекул ингибиторов ФНО, а также к конгломератам, которые образуют препараты. Кроме того, на риск уменьшения или потери эффективности лечения влияет не только сам факт появления АТ, но и их концентрация в крови.
Если оценивать ингибиторы ФНО с точки зрения обеспечения стабильности концентрации в крови и выработки АТ (частота появления и вид АТ), то наиболее предпочтительным выглядит этанерцепт, для которого характерна меньшая иммуногенность по сравнению, например, с инфликсимабом и адалимумабом. В экспериментах in vitro и клинических исследованиях показано, что в отличие от этих препаратов образование АТ на фоне применения этанерцепта происходит крайне редко, количество образующихся АТ небольшое и они не влияют на эффективность лечения, поскольку не взаимодействуют с его активным центром (E.S. Keystone, 2004; M.K. De Vries, 2009; S. Tyiring, 2007). В то же время применение инфликсимаба обусловливает появление АТ в 29-43% случаев, что приводит к уменьшению или потере клинического ответа (G.S. Wolbink et al., 2009). Несколько лучшие результаты получены для адалимумаба, однако частота выработки АТ и снижения эффективности терапии на фоне использования данного препарата также достаточно высока (G.M. Bartels et al., 2011). Кроме того, показано, что выработка АТ к инфликсимабу связана с развитием побочных эффектов: у 10,5% пациентов появление инфузионных реакций связано с наличием АТ (Pascual-Salcedo et al., 2011). У пациентов, получающих терапию другими ингибиторами ФНО, взаимосвязь между выработкой АТ и реакциями на введение не выявлена.
Предполагается, что побочные реакции на введение инфликсимаба связаны с образованием нерастворимых больших комплексов АТ и препарата с участием комплемента, которые вызывают синдром активации макрофагов. В то же время для других ингибиторов ФНО характерно образование менее крупных комплексов, которые фагоцитируются макрофагами (C. Duburque, 2003; S. Swanson, 2014).
В настоящее время предложены два пути снижения титра АТ и риска потери эффективности терапии ингибиторами ФНО. Один из них – это применение ингибиторов ФНО в комбинации с метотрексатом (МТ), который снижает выработку АТ к биологическим препаратам. На основании данных клинических исследований, показавших эффективность такого подхода, рекомендовано применять почти все ингибиторы ФНО в сочетании с МТ в оптимальных дозах.
Второй путь повышения эффективности биологической терапии – ее интенсификация (увеличение дозы препарата, уменьшение интервала между дозами) или перевод на другой препарат.
Однако на сегодня накоплено недостаточно данных, которые позволяли бы утверждать, что эти шаги обеспечат улучшение результатов лечения у всех пациентов, принимающих ингибиторы ФНО. Показано, что уменьшение интервала между введением доз инфликсимаба и адалимумаба приводит к повышению эффективности терапии только в 25 и 15% случаев соответственно у пациентов с наличием АТ к этим препаратам (C. Plasencia, 2012; S.P. Menting, 2014). Таким образом, сокращение интервалов между введением доз биологического препарата с целью повышения эффективности терапии может быть полезным только при отсутствии АТ. Тем не менее в клинической практике достаточно часто используют интенсификацию терапии биологическими агентами и, как показывают результаты непрямого сравнительного анализа, проведенного R. Moots и соавт. (2011, 2013), потребность в этом наиболее часто возникает у пациентов, получающих инфликсимаб. Несколько реже приходится прибегать к интенсификации лечения при применении адалимумаба, а наиболее благоприятный показатель продемонстрировал этанерцепт. Что касается переключения на другой ингибитор ФНО, то эффективность данного подхода во многом зависит от наличия АТ и ответа на предыдущую терапию.
На сегодняшний день для оценки ответа на биологическую терапию и для определения тактики ведения пациентов с первичной и вторичной неэффективностью препаратов разработаны ориентировочные алгоритмы (рис. 1, 2). Однако следует понимать, что определение концентрации препаратов в крови и титра АТ помогает прояснить причины неэффективности терапии только у части пациентов, а окончательные рекомендации по ведению таких больных пока что находятся в стадии разработки.
Безусловно, интенсификация терапии и замена препаратов приводят к дополнительному увеличению расходов на лечение, которые изначально достаточно высоки по сравнению со стандартной базисной терапией ревматических заболеваний. Соответственно, расходы на терапию в сумме оказываются наиболее высокими при использовании инфликсимаба и наименьшими – при применении этанерцепта (R. Moots et al., 2013).
Все перечисленные факторы – эффективность биологических агентов, профиль безопасности, переносимость, частота потребности в изменении терапии – в итоге влияют на приверженность пациентов к лечению и, соответственно, на его результаты. Какой из ингибиторов ФНО обеспечивает наибольшую приверженность пациентов к лечению – ответ на этот вопрос получен при анализе результатов регистров. В крупном датском регистре DANBIO, в котором на протяжении 10 лет оценивали частоту приема и отмены биологических агентов, показано, что среди ингибиторов ФНО наибольшая частота удержания на терапии (в течение 4 лет) и наименьшая частота отмены характерны для этанерцепта. Подобные результаты получены и в регистре LORHEN: на протяжении 3 лет лучше всего сохраняли приверженность к лечению пациенты, принимавшие этанерцепт, несколько худшие результаты получены для адалимумаба, и наиболее низкий показатель зарегистрирован в группе инфликсимаба. По результатам регистра BIOBADASTER этанерцепт продемонстрировал также наиболее низкую частоту развития побочных эффектов по сравнению с адалимумабом и инфликсимабом.
На основании вышеизложенного профессор О.Б. Яременко сделал следующие выводы:
– клинический ответ на терапию биологическими агентами является многофакторным, и иммуногенность препаратов – лишь один из механизмов, объясняющий их неэффективность;
– появление АТ к биологическому препарату может являться причиной снижения концентрации действующего вещества в крови, уменьшения выраженности клинического ответа на терапию, увеличения риска побочных эффектов на введение препарата и в итоге – снижения приверженности больных к лечению;
– применение МТ в комбинации с биологическими агентами снижает вероятность образования АТ к блокаторам ФНО;
– следует учитывать, что в отличие от других ингибиторов ФНО для этанерцепта не продемонстрирована связь между наличием АТ и ухудшением результатов лечения;
– как показывает практика, приверженность к терапии уменьшается с течением времени для всех ингибиторов ФНО;
– правильный выбор биологического препарата с наименьшим риском образования АТ и развития побочных эффектов будет способствовать увеличению длительности и улучшению результатов лечения.
Подготовила Наталья Очеретяная
Список литературы находится в редакции.
Статья напечатана при поддержке представительства
«Файзер Эйч.Си.Пи.Корпорейшн» в Украине.
WUKENB0316035