5 листопада, 2016
Современные подходы к профилактике остеопоротических переломов
Остеопоротические переломы (ОП) остаются одной из самых актуальных медицинских проблем вследствие их существенного негативного влияния на уровень заболеваемости и смертности среди мировой популяции. Риск ОП повышается с годами у всех лиц возрастной группы старше 50 лет. Это обусловлено многими факторами, среди которых наиболее значимыми являются характерные для этого возраста снижение костной массы, структурные изменения и повышенная частота падений.
Переломы бедренной кости ведут к снижению ожидаемой средней продолжительности жизни на 12-15%. Проведенные в Украине исследования показали, что летальность среди указанной возрастной когорты пациентов в первые 6 мес после ОП проксимального отдела бедренной кости составляет 20%, примерно 50% больных не могут передвигаться без посторонней помощи, треть – теряет способность к самообслуживанию. Проблема распространенности остеопороза приобретает особое значение из-за резкого увеличения в популяции пожилых лиц, в частности женщин в постменопаузальном периоде. В среднем у каждой женщины в возрасте ≥65 лет случается как минимум один перелом, при этом вероятность дальнейших переломов при наличии их в анамнезе резко возрастает. Суммарный риск ОП в возрастной группе 50 лет составляет 39,7% для женщин и 13,1% для мужчин.
На снижение качества костной ткани может влиять и нарушения обмена витамина D – его дефицит или недостаточность, что также повышает риск переломов. В соответствии с современными международными рекомендациями дефицит витамина D определяется при сывороточной концентрации 25(OH)D <20 нг/мл (50,0 нмоль/л), а его недостаточность диагностируется при уровне 25(OH)D 21-29 нг/мл (50,1-74,9 нмоль/л). Показатель 25(ОН)D >30 нг/мл (75,0 нмоль/л) принято считать нормой. Причиной нарушения обмена витамина D может быть его недостаточное поступление в организм вследствие гипоинсоляции и алиментарных нарушений. У женщин в постменопаузе снижается интенсивность синтеза кальцитриола – D-гормона, поскольку эстрогены регулируют активность 1α-гидроксилазы – фермента, с помощью которого 25-гидроксихолекальциферол (25(ОН)D3, кальцидиол) превращается в почках в активную форму витамина D3-1,25-дигидроксихолекальциферол (1,25(ОН)2D3, кальцитриол). Уровень витамина D < 50 нмоль/л приводит к росту концентрации паратгормона (вторичному гиперпаратиреозу), что ассоциируется с повышенной скоростью ремоделирования кости. Причинами развития D-дефицитных состояний также могут быть соматические заболевания (патология почек, печеночная недостаточность, синдром мальабсорбции, воспалительные заболевания кишечника), прием медикаментов (глюкокортикоидов, противосудорожных, противогрибковых средств), ожирение, наследственные заболевания, сопровождающиеся повышенным выведением фосфора, а также онкологическая патология.
Для профилактики остеопороза и связанных с ним переломов рекомендованы и широко применяются комбинированные препараты, содержащие кальций и витамин D. В последнее время появляется все больше данных о потенциально неблагоприятном влиянии на здоровье монопрепаратов кальция, поэтому многие врачи неохотно их назначают. Кроме того, отсутствуют убедительные данные о положительном влиянии монотерапии кальцием (без добавок витамина D) на частоту переломов.
Метаанализ S. Boonen и соавт. (2007) 9 рандомизированных клинических исследований с участием более чем 53 тыс. пациентов показал, что монотерапия витамином D (без добавок кальция) существенно не влияет на риск переломов, в частности на вероятность перелома шейки бедра. Эта же работа продемонстрировала, что комбинированное применение кальция и витамина D на 25% снижает риск перелома шейки бедра и на 23% риск всех периферических переломов по сравнению с монотерапией витамином D.
В метаанализе исследований с высокими показателями комплайенса было установлено, что для предотвращения одного перелома шейки бедра необходимо назначить кальций и витамин D 45 больным, а для предотвращения любого периферического перелома – всего 27.
Еще один метаанализ, выполненный на меньшем количестве исследований, но включавшем большее количество пациентов (7 крупных исследований из США и Европы, в которых изучалась взаимосвязь между витамином D и переломами), не подтвердил наличия дозозависимого эффекта витамина D. Был сделан вывод, что витамин D, назначаемый в монотерапии в дозах 400-800 МЕ (10-20 мкг), не был эффективен в предотвращении переломов. В то же время комбинированная терапия витамином D и кальцием снижала частоту переломов бедренной кости (ПБК), вертебральных переломов и переломов в целом.
В обзоре Кокрановского сотрудничества, посвященном изучению влияния витамина D с сопутствующим назначением кальция или без него на риск возникновения переломов, было четко продемонстрировано, что монотерапия витамином D неэффективна в предотвращении ПБК (9 исследований, n=24 749; относительный риск (OP) 1,15), вертебральных переломов и переломов в целом (10 исследований, n=25 016; OP 1,01).
Необходимо помнить, что высокие дозы витамина D могут привести к неблагоприятным эффектам. В двойном слепом рандомизированном контролированном исследовании (РКИ), включившем >2 тыс. женщин в возрасте ≥70 лет с высоким риском переломов, назначение холекальциферола в дозе 500 000 МЕ 1 раз в год ассоциировалось с увеличением риска переломов на 26%, причем более высокая частота переломов наблюдалась в течение первых 3 мес после приема препарата.
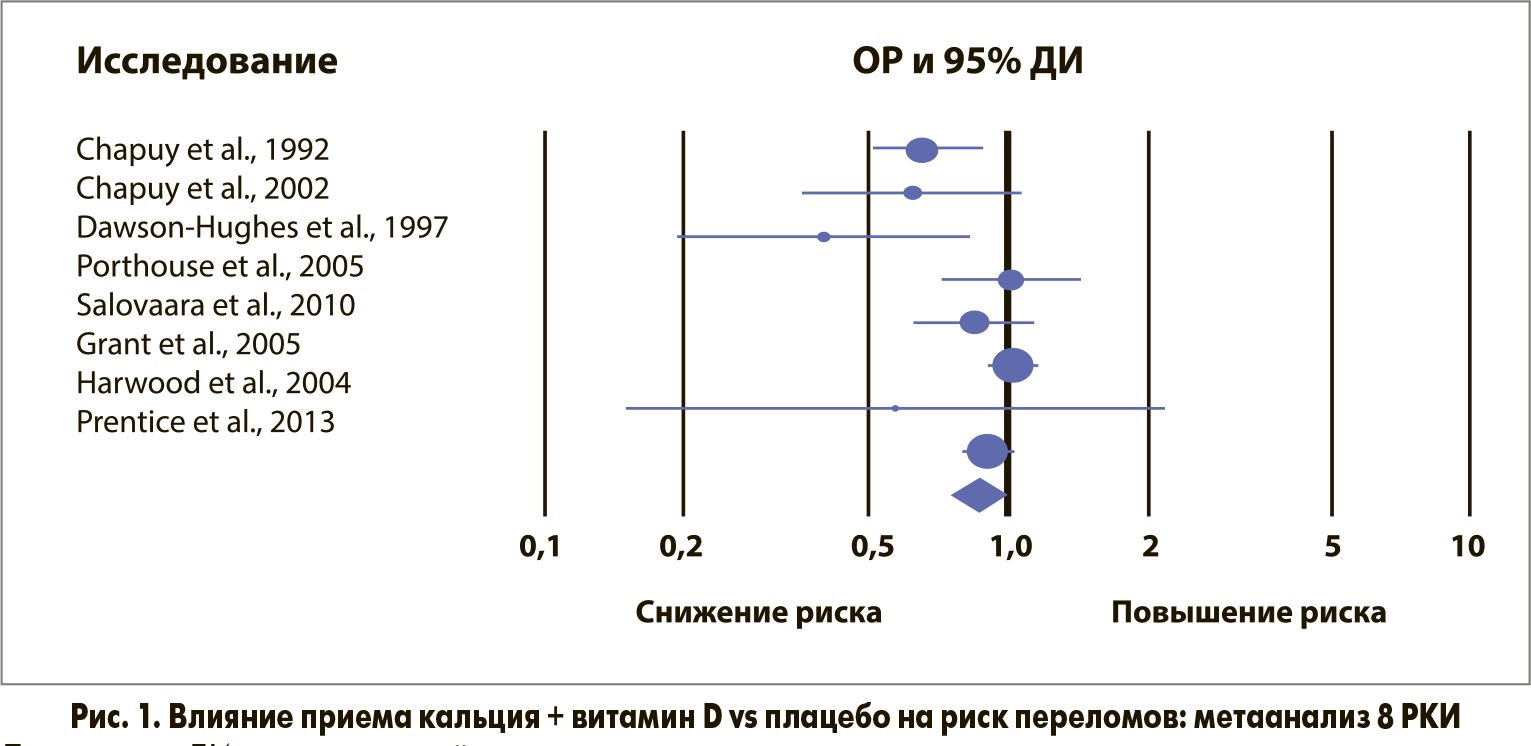
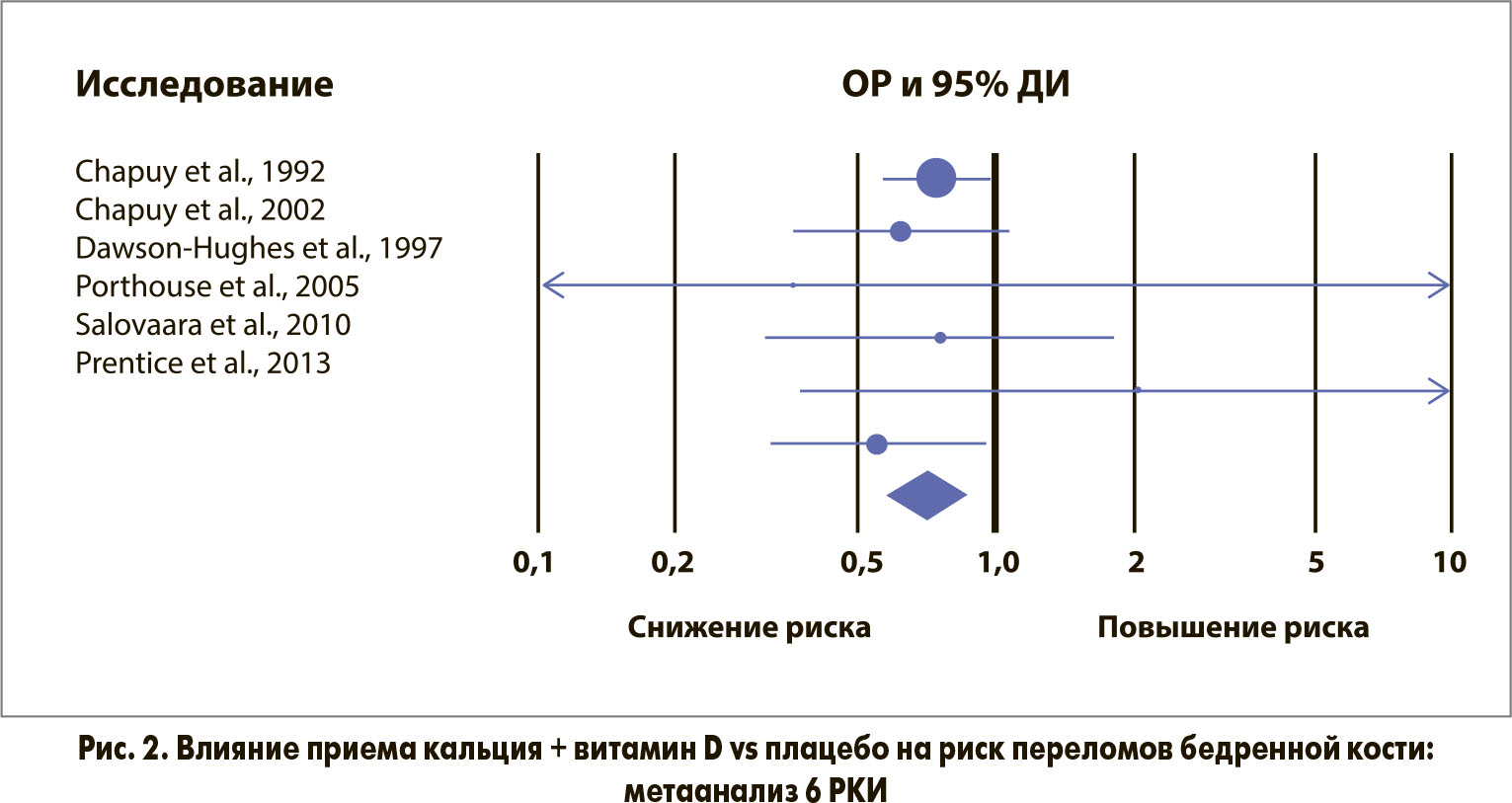
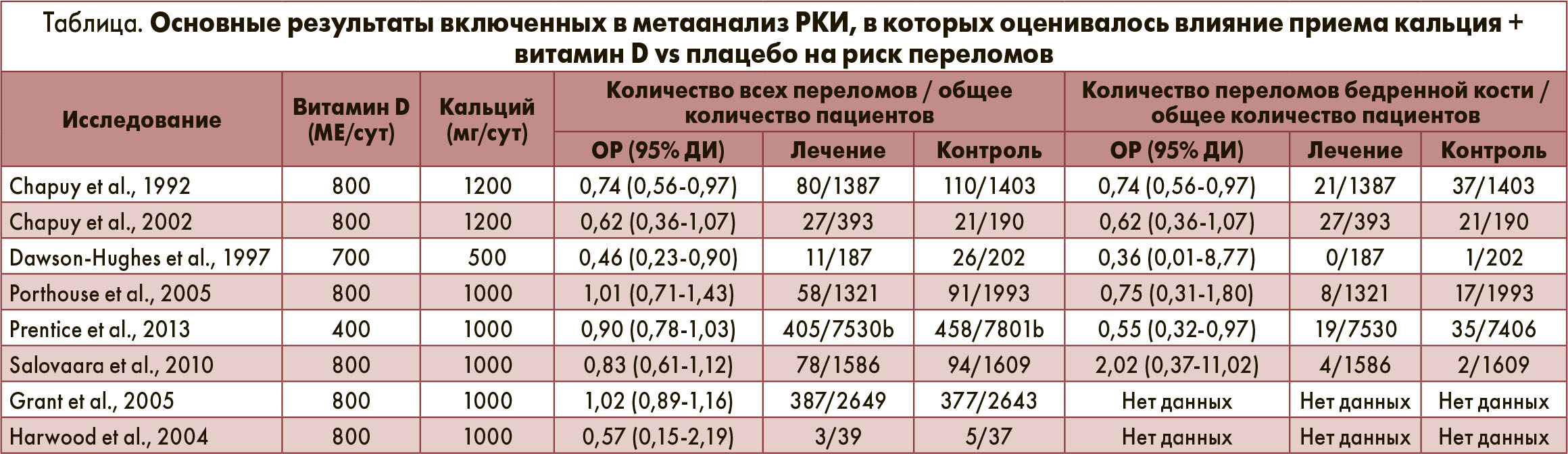
Недавно в журнале Osteoporosis International был опубликован обновленный анализ, инициированный Национальным фондом остеопороза (NOF) и посвященный изучению роли приема кальция + витамин D для профилактики переломов (Weaver С. М. et al. Osteoporos Int 2016; 27: 367-376). В метаанализ включили 8 РКИ, в которых оценивалось влияние приема кальция + витамин D vs плацебо на риск переломов; в 6 из этих РКИ отдельно указывалась частота ПБК (табл.). В целом у 30 970 пациентов был зарегистрирован 2231 перелом, в т. ч. 195 ПБК. Наблюдение длилось от 1 года до 7 лет. Дозы кальция составляли 500 мг/сут в 1 РКИ и 1000-1200 м/сут в остальных исследованиях. В 6 РКИ витамин D назначался в дозе 800 МЕ/сут, в 2 исследованиях использовались дозы 400 и 700 МЕ/сут. Полученные результаты показали, что прием кальция + витамин D статистически значимо снижает риск всех переломов на 15% (рис. 1) и ПБК на 30% (рис. 2). Многочисленные анализы чувствительности и анализы отдельных подгрупп пациентов полностью подтвердили эти данные. Авторы пришли к заключению, что применение комбинированных препаратов кальция и витамина D (в отличие от монотерапии витамином D) обладает высокой эффективностью в профилактике ОП.
Согласно классификации профессора В. В. Поворознюка кальцийсодержащие препараты классифицируются на три поколения.
К препаратам первого поколения относятся простые соли кальция: карбонат, хлорид, монофосфат, дифосфат, трифосфат, глицерофосфат, цитрат, глюконат, лактат. Содержание элементарного кальция в различных солях варьирует, наибольшее его количество содержится в карбонате и трифосфате кальция. Среди других простых солей кальция особого внимания заслуживает цитрат, который усваивается независимо от времени приема пищи и состояния гастроинтестинального тракта.
Простые соли кальция недороги и общедоступны. Вместе с тем для полноценного усвоения их необходимо комбинировать с витамином D (из расчета не менее 400 МЕ/сут) или его активными метаболитами. Это послужило стимулом к разработке препаратов Ca второго поколения – комплексов солей кальция (чаще всего карбоната) с витамином D. Результатом этого стали увеличение биодоступности кальция и повышение эффективности лечения. Однако применение данных лекарственных средств требует взвешенного подхода в отношении длительности приема. Общеизвестно, что жирорастворимые витамины, в том числе витамин D, при длительном приеме склонны накапливаться в организме. Чем больше содержание витамина D в препарате, тем выше риск кумуляции и развития гипервитаминоза. Поэтому в случае длительного приема таких средств необходим регулярный контроль уровня Са в крови и моче.
Наконец к препаратам Са третьего поколения относят комплексы кальция, витамина D и микроэлементов, дублирующих его кальцийсберегающие функции и положительно влияющих на метаболизм костной и хрящевой ткани (бор, цинк, медь, марганец и др.). Субклинический дефицит, обусловленный недостаточным потреблением с пищей или пониженным всасыванием этих микроэлементов, может стать причиной ухудшения нормального строения костной ткани. Медь, марганец и цинк относятся к кофакторам ферментов, участвующих в синтезе коллагена и гликозаминогликанов как составной части костного матрикса.
Цинк входит в состав более чем 300 ферментов, участвует в метаболизме углеводов, белков, жиров, нуклеиновых кислот. Недостаточное его потребление может способствовать развитию анемии, вторичного иммунодефицита, пороков развития плода, а также повреждению печени. В комплексе с цистеином цинк участвует в формировании рецепторной связи межклеточного взаимодействия, особенно гормональной формы витамина D, эстрогенов, прогестерона. Цинкзависимой является активность других гормонов (инсулин, кортикотропин, соматотропин, гонадотропин). В костной ткани содержится примерно 30% всего содержащегося в организме цинка, и при недостаточном его поступлении с пищей или нарушении усвоения этот пул очень быстро расходуется.
Другой микроэлемент – медь входит в состав миелиновой оболочки, являясь кофактором лизилоксидазы, участвующей в образовании коллагена, пигментов кожи, окислительно-восстановительных ферментов, минерализации скелета, синтезе эритроцитов, метаболизме железа, стимуляции усвоения белков и углеводов, кислородном насыщении организма. Недостаток меди проявляется в дисфункции кардиоваскулярной системы, формировании дисплазии соединительной ткани и развитии остеопороза.
Еще один не менее важный микроэлемент – марганец влияет на скорость роста, репродуктивную функцию, углеводный и липидный обмен, формирование прочности костной ткани, связок.
Бор – ключевой микроэлемент, регулирующий процессы остеогенеза посредством влияния на метаболизм витамина D, регуляцию активности паратиреоидного гормона, обмен кальция, фосфора и магния.
В целом, включение перечисленных микроэлементов в состав препарата позволяет значительно расширить сферу его применения.
Список литературы находится в редакции.
Подготовил Михаил Коринчук
СПРАВКА ЗУ
Представителями третьего поколения препаратов Са на фармацевтическом рынке Украины являются Кальцемин Адванс и Кальцемин Сильвер (Bayer, Германия), которые содержат кальций в виде цитрата и карбоната, витамин D, магний, цинк, марганец, бор. Соли кальция, содержащиеся в препаратах семейства Кальцемина (цитрат и карбонат), относятся к группе солей с высоким содержанием элементарного кальция. Доказано, что у женщин в постменопаузальном периоде цитратная соль кальция через 3 мес на фоне приема витамина D, в отличие от карбонатной соли, достоверно снижает уровень маркеров резорбции костной ткани (дезоксипиридинолина – на 19%, N-телопептида – на 30%, С-телопептида – на 31%). Кроме того, кальция цитрат снижает риск образования конкрементов в мочевых путях, уменьшает гиперсекрецию паратиреоидного гормона и усваивается независимо от функционального состояния гастроинтестинального тракта.
Результаты последних метаанализов и систематических обзоров убедительно доказывают эффективность применения комбинированных препаратов кальция и витамина D в профилактике ОП. Из линейки препаратов Кальцемин у пациентов в возрасте старше 50 лет с этой целью применяется Кальцемин Сильвер, 1 таблетка которого содержит кальция (в форме цитрата и карбоната) 500 мг, витамина D3 (холекальциферол) 200 МЕ, магния 40 мг, цинка 7,5 мг, меди 1 мг, марганца 1,8 мг и бора 250 мкг. Помимо профилактики переломов Кальцемин Сильвер может использоваться для коррекции нарушений кальциевого обмена у женщин в постменопаузальном периоде как базисное средство для профилактики и лечения системного остеопороза антирезорибентами (например, бисфосфонатами), профилактики остеопороза на фоне терапии глюкокортикоидами, иммуносупрессантами, противосудорожными средствами, L-тироксином, а также как составной элемент комплексного лечения пациентов с поражениями опорно-двигательного аппарата.
Медична газета «Здоров’я України 21 сторіччя» № 18 (391), вересень 2016