20 березня, 2016
Вопросы терапии остеоартроза
Остеоартроз (ОА, синоним «остеоартрит») – гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех суставных структур (хряща, субхондральной кости, синовиальной оболочки, связок, капсулы, околосуставных мышц). По определению Национального института здоровья и совершенствования клинической помощи (NICE, Великобритания, 2014 г.), ОА – клинический синдром, обусловленный болью в суставах и сопряженный с нарушением функциональной активности и снижением качества жизни.
Для ОА характерно неуклонно прогрессирующее течение с развитием функциональных нарушений суставов (в особенности нижних конечностей – коленных и тазобедренных), приводящее к ограничению физических возможностей и социальных функций, ухудшению качества жизни пациентов и инвалидизации.
Основным симптомом при ОА является боль. Именно она становится решающим фактором обращения пациентов за медицинской помощью, является основной причиной снижения качества жизни, а также влияет на повседневную деятельность и приводит к формированию болевого поведения.
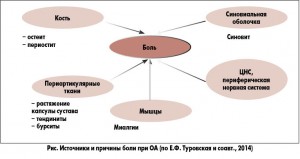
До недавнего времени считалось, что боль при ОА носит исключительно ноцицептивный характер и обусловлена воспалительно-дегенеративными изменениями сустава. Однако такая модель формирования болевого синдрома не позволяет объяснить несоответствие между интенсивностью боли и выраженностью структурных изменений. Она также не объясняет наличие вторичной гипералгезии (изменение поверхностной чувствительности в областях, расположенных вне сустава). Недавно проведенные нейрофизиологические исследования позволяют предположить, что в формировании боли при ОА могут участвовать нейрогенные механизмы, связанные с нейропластическими изменениями в центральной нервной системе. Результаты исследований последних лет дают основания полагать, что лица, страдающие ОА, могут испытывать боль разного уровня, в основе которой лежат два механизма: ноцицептивный и дисфункциональный (рис.), в связи с чем повышается интерес к препаратам центрального действия, в частности ингибиторам обратного захвата норадреналина и селективным ингибиторам обратного захвата серотонина.
Лечение
Несмотря на большое количество рекомендаций по ведению пациентов с ОА, лечение этого заболевания остается непростой задачей. Предполагается, что это обусловлено многообразием форм ОА и гетерогенностью популяции больных, что может вносить определенные коррективы в отношении эффективности медикаментозной терапии ОА.
Оптимальная лечебная стратегия у пациентов с ОА включает нефармакологическое лечение и медикаментозную терапию, направленные на ограничение прогрессирования заболевания, уменьшение боли, снижение риска возникновения обострения и вовлечения новых суставов, предупреждение развития деформации суставов и инвалидизации.
Выбор способа лечения определяется рядом факторов, среди которых основное значение имеют выраженность боли и воспалительной реакции, функциональная недостаточность, степень структурных изменений, возраст пациента и наличие сопутствующих заболеваний.
Немедикаментозное лечение
Основные мероприятия для всех пациентов с ОА независимо от наличия сопутствующих заболеваний включают контроль массы тела, оптимизацию двигательного стереотипа, лечебную физкультуру (комплексы двигательных, силовых и аэробных физических упражнений), обучение больных методикам самоконтроля своего состояния и регулярные образовательные программы.
В клинических рекомендациях по ведению пациентов с ОА подчеркивается важность физических упражнений, которые должны быть подобраны индивидуально после оценки состояния больного.
Комплекс лечебной физкультуры направлен на повышение тонуса ослабленных групп мышц, усиление трофики пораженных суставов, улучшение функциональной способности пациента. Установлено, что при поражении коленных суставов упражнения для укрепления силы четырехглавой мышцы бедра способствуют достоверному уменьшению боли и сопоставимы по эффективности с применением нестероидных противовоспалительных препаратов (НПВП). Показано, что у больных с ОА тазобедренных суставов силовые физические упражнения (изометрические, упражнения с противодействием) приводят к уменьшению суставной боли.
Поскольку одной из причин развития и прогрессирования дегенеративных изменений в суставе считается перегрузка суставного хряща, одним из способов лечения является осевая разгрузка сустава. Больным не показана длительная ходьба, длительное стояние на ногах, ношение тяжестей, длительное хождение по лестнице. Следует подчеркнуть важность участия в лечебном процессе физиотерапевта, который оценивает функциональный статус пациента, обращая особое внимание на отклонения оси суставов, поскольку варусная и вальгусная деформации являются признанными факторами риска не только развития, но и прогрессирования ОА. Использование ортезов для коррекции оси коленного сустава и ортопедических стелек улучшает биомеханику сустава, и, как следствие, уменьшается боль в суставах, улучшается их функция, а длительное применение даже замедляет прогрессирование патологического процесса. К специальным приспособлениям также относится трость, которую пациент использует при ходьбе, держа в руке, противоположной пораженной нижней конечности.
Физиотерапия
Следует подчеркнуть важность физических методов реабилитации у пациентов с ОА. Продемонстрировано, что физиотерапия наиболее полезна при ОА крупных суставов нижних конечностей. Так, с целью обезболивания, уменьшения отека околосуставных тканей, рефлекторного спазма околосуставных мышц, улучшения микроциркуляции, лечения слабого или умеренного синовита применяют следующие процедуры:
- воздействие электромагнитных полей сверхвысоких и высоких частот;
- ультразвуковую терапию (включая фонофорез противовоспалительных лекарственных средств);
- коротковолновую диатермию (при отсутствии синовита);
- микроволновую терапию;
- электрофорез противовоспалительных препаратов (диклофенак натрия, гидрокортизон, диметилсульфоксид);
- лазерную терапию;
- аппликации теплоносителей (иловая и торфяная лечебные грязи, парафин, озокерит);
- бальнеотерапию (радоновые, сероводородные, хлоридно-натриевые, скипидарные, йодобромные ванны);
- гидротерапию (уменьшает гравитационную нагрузку на суставы, преимущественно тазобедренный).
Иглорефлексотерапия
Акупунктура может использоваться у некоторых больных с гонартрозом с аналгетической целью. Однако необходимо отметить недостаточность доказательной базы. В рекомендациях Международного общества по изучению остеоартрита (OARSI) отмечено, что иглоукалывание при ОА тестировалось в многочисленных клинических исследованиях. Недавний анализ 16 рандомизированных клинических исследований показал статистически значимое преимущество акупунктуры. Эксперты Американской коллегии ревматологов (ACR) рекомендуют традиционную китайскую акупунктуру у пациентов с ОА с хронической умеренной и сильной болью, являющихся кандидатами для эндопротезирования коленного сустава, у которых этот метод не может быть применен (ввиду наличия противопоказаний и др.).
Медикаментозная терапия
Парацетамол (ацетаминофен)
Механизм действия ацетаминофена до конца не ясен. Предполагается, что этот препарат ингибирует синтез простагландина Е2 и оксида азота (NO) в спинном мозге, являясь центральным аналгетиком.
При невыраженной боли в суставах рекомендуется прием парацетамола в дозе 2 г/сут. Доказана безопасность применения препарата в указанной дозе в течение 2 лет. Согласно данным исследования В.А. Насоновой при использовании парацетамола только 10% пациентов с ОА отметили улучшение и около 60% – ухудшение на фоне лечения.
Следует помнить о том, что превышение рекомендуемой дозировки приводит к развитию побочных эффектов со стороны желудочно-кишечного тракта (ЖКТ). При длительном приеме парацетамола и в случае применения препарата в высоких суточных дозах он проявляет гепато- и нефротоксичность. В США использование парацетамола является наиболее частой причиной лекарственного поражения печени.
В систематический обзор и метаанализ, посвященный изучению эффективности и безопасности парацетамола при боли в спине и ОА, включили 13 рандомизированных контролируемых исследований. Установлено, что парацетамол является неэффективным для уменьшения интенсивности боли и восстановления двигательной активности у пациентов с болью в пояснице (высокий уровень доказательств) и оказывает существенное, но клинически незначимое влияние в отношении боли и двигательной активности у пациентов с ОА. При этом у больных, принимающих парацетамол, почти в 4 раза чаще регистрировались нежелательные явления в сравнении с пациентами, получающими плацебо. Кроме того, анализ большого проспективного исследования Nurses’ Health Study показал, что регулярный прием парацетамола (более 22 дней в месяц) ассоциируется с увеличением риска развития сердечно-сосудистых событий (относительный риск 1,4; 95% доверительный интервал 1,1-1,6), аналогично риску развития сердечно-сосудистых осложнений при приеме НПВП (ОР 1,4; 95% ДИ 1,3-1,6).
В рекомендациях отмечается, что парацетамол может быть назначен пациентам без коморбидных состояний, поэтому большинство клиницистов не считают этот препарат лекарственным средством первой линии для ведения больных с ОА.
В случае неэффективности парацетамола, а также при наличии признаков воспаления показано назначение НПВП.
Нестероидные противовоспалительные препараты (НПВП)
НПВП – обширная группа различных по химической структуре препаратов, объединенных общим механизмом фармакологического действия: блокадой фермента циклооксигеназы, снижением синтеза простагландинов в очаге воспаления или повреждения ткани и способностью оказывать обезболивающее, противовоспалительное и жаропонижающее действие. НПВП – важнейший инструмент терапии острой и хронической боли при большом количестве заболеваний и патологических состояний. Продемонстрировано, что НПВП значительно эффективнее парацетамола, поэтому при ОА они часто являются препаратами первой линии. В систематическом обзоре, включившем 15 рандомизированных клинических исследований с участием 5986 пациентов, из которых в 7 исследованиях парацетамол сравнивался с плацебо, а в 10 – с НПВП (в том числе в двух – и с плацебо), продемонстрировано, что парацетамол превосходил плацебо у пациентов с ОА по способности снижать интенсивность боли. Однако НПВП обладали достоверно более высокой эффективностью по степени уменьшения боли, общему клиническому впечатлению и улучшению функции пораженных суставов в сравнении с парацетамолом. При оценке переносимости статистически значимых различий между парацетамолом и НПВП не отмечено. В то же время частота гастроинтестинальных побочных эффектов на фоне терапии НПВП была выше.
Авторы заключили, что НПВП по сравнению с парацетамолом обладают более высокой аналгетической эффективностью у пациентов с ОА коленных и тазобедренных суставов, особенно при умеренном и выраженном болевом синдроме.
Основные положения по применению НПВП (А.Е. Каратеев и соавт., 2015).
- Все НПВП в адекватных противовоспалительных дозах (средних и максимальных терапевтических) оказывают сопоставимый аналгетический эффект.
- Эффективность НПВП в целом зависит от дозы. Использование более высоких доз позволяет обеспечить более выраженное обезболивающее действие.
- Применение инъекционных (внутривенное и внутримышечное введение), а также водорастворимых форм НПВП для приема внутрь может иметь преимущества в скорости наступления обезболивающего эффекта в сравнении с приемом стандартных таблеток и капсул. В то же время мы не располагаем однозначными данными о том, что использование НПВП в инъекционных или водорастворимых формах для приема внутрь имеет преимущества перед назначением пероральных форм по выраженности обезболивающего и противовоспалительного действия при проведении лечения более 1 дня.
- НПВП в средних и максимальных терапевтических дозах более эффективны, чем максимальная терапевтическая доза парацетамола 4 г/сут.
- НПВП в средних и максимальных терапевтических дозах при лечении хронической боли не уступают по эффективности «мягким» опиоидным препаратам.
- Использование НПВП в периоперационном периоде (как компонента мультимодальной аналгезии) и в качестве дополнительного средства для контроля боли у пациентов онкологического профиля позволяет повысить эффективность обезболивания, снизить потребность в наркотических аналгетиках и частоту нежелательных реакций, связанных с применением опиоидов.
- В некоторых ситуациях (в частности, при лечении ОА) длительное непрерывное применение НПВП обеспечивает лучший контроль симптомов заболевания, чем прием НПВП в режиме «по требованию».
- При лечении анкилозирующего спондилита длительное использование НПВП способно замедлять прогрессирование болезни.
- Локальные формы НПВП обладают доказанной аналгетической и противовоспалительной эффективностью.
Недавние систематические обзоры не выявили различий в отношении эффективности между неселективными и селективными НПВП, поэтому выбор НПВП зависит от профиля безопасности препарата, сопутствующих заболеваний пациента и его состояния.
В метаанализе, включившем 26 исследований, проведено сравнение частоты возникновения диспепсических жалоб на фоне лечения коксибами по сравнению с применением традиционных НПВП и комбинации традиционных НПВП с ингибиторами протонной помпы. Установлено, что при использовании коксибов снижался относительный риск появления симптомов диспепсии лишь на 12%, тогда как назначение традиционных НПВП в комбинации с ингибиторами протонной помпы способствовало уменьшению риска на 66%. В то же время в недавно проведенных исследованиях получены доказательства значительного увеличения риска нежелательных лекарственных реакций со стороны верхних отделов ЖКТ на фоне терапии коксибами по сравнению с плацебо, хотя риск был ниже, чем при использовании неселективных НПВП.
Ингибиторам протонной помпы отводится значительная роль в профилактике и лечении НПВП-гастропатии. При назначении неселективных НПВП требуется одновременный прием ингибиторов протонной помпы. В случае наличия факторов риска развития ЖКТ-осложнений у больных ОА следует избегать назначения неселективных НПВП, а селективные сочетать с ингибитором протонной помпы в полной суточной дозе.
При назначении НПВП необходимо тщательно оценивать кардиоваскулярные факторы риска, учитывать возможность развития НПВП-ассоциированных энтеропатий, токсического поражения печени, почек. Обязателен контроль уровня артериального давления и течения хронической сердечной недостаточности на фоне приема НПВП. Препараты данной группы нельзя назначать пациентам с хроническим заболеванием почек при сниженном клиренсе креатинина <30 мл/мин. Кроме того, при использовании НПВП следует учитывать возможность лекарственных взаимодействий. Так, нельзя назначать ибупрофен совместно с ацетилсалициловой кислотой ввиду их неблагоприятного фармакодинамического взаимодействия.
Наличие противовоспалительной активности определяет преимущества НПВП перед опиоидами.
Местное применение НПВП. При наружном способе использования НПВП значительно снижается системная биодоступность препаратов (до 5%) и замедляется абсорбция, но создается достаточно высокая их концентрация в месте нанесения (в области воспаления) и одновременно снижается риск развития системных побочных эффектов из-за низкой концентрации в крови. Экспериментально и в клинических исследованиях установлено, что при нанесении НПВП на кожу в области суставов действующее вещество достигает и синовиальной жидкости вследствие местного проникновения препарата или его попадания в регионарный системный кровоток. Эффективность местного применения НПВП определяется лекарственной формой (раствор, мазь, эмульсия, гель, пластырь), конкретным лекарственным средством, его концентрацией, а также состоянием кожи, анатомической области нанесения и возрастом больного.
В метаанализе, включившем 86 исследований с участием 10 тыс. пациентов, установлена эффективность наружных форм НПВП для купирования хронической боли в течение 2 нед. В другом метаанализе, в который вошло 13 исследований с участием 1983 пациентов, изучалась эффективность локальной терапии НПВП при ОА по данным оценки боли и функциональной активности пациентов. Период наблюдения составил более 2 нед. Продемонстрировано, что при местном применении НПВП оказались достоверно эффективнее плацебо в отношении уменьшения боли и улучшения функциональной активности пациентов с ОА в течение первых 2 нед лечения, а через 1 мес их эффект уже был сопоставим с таковым плацебо. Частота развития нежелательных явлений на фоне терапии препаратами местного действия не отличалась от соответствующего показателя, зарегистрированного в группе плацебо.
В рандомизированных клинических исследованиях подтверждена сходная эффективность локальных и пероральных НПВП. Локальные НПВП обладают более высокой безопасностью в отношении ЖКТ, но чаще вызывают кожные нежелательные реакции. В то же время длительность исследований по оценке эффективности топических НПВП в большинстве случаев не превышает 12 нед. Безопасность местного применения геля с 1% содержанием диклофенака натрия продемонстрирована в популяции больных старших возрастных групп с ОА коленных суставов через 12 мес при post-hoc-анализе. Таким образом, эффективность длительного использования местных форм НПВП требует уточнения, а результат лечения, по-видимому, зависит от эффективности конкретного препарата и его формы. Несмотря на это, топические формы НПВП все чаще рассматриваются в качестве терапии первой линии, особенно у пациентов с повышенным риском развития побочных эффектов.
В отношении применения НПВП существует ряд ограничений, особенно у лиц старшей возрастной группы с серьезным коморбидным фоном. Именно поэтому большой интерес вызывает другая группа препаратов – медленнодействующие симптоматические средства (хондропротекторы).
Симптоматические лекарственные средства медленного действия
Терапевтический потенциал глюкозамина и хондроитина в лечении ОА коленных и тазобедренных суставов доказан в серии клинических исследований, результаты которых были обобщены в обзорах и метаанализах. Препараты, содержащие хондроитин сульфат и глюкозамин, обладают умеренным аналгетическим действием и высокой безопасностью.
Продемонстрировано, что глюкозамина сульфат и хондроитина сульфат оказывают симптом-модифицирующее действие: уменьшают боль, скованность, улучшают функцию суставов, снижают потребность в НПВП. В исследовании Е.А. Лецшиной установлено, что терапия глюкозамина сульфатом при ОА суставов кистей способствует снижению индекса Дрейзера (p<0,01), уменьшению боли (p<0,05), скованности (p<0,05), улучшению функции суставов (p<0,05) по шкале AUSCAN, снижает потребность в НПВП у 78,5% больных. При этом побочные явления отмечены у 13,2% пациентов. Терапия хондроитина сульфатом при ОА суставов кистей обеспечивает снижение индекса Дрейзера (p<0,05), уменьшение боли (p<0,05), скованности (p<0,05), улучшение функции суставов (p<0,01) по шкале AUSCAN, снижает потребность в НПВП у 86% больных, улучшает показатели качества жизни: физическое функционирование (p<0,05), ролевое физическое функционирование (p<0,05), боль (p<0,05), социальное функционирование (p<0,01) и ролевое эмоциональное функционирование (p<0,01). Нежелательные лекарственные реакции наблюдались у 20% больных. Кроме того, противовоспалительный и аналгетический эффекты глюкозамина сульфата и хондроитина сульфата при ОА суставов кистей сопоставимы с эффектом ацеклофенака, позволяют снизить потребность в его назначении и частоту побочных явлений. Длительность терапии глюкозамина сульфатом должна составлять не менее 12 нед, хондроитина сульфатом – не менее 6 мес. Хорошие результаты наблюдаются на фоне терапии, продолжающейся более 1,5 года, при этом допускается прерывистая схема лечения. Перерыв между курсами терапии глюкозамина сульфатом должен быть не более 3 мес во избежание «ускользания эффекта», тогда как при приеме хондроитина сульфата допустим 6-месячный перерыв между курсами лечения.
В метаанализе, выполненном F. Richi и соавт., показано, что глюкозамин обладает структурно-модифицирующим (при трехлетнем приеме замедляет дегенеративный процесс в суставном хряще) и симптоматическим действием, хондроитин – симптоматическим (оказывает положительное влияние на индекс Лекена, показатели визуально-аналоговой шкалы).
Таким образом, в схему лечения пациента с ОА целесообразно включать симптоматические препараты медленного действия, что способствует уменьшению боли, скованности, улучшению функции суставов, снижению потребности в НПВП и уменьшению риска развития побочных эффектов последних. Медленнодействующие симптоматические препараты обладают преимуществом перед НПВП, в частности, лучшим профилем безопасности. Эффект такой терапии сохраняется в течение нескольких месяцев после их отмены.
Внутрисуставные инъекции
Следует подчеркнуть, что при ОА пункция суставной полости и введение лекарственных средств сопряжены с особыми сложностями, что обусловлено деформацией суставов (сужение суставной щели, фиброз капсулы, небольшое количество синовиальной жидкости в полости сустава, контрактуры). Решение о выполнении пункции коленного сустава и инъекции кортикостероидов должно приниматься после использования всех других неинвазивных методов лечения. Для проведения внутрисуставного лечения врач должен владеть методикой артроцентеза, и перед решением вопроса о выполнении инъекции необходимо исследовать суставную жидкость на отсутствие признаков гемартроза и инфекции.
Внутрисуставное введение глюкокортикоидов показано при ОА коленных суставов с симптомами воспаления. Внутрисуставные инъекции кортикостероидов позволяют достигнуть кратковременного уменьшения боли и симптомов воспаления (длительность эффекта 1-2 нед, по данным рандомизированных клинических исследований) и улучшения функциональной активности у больных ОА. Рекомендуется использовать однократные инъекции метилпреднизолона (40 мг) или триамцинолона (20 мг или 40 мг). Возможно введение при этом анестетиков (новокаина, лидокаина), действие которых на фоне применения глюкокортикостероидов потенцируется. Частота введения не должна превышать более 2-3 раз в год, поскольку возможно повреждение суставного хряща и внутренней оболочки сустава, а также присоединение инфекции.
Трамадол
В случае неэффективности парацетамола или НПВП, а также при невозможности применения оптимальных доз этих лекарственных средств назначается трамадол (препарат центрального действия опиоидного ряда) на короткий период для купирования интенсивного болевого синдрома. Однако величина эффекта трамадола незначительна, и на фоне его использования часто отмечается развитие нежелательных лекарственных реакций. В систематическом обзоре, проведенном M. Cepeda и соавт., в который включили 11 рандомизированных клинических исследований с участием 1019 пациентов, составивших группы приема трамадола или комбинации трамадол + парацетамол и плацебо или активного контроля (n=920), продемонстрировано, что применение трамадола или комбинации трамадола с парацетамолом достоверно уменьшает интенсивность боли, снижает выраженность симптомов ОА и улучшает функцию пораженных суставов, но преимущества препарата перед плацебо были незначительными. Нежелательные лекарственные реакции трамадола обратимы и не угрожают жизни пациента, но часто становятся причиной отмены препарата по инициативе больного, что может ограничивать применение данного метода лечения в повседневной клинической практике.
Важно отметить, что препарат действует на психоэмоциональный компонент болевой перцепции, и его длительное применение в высоких дозах может привести к развитию толерантности, а также к формированию психической и физической зависимости.
Гиалуроновая кислота является естественным компонентом синовиальной жидкости. Производные гиалуроната применяют для внутрисуставного введения при ОА с целью уменьшения боли. В Кокрановском обзоре изучено влияние нехирургического лечения пациентов старше 18 лет с ОА голеностопного сустава. Проведен анализ 6 исследований, посвященных оценке эффективности гиалуроновой кислоты, с участием 240 больных. В 5 исследованиях получены результаты применения гиалуроновой кислоты при ОА голеностопного сустава по сравнению с другими вариантами лечения (физические упражнения (30 пациентов) или инъекции ботулинического токсина типа А (75 больных), или плацебо (ложные инъекции) (3 исследования, 109 участников). Одно исследование было посвящено определению дозы (26 пациентов). Длительность последующего наблюдения составила 3-6 мес. Оценка боли и физических функций осуществлялась с помощью комбинированного счета (шкала от 0 до 100; 0 – наилучший результат и 100 – самый худший). Через 6 мес пациенты, получавшие инъекции гиалуроновой кислоты, оценили выраженность боли и физические функции в среднем на 12,3 бала ниже по сравнению с плацебо (12% абсолютного улучшения). У 109 пациентов основной группы отмечено развитие неблагоприятных событий, впрочем, не потребовавших отмены лечения.
Показано, что уменьшение боли и улучшение функции сустава сохраняется от 60 дней до 12 мес. В целом отмечена хорошая переносимость терапии, однако в очень редких случаях при введении препарата боли в суставе могут усиливаться по типу псевдоподагрической атаки. В клинических исследованиях продемонстрирована сопоставимая эффективность препаратов гиалуроната и глюкокортикоидов через 4 нед после инъекции и достоверно больший эффект гиалуроната через 5-13 нед после введения.
Дулоксетин
К препаратам, угнетающим обратный захват серотонина и норадреналина, относятся венлафаксин, дулоксетин и милнаципран. Они блокируют переносчики моноаминов более избирательно, чем трициклические антидепрессанты, в связи с чем не влияют на сердечную проводимость. Между собой эти препараты различаются селективностью действия: милнаципран в равной степени блокирует обратный захват серотонина и норадреналина, а дулоксетин (в 10 раз) и венлафаксин (в 30 раз) сильнее блокируют захват серотонина, чем норадреналина.
Дулоксетин официально одобрен FDA для лечения боли, ассоциированной с диабетической периферической нейропатией у взрослых. Дулоксетин и милнаципран представляются перспективными препаратами для лечения фибромиалгии. В клинических исследованиях они устраняли не только боль, но и другие симптомы фибромиалгии у 60% пациентов.
В рандомизированном двойном слепом плацебо-контролируемом исследовании, включившем 256 пациентов с ОА коленного сустава, изучены эффективность и безопасность дулоксетина для лечения хронической боли. Период наблюдения составил 13 нед. Продемонстрировано, что у большинства пациентов лечение дулоксетином (в дозе 60-120 мг однократно в сутки) ассоциировалось со значительным уменьшением боли (на 30%) и улучшением функциональной активности по сравнению с группой плацебо (65 против 44%). Таким образом, дулоксетин может быть потенциальным дополнением к традиционному лечению ОА для дополнительного уменьшения боли и улучшения функциональной активности у пациентов с неадекватным ответом на НПВП.
Заключение
Остеоартроз является одним из наиболее распространенных патологических состояний опорно-двигательного аппарата и рассматривается как гетерогенная группа заболеваний, имеющих различную этиологию, но сходные биологические и морфологические черты. При составлении лечебных стратегий для пациентов с ОА следует учитывать нефармакологические методы, целью которых является не только лечение заболевания, но и замедление его прогрессирования. На сегодняшний день до полного решения проблемы терапии ОА еще очень далеко. Остается ряд дискуссионных вопросов, требующих дальнейшего изучения и обсуждения. При выборе оптимального метода обезболивания у пациентов с ОА следует тщательно оценивать эффективность и возможные риски лечения и достигать соответствующих компромиссов.
Список литературы находится в редакции.