3 березня, 2016
Псориатический артрит: эволюция понятия и изменение парадигмы лечения

Впервые на возможную ассоциацию между псориазом и артритом указал английский ученый и дерматолог Albert в 1822 г. Более детальное описание взаимосвязи этих двух заболеваний было проведено во второй половине XIX века Bazin и Bourdillon. В течение последующих 100 лет для определения данного патологического состояния использовались различные термины: артрит дистальных межфаланговых суставов, ассоциированный с псориазом (Bauer, 1941); атипичный артрит, ассоциированный с атипичным псориазом (Dawson, 1937); атрофический артрит, ассоциированный с псориазом (Epstein, 1939); допускалось одновременное существование двух заболеваний – псориаза и ревматоидного артрита (РА).
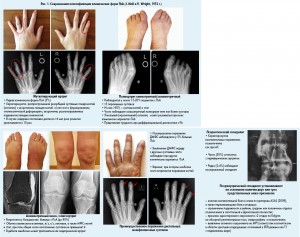
В 50-х годах XX века было установлено, что пациенты с псориазом и атрофическим артритом были негативны по агглютинационному тесту Waaler-Rose (ревматоидный фактор – РФ). В 1961 г. V. Wright было опубликовано первое большое (n=157) описание рентгенологических особенностей артрита, ассоциированного с псориазом, и определены различия с РА. Современная концепция определения и классификации клинических форм псориатического артрита (ПсА) была разработана и впервые опубликована в 1973 г. английскими учеными J. Moll и V. Wright (рис. 1):
- преимущественное поражение дистальных межфаланговых суставов кистей и стоп;
- моно-, олигоартрит;
- полиартрит;
- мутиллирующий артрит;
- псориатический спондилит.
В последующем гетерогенность клинических проявлений ПсА была отражена в классификации МКБ-10:
M07. Псориатические и энтеропатические артропатии;
M07.0. Дистальная межфаланговая псориатическая артропатия (L40.5+);
M07.2. Псориатический спондилит (L40.5+);
M07.3. Другие псориатические артропатии (L40.5+).
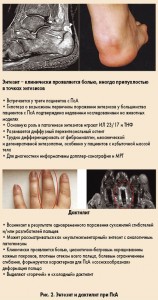
Кроме поражения суставов, при ПсА наблюдаются энтезит, дактилит (рис. 2), поражение позвоночника, а также системные проявления в виде поражения глаз, кишечника, аорты.
Согласно данным последних научных исследований фенотип ПсА сформирован генетическим полиморфизмом. Более 2 десятков генов определяют патогенез ПсА, из которых основную роль играют HLA-B (деформации суставов и анкилоз – B*08:01-C*07:01:01, дактилиты – B*08-B*27, энтезиты – B82705-C:01:07); IL-23R; PTPN22; CD8+ T клетки памяти (O’Reilly, 2011).
В 2015 г. были определены общие антигенные детерминанты при ПсА и анкилозирующем спондилите, а также установлено, что генная экспрессия при ПсА ближе к псориазу, чем к другим формам артритов (Belasco J. Arthritis Rheum, 2015). Таким образом, установлена ключевая роль поражения кожи в развитии и прогрессировании ПсА. Рассматривается вопрос о системной терапии псориаза у пациентов с поражением более 40% кожного покрова и маркерами артрита. Особенностями патоморфологии синовиальной оболочки (СО) при ПсА являются избыточная васкуляризация, нейтрофильно-макрофагальная (CD 163+) инфильтрация и отсутствие цитруллинированных белков при полиартикулярном варианте. Изменения в СО при ПсА имеют большее сродство к патологии при других формах спондилоартритов (СпА), чем к РА (Kruitof E. Arth ResTher, 2005; Canete J. Ann Rheum Dis, 2007).
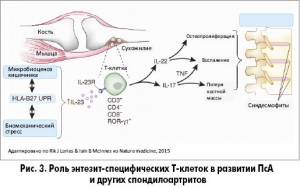
На сегодняшний день установлено, что «первичной точкой» патологического процесса при ПсА является синовиально-энтезиальный комплекс, а «ключевым» процессом – опосредованная через ИЛ 23/17 и ТНФ индукция Т-клетками энтезитов и остеопролиферации. Установлено, что в зоне энтезиса содержится уникальная популяция Т-клеток, которая при активации ИЛ-23 играет основную роль в патогенезе спондилоартритов (рис. 3). У пациентов с псориазом наблюдается субклиническое воспаление энтезисов и прилегающей к ним костной ткани во всех отделах скелета.
В эпоху, когда J. Moll и V. Wright впервые описали дефиниции ПсА, полагали, что это заболевание протекает значительно легче, чем РА, и имеет лучший прогноз. Научные и клинические данные последних двух десятилетий опровергли это утверждение, и стало понятно, что ПсА имеет более агрессивное течение, чем считалось ранее. Около 20% пациентов страдают тяжелым деструктивным артритом (Gladman, 2005). По данным В. Glintborg (2011), частота обнаружения эрозий возрастает с 27% при первичном осмотре до 47% при осмотре через 2 года, а в 23% случаев олигоартрит прогрессирует в полиартрит на протяжении того же срока.
Существенно изменилась структура встречаемости различных форм ПсА. В 2007 г. (Helliwell) опубликованы результаты исследования международной группы по изучению и оценке псориаза и псориатического артрита (GRAPPA – Group for Research and Assessment of Psoriasis and Psoriatic Arthritis) относительно современной частоты встречаемости различных форм ПсА согласно классификации J. Moll и V. Wright 1973 г. (табл. 1). Были проанализированы клинические, лабораторные и рентгенологические данные 588 пациентов с ПсА и 536 больных с другими воспалительными артритами, 70% из которых составил РА. В исследовании принимали участие 30 клиник из 13 стран мира. Средняя длительность заболевания в данной когорте пациентов составила 12 лет. Кроме того, авторы отрабатывали гипотезу ошибочной диагностики серонегативного РА у пациентов с ПсА. Первое, что необходимо отметить по результатам этого исследования, – перераспределение распространенности олиго- (13%) и полиартрита (63%) по сравнению с 1973 г. (70 и 15% соответственно) в сторону преобладания полиартритического варианта. Кроме того, пациенты с олиго- и полиартикулярным ПсА не различались по частоте встречаемости дактилитов (45 и 57%), энтезитов (52 и 54%) и болей в спине (41 и 38%). У пациентов с РА энтезиты (15%), дактилиты (5%) и боль в спине (23%) встречались значительно реже. Около 10% пациентов с ПсА были позитивны по анти-ЦЦП (антитела к циклическому цитруллиновому пептиду) и около 6% – по РФ. Авторы подчеркивают наличие существенных клинических различий между РА и ПсА и отсутствие оснований для возможной классификации пациента с серонегативным РА в группу ПсА.
По данным 5-летнего наблюдения за пациентами из шведского регистра раннего ПсА (SwePsA, средняя длительность заболевания 11 мес) выделены независимые предикторы ремиссии и определены гендерные различия (E. Theander, 2014). При первичном обследовании у женщин преобладали поли- и олигоартрит (50 и 45%), тогда как у мужчин чаще встречались изолированный олигоартрит (50%) и спондилит, как изолированный (10%), так и в сочетании с олигоартритом (15%). Полиартрит был диагностирован только у четверти лиц мужского пола. Позитивный РФ достоверно чаще определялся у мужчин (8,8 и 3,7%). По итогам 5-летнего наблюдения, мужчины вдвое чаще достигали ремиссии или минимальной активности болезни (табл. 2). В обеих группах наблюдалась тенденция к меньшей распространенности полиартрита на фоне терапии. Независимыми предикторами низкой активности заболевания были мужской пол, ранняя постановка диагноза, аксиальные проявления, низкая активность болезни и степень нарушения функции в дебюте заболевания. Установлено, что наличие полиартрита снижает шансы на достижение ремиссии/низкой активности болезни.
По данным M. Haroon (2014), при задержке в постановке диагноза ПсА более чем на 6 мес частота развития в последующем эрозивного артрита увеличивается в 4,6 раза, мутиллирующего – в 10,6 раза, сакроилеита – в 2,3 раза и нетрудоспособности – в 2,2 раза. Tillett и соавт. определили, что задержка в постановке диагноза на 12 мес и более является независимым предиктором функциональной недостаточности и нетрудоспособности через 10 лет.
Между тем, по данным реальной клинической практики, своевременная диагностика ПсА либо значительно запаздывает, либо вовсе отсутствует. Согласно данным английских исследователей, которые были представлены на Американском конгрессе ревматологов в ноябре 2015 г., из 169 пациентов с ПсА врачами общей практики правильный диагноз был установлен только 17 больным (10,1%), 53,3% наблюдались с диагнозами подагры, остеоартроза, фибромиалгии, других костно-мышечных болезней (КМБ). 36,7% пациентов были расценены как не имеющие каких-либо КМБ. Существующее несоответствие между научными достижениями в области диагностики ПсА и результатами, получаемыми в клинической практике, можно объяснить, с одной стороны, большой гетерогенностью клинических проявлений ПсА, а с другой – низкой информированностью широкой медицинской общественности о существовании и особенностях этого заболевания. Авторами подчеркивается необходимость создания и распространения информационных материалов о ПсА для врачей и пациентов.
Терапевтическая стратегия лечения любого заболевания строится на основании его патогенеза и клинических проявлений. Рекомендации по лечению ПсА ближе к таковым по лечению СпА, чем к рекомендациям по терапии РА. Глюкокортикоиды (ГК) для системного применения при ПсА не рекомендованы. Для таких клинических проявлений, как тендиниты, энтезиты и дактилиты, доказана неэффективность синтетических болезнь-модифицирующих препаратов (БМП). Среди биологических агентов доказана эффективность блокаторов ФНО, блокатора интерлейкина (ИЛ) 12/23. В апреле 2014 г. Управлением по контролю качества пищевых продуктов и лекарственных препаратов США (FDA) был одобрен к применению ингибитор фосфодиэстеразы 4. В настоящее время на стадии клинических исследований находятся блокатор ИЛ-17 и рецепторов к нему, а также блокаторы ИЛ-22 и ИЛ-23. Однако сегодня существует проблема недостаточности научных данных относительно преимущества той или иной терапевтической стратегии при ПсА. Эффекты синтетических и биологических БМП, а также ГК более детально исследованы при РА, и эти данные не могут быть прямо экстраполированы на ПсА, учитывая различия в патогенезе и гистоморфологии.
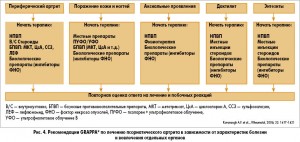
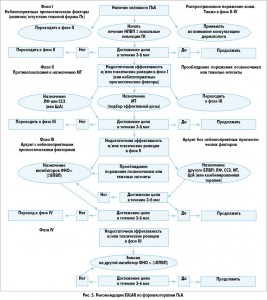
В настоящее время основными международными рекомендациями по лечению ПсА являются рекомендации GRAPPA 2009 г. (рис. 4) и Европейской антиревматической лиги (European League Against Rheumatism – EULAR) 2012 г. (рис. 5). В ближайшем будущем планируется обновление этих рекомендаций. Рекомендации 2009 и 2012 гг. основаны на применении нестероидных противовоспалительных препаратов (НПВП), ГК, синтетических БМП и блокаторов ФНО.
Ингибиторы ФНО с учетом продемонстрированной в РКИ эффективности и безопасности при ПсА определены как биологические препараты первой линии терапии, назначение которых, по мнению экспертов, будет преобладать над использованием новых препаратов.
Возможности биологической терапии в лечении пациентов с ПсА были продемонстрированы в многоцентровом рандомизированном клиническом плацебо-контролируемом исследовании ІІІ фазы GO- REVEAL с использованием ингибитора ФНО голимумаба. В этом исследовании взрослые больные ПсА с активным псориазом (>3 отечных и >3 болезненных суставов) были рандомизированы в группы, получавшие плацебо или голимумаб в дозе 50 мг или 100 мг подкожно каждые 4 нед в течение 20 нед.
В качестве основных конечных точек оценивали: 1) долю пациентов с улучшением течения заболевания более чем на 20% согласно критериям Американской коллегии ревматологов (ACR20) на 14-й неделе терапии; 2) изменение модифицированного индекса ПсА SvdH суставов кистей и стоп на 24-й неделе терапии относительно исходного уровня. На 24-й неделе лечения у пациентов, получавших голимумаб, отмечалось достоверно менее выраженное прогрессирование структурных изменений по сравнению с пациентами, получавшими плацебо. В целом терапия голимумабом замедляла прогрессирование структурных изменений сустава и оказалась клинически эффективной и безопасной в течение 1 года наблюдения. Результаты исследования GO-REVEAL свидетельствуют об эффективности голимумаба при подкожном введении каждые 4 нед: снижение выраженности проявлений суставного и кожного поражения у больных активным ПсА, у которых отсутствовал ответ на НПВП или БМП.
Стратегия «лечение до достижения цели» и «жесткий контроль» первично была разработана для РА. Будучи успешной при РА, эта концепция может быть экстраполирована на ПсА. В 2011 г. экспертами EULAR была предпринята попытка осуществить метаанализ публикаций относительно применения стратегии «лечение до достижения цели» при ПсА, однако таковых публикаций не оказалось. Результаты поиска данных литературы в этой области ограничились небольшим количеством не сравнительных исследований, большинство из них – это рандомизированные клинические исследования (РКИ) ингибиторов ФНО, имеющие ветвь «ранний выход» на неделях 12-16 (L. Coates, 2015). В 2014 г. были опубликованы рекомендации по принципу «лечение до достижения цели» для ПсА (см. № 2, 2015 г.).
В конце 2015 г. планируется публикация обновленных европейских рекомендаций, в которые будут добавлены другие препараты с новым механизмом действия: устекинумаб (в Украине зарегистрирован для лечения псориаза), секукинумаб и апремиласт – таргетный синтетический БМП, ингибитор фосфодиэстеразы 4. Обновленные рекомендации будут содержать 5 общих принципов и 10 рекомендаций и освещать терапевтические подходы по всем существующим лекарственным препаратам: от НПВП до новых агентов (L. Gossec, J.S. Smolen, 2015). Основной целью лечения будет достижение ремиссии или низкой активности болезни. В ближайшее время также будут валидированы критерии ремиссии/низкой активности болезни для индекса активности при ПсА (DAPSA).
Пероральный селективный ингибитор фосфодиэстеразы 4 апремиласт предпочтительно назначать пациентам с неэффективностью традиционных синтетических БМП и противопоказаниями для применения биологических БМП. В отдельную группу выделены пациенты с преимущественными аксиальными и энтезиальными проявлениями, у которых доказана неэффективность традиционных синтетических БМП.
Рекомендации GRAPPA также обновлены и будут поданы в печать.
Таким образом, ключевыми принципами в формировании успешной терапевтической стратегии при ПсА на сегодняшний день являются в первую очередь ранняя диагностика и учет индивидуальных скелетно-мышечных симптомов и поражения кожи. Подлежат уточнению критерии ремиссии/низкой активности болезни, а также терапевтическая стратегия после достижения цели.