31 травня, 2016
Назначение антибиотиков и удовлетворенность пациентов качеством первичной медицинской помощи в Англии: срезовый анализ национального опроса пациентов

Краеугольным камнем семейной медицины уже давно признано качество взаимоотношений между доктором и пациентом. Этот акцент на сотрудничестве врача общей практики – семейной медицины (ОПСМ) и больного дополнительно усилился в последние годы благодаря повышению внимания к субъективным ощущениям пациента при обращении к представителям системы здравоохранения. Оценка этого аспекта семейной медицины проводится с помощью опросов, в которых пациенты сообщают о качестве оказания медицинской помощи семейным врачом.
Одним из наиболее известных является Ежегодный опрос пациентов семейного врача (General Practice Patient Survey, GPPS), который проводится в Англии с 2007 г. и включает репрезентативную выборку около 2,7 млн взрослых респондентов. Этот обзор не только обеспечивает обратную связь для семейных врачей, но и является компонентом системы оплаты работы доктора с учетом ее результатов, поэтому данные GPPS контролируются специальными уполномоченными органами.
Удовлетворенность пациента лечением не всегда соответствует обеспечению высококачественной медицинской помощи. Например, врачам общей практики хорошо известно, что больные могут потребовать назначения антибиотика (АБ) в случаях, когда он не является клинически целесообразным. В ходе опроса семейных врачей, проведенного организаторами премии Longitude, 55% респондентов сообщили, что испытывают давление пациентов, заинтересованных в назначении АБ, 45% прописывали АБ при вирусных инфекциях, зная, что они будут неэффективными, а 44% признались, что они рекомендовали АБ, чтобы пациент скорее покинул кабинет. Согласно результатам этого опроса увеличение длительности консультации семейного врача приводило к уменьшению числа назначений АБ.
В связи с ростом антибиотикорезистентности было предпринято много попыток ограничить назначение АБ на первичном этапе оказания медицинской помощи. После проведенной национальной кампании в конце 1990-х гг. количество выписываемых врачами ОПСМ рецептов АБ снизилось на 21,7% от пикового показателя в 1995 г. (Ashworth M., 2005), однако в последнее время снова отмечается постепенное увеличение данного показателя. С целью сокращения числа таких назначений в первую очередь следует искоренить практику использования АБ при вирусных инфекциях верхних дыхательных путей. Например, в исследовании J.I. Hawker (2014) было показано, что АБ назначались 51% пациентов с кашлем и простудой.
Таким образом, необходимо найти компромисс между желанием улучшить взаимоотношения «врач–пациент» и потребностью в уменьшении назначений АБ. Целью исследования M. Ashworth и соавт. (2016) было на основании результатов опроса GPPS определить, существует ли связь между количеством выписываемых АБ и удовлетворенностью пациентов первичной медицинской помощью (ПМП).
Авторами было проведено ретроспективное перекрестное исследование с использованием баз данных ПМП (Health and Social Care Information Centre, 2015). Для определения роли назначения АБ в качестве определяющего фактора оценки удовлетворенности пациента были построены соответствующие регрессионные модели. Для стандартизированной оценки объема назначенных АБ использовалась условная единица: среднесуточное количество препарата для стандартизированного по возрасту и полу пациента (Average Daily Quantity per Specific Therapeutic group Age–sex Related Prescribing Unit, ADQ/STAR-PU). Полученная условная единица умножалась на количество дней, на протяжении которых среднестатистический пациент центра ОПСМ принимал препарат.
В течение 2012 г. было распространено 2,7 млн опросников GPPS с общей частотой ответов 36% (982 999 завершенных ответов). В центре внимания данного исследования находились ответы на 6 вопросов GPPS относительно качества лечения у врача и на 2 вопроса касательно удовлетворенности (общая удовлетворенность лечением и желание рекомендовать кому-либо центр ОПСМ). На большинство вопросов было предложено пять вариантов ответа («очень хорошо», «хорошо», «средне», «плохо» и «очень плохо»). Для анализа использовался показатель, отражающий сумму ответов «очень хорошо» и «хорошо».
В регрессионные модели были включены такие переменные: количество зарегистрированных пациентов, их возрастной и гендерный профиль, число семейных врачей в центре и т. д. Общее число центров-участников составило 7959 (97,8% от общего количества учреждений, предоставивших свои данные).
Авторы исследования провели многофакторный анализ, в котором баллы по опроснику GPPS были введены в каждую модель в качестве зависимой переменной, а объемы назначений АБ – в качестве переменной-предиктора. Данные считались значимыми при p<0,01.
Рассматривалось также влияние на удовлетворенность пациентов затрат на лечение и стандартизированных объемов назначения других препаратов (антидепрессантов, снотворных и антипсихотических лекарств; доли недорогих статинов в структуре назначений представителей этой группы; количества назначений эзетимиба в общей структуре использования гиполипидемических препаратов; цефалоспоринов и фторхинолонов в структуре применявшихся АБ; пероральных нестероидных противовоспалительных препаратов (НПВП); ибупрофена и напроксена, а также диклофенака и ингибиторов циклооксигеназы-2 как доли всех НПВП; антисекреторных препаратов; ингаляционных кортикостероидов; инсулинов пролонгированного действия от общего количества инсулинов).
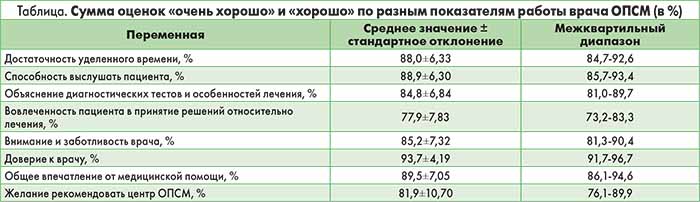
Для нормализации данных анализа были исключены центры ОПСМ с самым высоким и самым низким уровнем назначения АБ (n=159). Дальнейший анализ проводился на примере оставшихся 7800 центров (95,5% всех центров ОПСМ в Англии). В общей сложности на 53 812 820 человек зарегистрированного населения было выдано 33 702 980 рецептов АБ. После стандартизации объема назначения АБ и количества зарегистрированных пациентов средний объем назначения АБ составил 1,15 ADQ/STAR-PU со стандартным отклонением 0,26. Доля пациентов, оценивших работу врача ОПСМ как «очень хорошую» и «хорошую», представлена в таблице.
Полученные результаты демонстрируют в целом положительное отношение респондентов к семейным врачам. Наивысшие оценки получены по таким показателям, как доверие к врачу, общее впечатление от медицинской помощи и способность врача выслушать пациента. Значительно ниже респонденты оценили объяснение врачом процесса диагностики и лечения, а также собственную вовлеченность в принятие медицинских решений. Положительные ответы на все вопросы GPPS, включенные в это исследование, ассоциировались с более высоким уровнем назначения АБ.
Степень зависимости оценки пациента от объема назначения АБ была оценена с помощью коэффициента линейной регрессии β. Так, например, коэффициент регрессии для оценки достаточности уделенного врачом пациенту времени составлял 3,24. Уменьшение частоты назначения АБ на 25% ассоциировалось со снижением удовлетворенности пациента по этому показателю на 0,81% (25%×3,24).
Авторы пришли к выводу, что сокращение частоты назначения АБ негативно отразилось на всех анализируемых показателях, но наиболее значимым оказалось влияние на следующие параметры субъективной оценки: внимание и заботливость врача, вовлеченность пациента в принятие решений относительно лечения, объяснение врачом диагностических тестов и лечения, а также достаточность уделенного времени. Перефразируя это заключение, можно сказать, что больные, которым не был назначен АБ, считали себя недостаточно проинформированными и вовлеченными в лечение; кроме того, они отмечали более низкий уровень внимания врача и небольшую длительность консультации.
Как продемонстрировал опрос GPPS, назначение АБ является существенным фактором, определяющим оценку пациентом как работы врача, так и функционирования центра семейной медицины (в меньшей степени). Снижение количества выписанных рецептов на приобретение АБ коррелировало с уменьшением уровня удовлетворенности больных лечением, что заслуживает особого внимания. Сравнение с переменными, касающимися других препаратов, подтвердило исключительную важность назначения именно АБ в качестве детерминанты удовлетворенности пациентов проводимой терапией. В регрессионной модели для общей удовлетворенности показатель назначения АБ имел наивысшее значение β из всех 14 переменных, включенных в модель (р<0,001), что свидетельствует о его наибольшей значимости.
Тем не менее срезовое неэкспериментальное исследование не может само по себе демонстрировать причинно-следственную связь между независимыми процессами, поэтому необходимы дополнительные доказательства, а именно оптимизация центрами ОПСМ назначений АБ с последующим проведением опросов и их анализом. Авторы предполагают, что назначение АБ можно рассматривать в качестве показателя, отражающего некоторые аспекты взаимоотношений между врачом и пациентом (в частности, желание угодить пациентам).
Сравнение с данными литературы
В исследовании была выявлена прямая связь между удовлетворенностью пациентов лечением и количеством назначаемых АБ. К подобным выводам пришел также J. Macfarlane (1997) - автор испытания, включившего 1014 пациентов с инфекциями нижних дыхательных путей. В этой работе больные, не получавшие АБ, но требовавшие их назначения, были гораздо более склонны к выражению неудовлетворения качеством проводимой терапии. Шведское исследование с участием почти 7 тыс. пациентов из 39 центров семейной медицины продемонстрировало, что больные из медицинских учреждений с более высокими уровнями назначения АБ (по соотношению числа выписанных АБ и количества консультаций) были более удовлетворены лечением (Lundkvist J., 2002). В центрах, в которых АБ назначались реже, показатели удовлетворенности терапией были частично компенсированы большей продолжительностью приема у врача ОПСМ.
Удовлетворенность пациентов лечением часто упоминается семейными врачами в качестве причины для назначения АБ, хотя этот фактор часто переоценивается (Britten N., 1997). Например, в исследовании H.J. Van Duijn (2007), включавшем больных с острым бронхитом, лечение АБ не оказывало влияния на оценки пациентов, в то время как внимательность врача и проведение тщательного осмотра было связано с увеличением удовлетворенности больных. В небольших исследованиях также было показано, что недовольство пациента при отсутствии назначения АБ может быть компенсировано его тщательным осмотром и выслушиванием жалоб (Lundkvist J., 2002). В некоторых других научных работах было продемонстрировано, что улучшить или предупредить снижение удовлетворенности больных при проведении консультаций по поводу инфекций дыхательных путей без сопутствующего назначения АБ можно с помощью дополнительного обучения врачей ОПСМ навыкам консультирования, использования буклетов и другого учебного материала для пациентов, проведения групповых образовательных встреч, а также организации обратной связи по поводу назначения лекарств (Tonkin-Crine S., 2014, Welschen I., 2004).
Необходимы дальнейшие исследования, чтобы смоделировать возможный компромисс между адекватным назначением АБ и удовлетворенностью пациентов лечением, так как это имеет особое значение в контексте проблемы увеличения антибиотикорезистентности в ПМП. Врачи общей практики, которые стремятся к целевому назначению АБ, должны обеспечить достижение высоких уровней удовлетворенности больных проводимой терапией без неоправданного назначения АБ.
Ashworth M., White P., Jongsma H. et al. Antibiotic prescribing and patient satisfaction in primary care in England: cross-sectional analysis of national patient survey data and prescribing data. British Journal of General Practice, 2016 Jan; 66 (642): e40-e46.
Перевела с англ. Лариса Стрильчук
| Медична газета «Здоров’я України 21 сторіччя» № 8 (381), квітень 2016 р. |