25 травня, 2020
Кольки у немовлят
У своїй практиці педіатри часто стикаються з дітьми із симптомами з боку шлунково-кишкового тракту (ШКТ), причиною яких є функціональні розлади, а не органічне ураження травного каналу. Ведення таких пацієнтів потребує особливої уваги, адже в основі патології лежать складні патогенетичні механізми, і тому будь-яке лікарське втручання повинно бути обґрунтованим.
Функціональні гастроінтестинальні розлади (ФГІР) – це порушення функції органів травлення, пов’язані зі зміною їхньої регуляції, що супроводжуються різноманітною комбінацією (залежно від віку) персистуючих або рецидивуючих гастроінтестинальних симптомів без структурних або біохімічних порушень.
Основним керівництвом з ведення пацієнтів з ФГІР є Римські критерії IV (2016). Ключовою відмінністю цього документа від попередніх є прийняття нового робочого терміна – «порушення цереброінтестинальної взаємодії». Науковим підґрунтям цього кроку стало виділення осі «головний мозок – кишечник», порушення функціонування якої і пов’язане з виникненням симптомів з боку ШКТ.
Класифікація ФГІР у дітей раннього віку (новонароджених та малюків) відповідно до Римських критеріїв IV:
G. Дитячі функціональні гастроінтестинальні розлади.
G1. Регургітація у немовлят (Infant Regurgitation).
G2. Синдром румінації у немовлят (Infant Rumination Syndrome).
G3. Синдром циклічного блювання (Cyclic Vomiting Syndrome).
G4. Кольки у немовлят (Infant Colic).
G5. Функціональна діарея (Functional Diarrhea).
G6. Дишезія у немовлят (Infant Dyschezia).
G7. Функціональний запор (Functional Constipation).
У ході діагностики ФГІР у дітей раннього віку виникає ряд складнощів, адже не існує конкретних об’єктивних маркерів для цієї патологічної групи, а діагноз встановлюється на основі даних анамнезу та фізикального обстеження пацієнта. Відповідно, наявність клінічних критеріїв є ключовим аспектом діагностики ФГІР. Крім того, маленькі діти не можуть повідомити оточуючим, що їх турбує, а клінічна картина ґрунтується на спостереженнях батьків.
Найчастішим варіантом ФГІР серед дітей раннього віку є кольки, які суттєво знижують якість життя самої дитини та членів її сім’ї. За різними даними, від цього патологічного стану страждає від 4 до 28% усіх немовлят у світі, залежно від регіону та визначення, яким користуються клініцисти (E. Biagioli et al., 2016).
Визначення стану кольок у немовлят періодично переглядалося і протягом останнього часу зазнало значних змін. Перше класичне визначення цього терміну запропоновав у 1954 р. вчений М.А. Wessel. Воно добре відоме клініцистам як правило трійки Васселя: наявність у дитини плачу або надмірної метушливості протягом 3 годин на день не менше 3-х днів на тиждень щонайменше протягом 3 тижнів поспіль. Проте пізніше це правило було переглянуто, адже для підтвердження діагнозу необхідно було спостерігати за дитиною, яка страждає від симптомів, протягом тривалого часу. В клінічній практиці така тактика є нераціональною та негативно сприймається батьками. Тому для визначення діагнозу спостереження за тривалістю клінічних проявів кольок було скорочено з трьох тижнів до одного. Надалі кольки у немовлят були внесені у Римські критерії ІІІ (2006) як один із варіантів ФГІР у немовлят та дітей раннього віку. Відповідно до Римських критеріїв ІІІ, кольки у немовлят діагностували до 4-місячного віку за наявності нападів (пароксизмів) дратівливості, неспокою або крику, які починалися і припинялися раптово, без очевидної причини, та тривали 3 години або більше, з’являлися не менше 3 днів на тиждень протягом хоча б 1 тижня та не супроводжувалися порушеннями розвитку. Проте це визначення кольки також мало ряд недоліків, адже обмеження патологічного стану певними часовими межами є неточним та непрактичним: наприклад, тривалість плачу протягом 3 годин чи 2 годин 50 хвилин не повинно стати ключовим фактором у встановленні діагнозу. Тому в Римських критеріях IV робоча група дала нове визначення кольки у немовлят – наявність симптомів у дитини віком до 5 міс., які проявляються тривалими епізодами плачу/неспокою/дратівливості, виникають та зникають без явної причини, не можуть бути попереджені або усунуті вихователем, при відсутні проявів затримки розвитку дитини чи іншого захворювання. На практиці буває важко чітко визначити плач чи метушню дитини, тому у Римських критеріях IV зазначено, що в ході діагностики кольки також необхідно звертати увагу на зміну поведінки дитини з характерною вокалізацією, яка не є плачем, проте свідчить про неспокій.
Оскільки діагноз кольки є клінічним, батькам необхідно вести щоденник поведінки дитини, щоб визначити загальну тривалість плачу і метушливості, і якщо вона становить понад 3 год на добу, діагноз підтверджується.
Таким чином, актуальне клінічне визначення кольки у немовлят зосереджене не так на тривалості плачу/неспокою дитини, як на зміні поведінки, що створює дискомфорт батькам. Проте для дослідницьких цілей класичне правило трійки Васселя було збережено.
Сьогодні немає чітких доказів на користь того чи іншого механізму виникнення кольок у немовлят. Сам термін «кольки» походить від грецького слова kolikos – кишечник (W. Carey et al., 1984), тому симптоми, які виникають під час кольок, прийнято пов’язувати з кишечником. Відповідно, більшістю хворих немовлят з кольками займаються дитячі гастроентерологи. Проте нині вчені піддають сумніву асоціації кольки виключно з розладами кишечнику і припускають, що розвитку цього стану сприяють не лише шлунково-кишкові фактори, але й позакишкові – психосоціальний вплив, незрілість нервової системи тощо.
Позакишкові фактори, що сприяють виникненню кольки, пов’язані з матір’ю, дитиною та навколишнім середовищем. До факторів, пов’язаних з матір’ю, належать її вік, рівень освіченості, куріння, вживання алкоголю, стрес в антенатальному періоді, незадовільне харчування. Куріння матері під час вагітності є фактором високого ризику виникнення кольок у немовляти. До факторів з боку дитини відносять надмірну збудливість, пов’язану з темпераментом, спосіб підтримки гомеостазу, незрілість нервової системи та ранню форму мігрені. До факторів навколишнього середовища в основному належать атмосфера в сім’ї та стрес.
До можливих гастроінтестинальних факторів, що сприяють появі кольок у немовлят, належать непереносимість білків коров’ячого молока, надлишок кишкового газу та синтез деяких кишкових гормонів. Рівень доказовості даних щодо ролі непереносимості лактози та гастроезофагеального рефлюксу в появі кольок у дітей є слабким. Певну роль у виникненні кольок відіграє дисбактеріоз кишечнику (R. Dryl et al., 2017). Так, мікробний пейзаж кишкової флори у здорових дітей та немовлят з кольками відрізняється (C. de Weerth et al., 2013; J.M. Rhoads et al., 2009; F. Savino et al., 2017). Двосторонній напрямок осі мікробіота – кишечник – головний мозок за рахунок нейронних, ендокринних, імунних та гуморальних сигнальних шляхів може мати певне значення в зміні поведінки дитини (надмірний плач, неспокій) на тлі дисбактеріозу (H. Eutamene et al., 2017).
Важливим механізмом виникнення кольки є надмірна продукція кишкового газу, що пов’язано з активацією бродіння лактози, вуглеводів та білків (F. Savino et al., 2017). Також активно обговорюється роль запальних процесів у кишечнику при ФГІР, адже у немовлят з кольками виявляють підвищення рівня фекального кальпротектину та біомаркера інтестинальної нейтрофільної інфільтрації (J.M. Rhoads et al., 2009), а також концентрації деяких прозапальних цитокінів та хемокінів, таких як інтерлейкін-8 та CC-хемокіновий ліганд 4 (A. Partty et al., 2017).
Серед факторів, що сприяють виникненню кольок у ранньому віці, є анатомо-фізіологічні особливості ШКТ малюків (сповільнена моторика шлунка, млява перистальтика, відносно довгий кишечник, краще розвинута циркулярна мускулатура), підвищення рівня мотиліну, дефіцит холецистокініну, незрілість нервової регуляції моторики кишечнику (В.В. Бережний, 2016; М.Е. Маменко, 2012).
Обстеження малюка з надмірним плачем/неспокоєм/метушливістю включає ретельний збір анамнезу та фізикальний огляд, а також виключення органічного захворювання у дитини. Педіатр повинен з’ясувати особливості сну, харчування, дефекації та сечовипускання, особливості перебігу пренатального та перинатального періоду, наявність психосоціальних факторів (особливу увагу необхідно приділити взаємодії між малюком та батьками). Під час фізикального обстеження потрібно оцінити динаміку набору маси тіла, основні функції життєдіяльності, рівень гідратації та товщину шару підшкірної жирової клітковини. У разі відсутності відхилень потреби у проведенні лабораторних чи інструментальних досліджень немає. Важливим етапом діагностики є виявлення так званих червоних прапорців, які вважаються тривожними симптомами та можуть свідчити про органічну природу надмірного плачу. В таких випадках застосовують додаткові методи обстеження. Алгоритм діагностики кольок у немовлят представлений на рисунку.
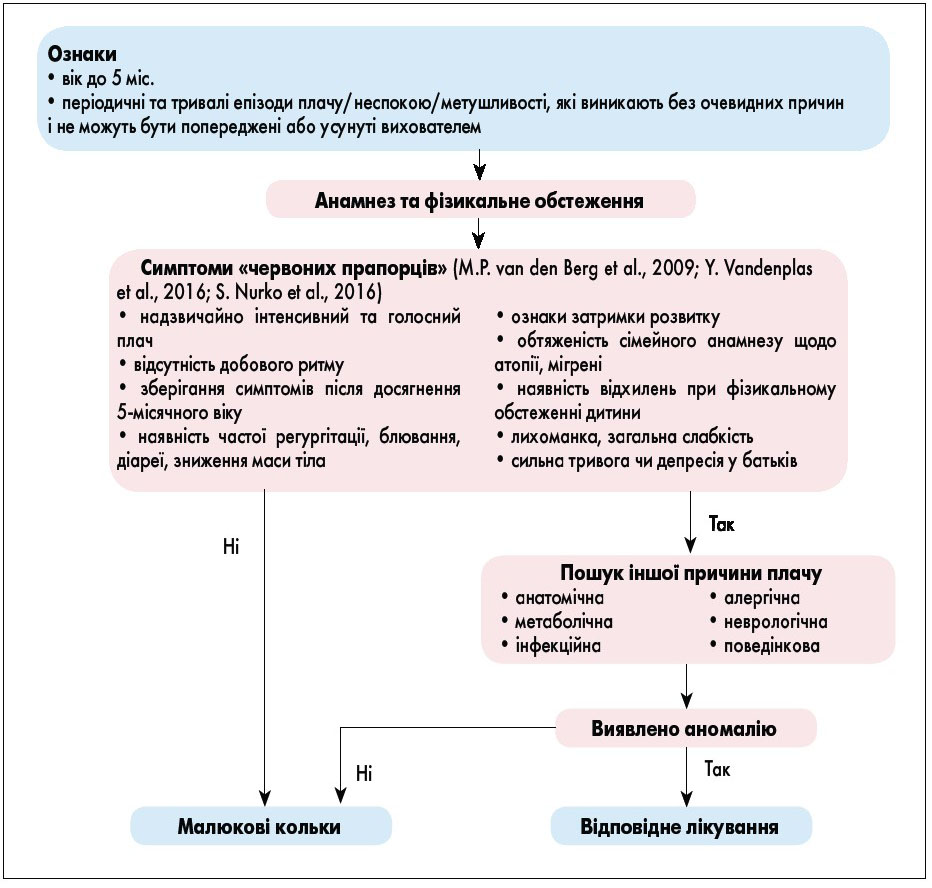 Рис. Алгоритм діагностики кольок у немовлят (J.M. Sarasu et al., 2018)
Рис. Алгоритм діагностики кольок у немовлят (J.M. Sarasu et al., 2018)
Лікувальна тактика малюкової кольки включає немедикаментозні заходи та фармакотерапію. Немедикаментозні заходи спрямовані на довгостроковий результат і забезпечення спокою та благополучного психологічного клімату в сім’ї, корекцію харчування матері при грудному вигодовуванні, дотримання правильної техніки та режиму вигодовування (збільшення частоти годування зі зменшенням разового об’єму, після годування – тримання дитини голівкою догори під невеликим нахилом уперед протягом 10-15 хв), правильний підбір суміші при штучному вигодовуванні, масаж живота та гімнастику. У випадку виражених симптомів та зниження якості життя всієї сім’ї для швидкого усунення симптомів використовують засоби фармакотерапії: піногасники, спазмолітики, пробіотики (Е.К. Бердникова, 2011; В.В. Бережний, 2013; М.Е. Маменко, 2012; О.Г. Шадрин, 2016).
Для симптоматичного лікування у малюків кольок, які пов’язані з надмірним газоутворенням у кишечнику, застосовують симетикон – поверхнево-активний полідиметилсилоксан, який руйнує бульбашки газу завдяки зміні їх поверхневого натягу. Симетикон не всмоктується після перорального застосування і виводиться у незміненому вигляді через ШКТ.
Враховуючи ранній вік пацієнтів, важливою вимогою для цього медичного засобу є зручна лікарська форма та відсутність шкідливих домішок. Оральні краплі Еспумізан® Бебі – це сучасний препарат, який містить у своєму складі найвищу концентрацію симетикону на ринку України (100 мг/мл). Ця перевага дає можливість зменшити кількість крапель для разового прийому (5-10 крапель при малюкових кольках). Завдяки високій концентрації діючої речовини 1 доза крапель Еспумізан® Бебі коштує набагато менше порівняно з іншими засобами, представленими на ринку України, що містять симетикон. Одного флакону препарату на 50 мл при п’ятиразовому прийомі по 10 крапель вистачить на 25 днів, флакону на 30 мл – на 15 днів. Препарат Еспумізан® Бебі не містить у своєму складі парабенів Е216 і Е218 та спиртів. Ще однією приємною перевагою цього лікарського засобу є те, що за рахунок флюоресцентного покриття упаковка Еспумізан® Бебі світиться в темряві, що допомагає батьками швидко знайти надійного помічника у боротьбі з малюковими кольками навіть вночі, коли недуга виникла у немовляти зненацька.
Підготувала Ілона Цюпа
Тематичний номер «Педіатрія» №2 (53) 2020 р.


