30 травня, 2020
Офтальмоонкология – зона особого внимания
 Проблема своевременной диагностики и лечения онкологических заболеваний является одной из самых важных в современной медицине. По данным Всемирной организации здравоохранения, в мире за последние 25 лет частота онкологической заболеваемости увеличилась на 40% среди мужчин и на 23% – среди женщин. Успешное решение задач онкологии зависит главным образом от трех основополагающих факторов: во‑первых, oт своевременного обращения пациента к специалисту-онкологу; во‑вторых, от правильного полного диагностического обследования; в‑третьих, от максимально радикального лечения.
Проблема своевременной диагностики и лечения онкологических заболеваний является одной из самых важных в современной медицине. По данным Всемирной организации здравоохранения, в мире за последние 25 лет частота онкологической заболеваемости увеличилась на 40% среди мужчин и на 23% – среди женщин. Успешное решение задач онкологии зависит главным образом от трех основополагающих факторов: во‑первых, oт своевременного обращения пациента к специалисту-онкологу; во‑вторых, от правильного полного диагностического обследования; в‑третьих, от максимально радикального лечения.
Офтальмоонкология является одним из узкоспециализированных участков общей онкологии, поэтому не всегда пациенты с онкологическими заболеваниями органа зрения своевременно попадают к офтальмоонкологу. Опыт показывает, что такие больные проходят несколько этапов не всегда обоснованного дополнительного обследования у невропатологов, ЛОР-специалистов, общих онкологов, дерматологов, косметологов, прежде чем будут направлены к офтальмоонкологу. Или, наоборот, быстро поставленный диагноз (например, рак кожи окулоорбитальной зоны), несмотря на кажущуюся простоту лечения небольших новообразований, приводит к искушению «легко» удалить опухоль в рамках тех требований, которые существуют в общей онкологии, но имеют свою специфику в офтальмоонкологии. Неоднократно приходится сталкиваться с лечением такого больного лучевой терапией радиологом онкодиспансера без консультации окулиста. Это неизбежно приводит к осложнениям, которые в дальнейшем инвалидизируют пациента. Ошибки бывают также при неправильной трактовке данных компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ) орбит, когда больным проводились необоснованные операции, например, вскрытие абсцесса – при наличии лимфомы орбиты, орбитотомии с фатальными последствиями для глаза – при наличии эндокринной офтальмопатии и т. д. Эти факты побуждают нас еще раз проинформировать врачей о существовании такой дисциплины, как офтальмоонкология, в самом названии которой закреплен мультидисциплинарный подход к данной проблеме.
Орган зрения человека включает непосредственно глазное яблоко, его придатки (веки) и орбиту. Здесь могут развиваться практически все опухоли, которые наблюдаются в других органах человека (эпителиальные, мягкотканные, меланоцитарные, опухоли лимфоидной ткани и др.), а также характерные только для органа зрения (например, ретинобластома – опухоль, развивающаяся из сетчатой оболочки глаза, встречающаяся преимущественно у детей и носящая наследственный характер).
Большое разнообразие опухолей (как по происхождению, так и по локализации) требует серьезного подхода к выбору методов диагностики и лечения. Своевременное уточнение характера патологического процесса – чрезвычайно трудная задача, стоящая перед офтальмоонкологом, а ошибки в постановке диагноза чреваты не только потерей зрительных функций, но порой и жизни больного, так как орган зрения анатомо-топографически связан с полостью черепа и придаточными пазухами носа. Именно поэтому нередко в практике офтальмоонколога используется мультидисциплинарный подход в решении вопросов диагностики и выбора тактики лечения с привлечением к консультациям смежных специалистов – нейрохирургов, оториноларингологов, челюстно-лицевых хирургов, общих онкологов, а также других специалистов – гематологов, дерматологов, радиологов, химиотерапевтов и пр.
Частота встречаемости опухолей органа зрения, по нашим данным, в зависимости от локализации следующая: придаточный аппарат глаза – 37%, внутриглазные – 30%, опухоли орбиты – 23%, эпибульбарные – 10%. Можно отметить, что за последние 30 лет, по данным обращаемости в ГУ «Институт глазных болезней и тканевой терапии им. В.П. Филатова НАМН Украины», встречаемость внутриглазной меланомы увеличилась в 3 раза, метастатического поражения глаз – в 7 (в частности, при аденокарциноме молочной железы), злокачественных опухолей орбиты лимфоидного генеза – в 2,9.
В Украине для лечения опухолевой патологии органа зрения в 1961 г. в ГУ «Институт глазных болезней и тканевой терапии им. В.П. Филатова НАМН Украины» было создано отделение офтальмоонкологии по инициативе тогдашнего директора института – академика Н.А. Пучковской, но основы отечественной офтальмоонкологии были заложены еще ее предшественниками – академиком В.П. Филатовым и доктором медицинских наук П.М. Курышкиным. В разное время отделение возглавляли доктор медицинских наук, профессор А.И. Пахомова (1961-1973 гг.), доктор медицинских наук, профессор Л.С. Терентьева (1973-2002 гг.), доктор медицинских наук А.П. Малецкий (с 2002 г. по настоящее время).
В 1980 г. на базе отделения офтальмоонкологии был создан единственный в стране профильный Республиканский офтальмоонкологический центр, основной задачей которого является оказание и усовершенствование медицинской помощи больным с опухолями и предопухолевыми заболеваниями органа зрения, проживающим в Украине. В обязанности центра входят разработка и активное внедрение новых методов диагностики и лечения больных опухолями органа зрения, его придатков и орбиты, раннее выявление таких больных, их диспансеризация (учет, наблюдение) и реабилитация, а также осуществление научно-методического руководства офтальмоонкологической службой в стране.
Все 59 лет работы отдела офтальмоонкологии его деятельность осуществляется в тесном сотрудничестве с лабораториями и отделениями института, в частности с лабораториями патоморфологии, иммунологии, консервации тканей, с отделением рентгенологии и радиологии. Сотрудники отдела постоянно обмениваются опытом с медицинскими учреждениями Одессы, Киева, Москвы, Минска, а также Болгарии, Египта, Италии.
В настоящее время в отделе работают высококвалифицированные научные сотрудники – 4 доктора медицинских наук, 3 кандидата медицинских наук и 4 практикующих врача высшей категории.
На базе отдела выполнено 37 диссертационных работ, 14 из них – докторские. Сотрудниками отделения опубликовано более 700 научных работ по самым актуальным вопросам офтальмоонкологии, 2 монографии, получено более 40 авторских свидетельств. Научные сотрудники активно участвуют в работе международных конгрессов, съездов, конференций, симпозиумов. Установлены тесные научные контакты с офтальмологами Болгарии, Германии, Италии, Египта.
Благодаря научно-практической деятельности отдела офтальмоонкологии, сегодня лечение пациентов с опухолями органа зрения, его придатков и орбиты осуществляется на уровне мировых стандартов.
Попасть на консультацию в отдел офтальмоонкологии ГУ «Институт глазных болезней и тканевой терапии им. В.П. Филатова НАМН Украины» пациент может как по направлению врача, так и самостоятельно, обратившись в консультативную поликлинику института, где работает специализированный кабинет офтальмоонкологической помощи с высококвалифицированными специалистами отдела
Одним из основных направлений научных исследований в отделении в течение многих лет было изучение возможностей дифференциальной диагностики и лечения одной из наиболее злокачественных опухолей организма человека – увеальной меланомы, которая приводит к потере не только органа зрения, но и жизни. Проведенные исследования и полученные результаты позволили расширить возможности органосохраняющего лечения увеальной меланомы с помощью таких методов, как фотокоагуляция, транспупиллярная термотерапия, брахитерапия, радиоволновая хирургия, тем самым сократив число энуклеаций и улучшив прогноз в отношении жизни в 2 раза (рис. 1-4). Расширено представление о патогенезе и гистоморфологических особенностях увеальной меланомы, доказано, что в процессе органосохраняющего лечения изменяются биологические свойства меланомы, а также характер взаимодействия опухоли и организма. Также доказано значение противоопухолевой резистентности организма в реализации лечебного воздействия и определены возможности иммунокорригирующей терапии в повышении эффективности лечения увеальной меланомы.
В настоящее время для раннего выявления внутриглазных опухолей и оказания своевременной помощи больным важным является проведение семейными врачами и окулистами осмотра пациентов с расширением зрачков, так как многие опухоли длительное время протекают бессимптомно. Это позволит сократить число энуклеаций при локализации опухоли на периферии глазного дна (область экватора, цилиарное тело), в «немой» для зрительной функции зоне. В случае такого расположения опухоль нередко достигает больших размеров при высокой остроте зрения, равной даже 100%. Для принятия решения о тактике лечения больных с выявленной внутриглазной опухолью важным является ультразвуковое сканирование глаза, помогающее определить ее размеры, установить возможность проведения органосохраняющего лечения или прибегнуть к энуклеации глаза. По данным литературы, выживаемость больных при сроках наблюдения 5 и 10 лет в зависимости от вида лечения меланомы составляет 94 и 90% при органосохраняющем лечении, а после энуклеации глаза – 83,5 и 42% соответственно. Таким образом, органосохраняющее лечение позволяет не только сохранить глаз, а в ряде случаев – зрение, но и является более благоприятным методом лечения в отношении витального прогноза.
Не менее важным направлением научных исследований отдела офтальмоонкологии является изучение возможностей дифференциальной диагностики и лечения новообразований орбиты, среди которых частота первичных новообразований достигает 94,5%, вторичных и метастатических – 5,5%.
В этом направлении сотрудниками отдела был проведен целый ряд научных исследований, которые позволили повысить возможности ранней клинической и инструментальной диагностики различных опухолей орбиты, а также эффективность их лечения.
Важными результатами этих исследований были:
- разработка транспальпебрального подхода в хирургическом лечении опухолей орбиты, рентгенологическая и жидкокристаллическая термографическая их диагностика;
- дифференциальная диагностика лимфом орбиты, дифференциальная диагностика с помощью тонкоигольной аспирационной биопсии и онкомаркеров опухолей слезной железы и их лечение;
- КТ-диагностика различных новообразований орбиты.
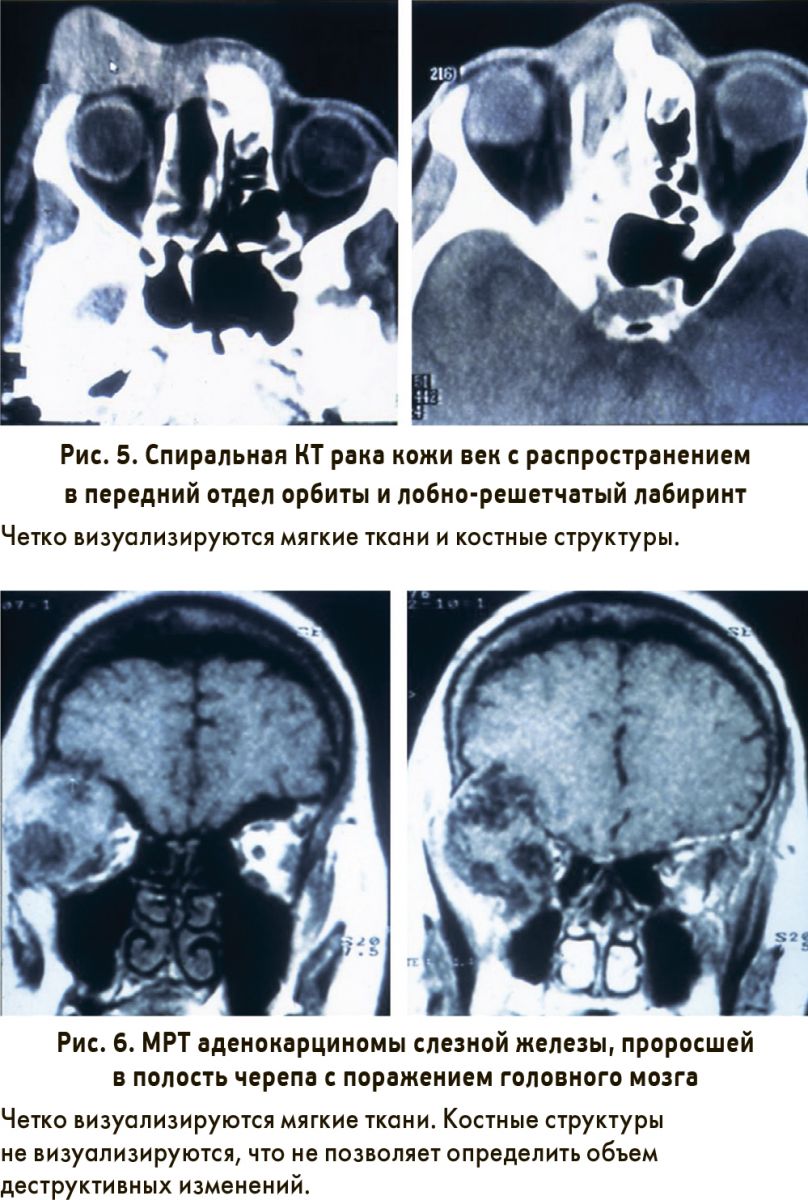
Благодаря включению КТ-диагностики и МРТ, которые на сегодня являются золотым стандартом диагностики опухолей орбиты, повысилась ее точность с 72 до 93% при злокачественных опухолях и с 79 до 97% – при доброкачественных. Хочется обратить внимание семейных врачей и окулистов на то, что предпочтительной для диагностики опухолей орбиты является КТ, так как она позволяет более четко оценить состояние костных структур, что очень важно при выборе тактики лечения. МРТ в данном случае является второстепенным методом (рис. 5, 6).
В результате проведенных в отделе научных исследований установлены также структурные, функциональные, иммунологические, цитологические и биологические характеристики новообразований орбиты различного гистогенеза и строения, что способствует более адекватному и успешному их лечению.
Третьим направлением научных исследований отдела являются вопросы ранней диагностики и лечения эпибульбарных опухолей и опухолей придаточного аппарата глаза. Проведенные исследования позволили снизить лучевую нагрузку на организм больного при проведении наружной брахитерапии эпибульбарных опухолей и внутриглазных меланом переднего отдела глаза, а также повысить эффективность лечения эпителиальных опухолей век методом криодеструкции (КД) и разработать раннюю цитологическую дифференциальную диагностику эпибульбарных опухолей.
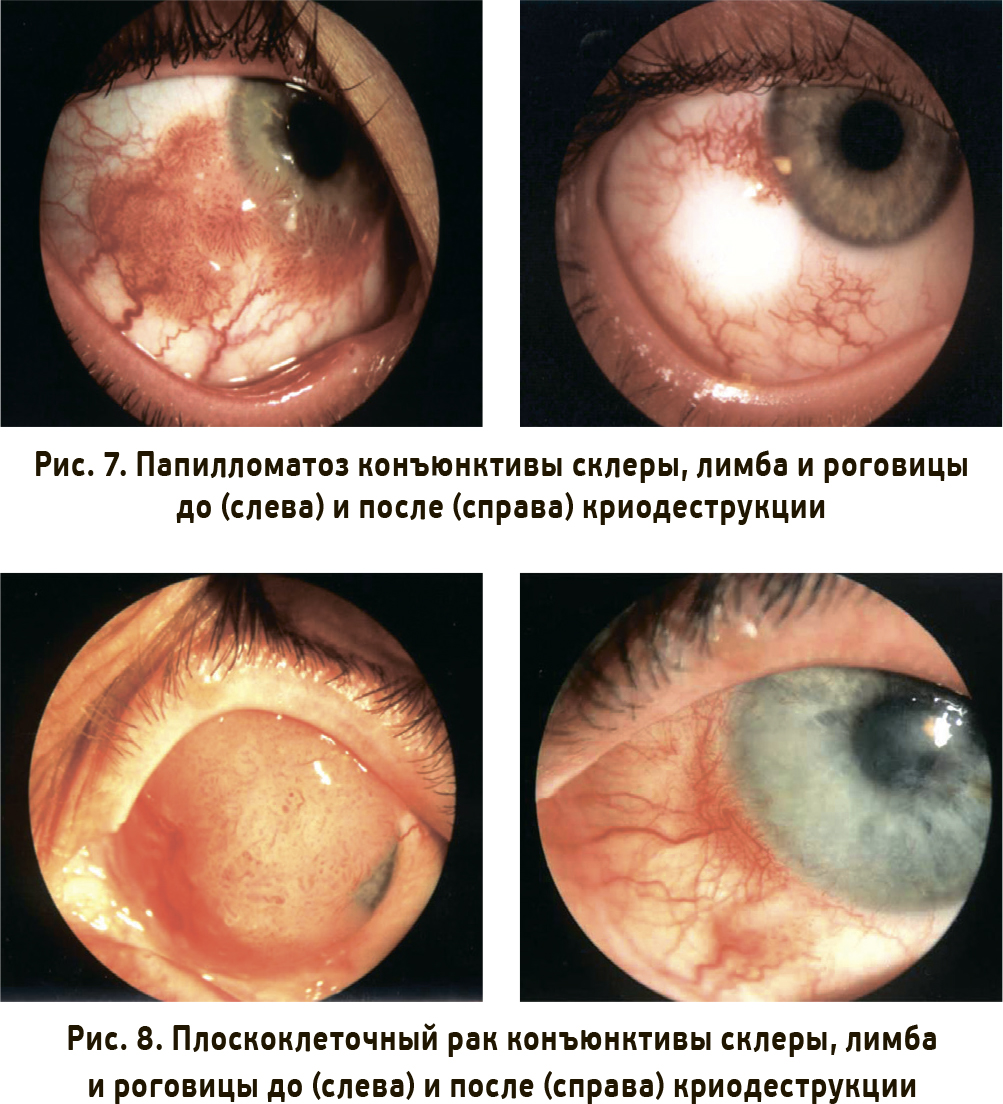 Опухоли кожи век хорошо доступны для визуального контроля и легко распознаются как специалистами, так и самими пациентами. Тем не менее в клинической практике все еще встречаются запущенные случаи; по нашим данным, они составляют 54,7%. Связано это как с обывательской неграмотностью населения, которое предпочитает лечиться народными средствами, так и с недостаточной квалификацией врачей и отсутствием у них онкологической настороженности.
Опухоли кожи век хорошо доступны для визуального контроля и легко распознаются как специалистами, так и самими пациентами. Тем не менее в клинической практике все еще встречаются запущенные случаи; по нашим данным, они составляют 54,7%. Связано это как с обывательской неграмотностью населения, которое предпочитает лечиться народными средствами, так и с недостаточной квалификацией врачей и отсутствием у них онкологической настороженности.
Разработанный в отделе метод КД эпителиальных опухолей век позволяет обеспечить высокие функциональные и косметические результаты, однако при опухолях >10 мм в диаметре эффективность КД снижается с 98 до 82-84%. Инфильтративный рост или прорастание опухоли в орбиту, спайки век и их интермаргинальный край являются противопоказаниями для КД как монотерапии. В таких случаях показан метод радиокриохирургии – комбинация КД с лучевой терапией (брахитерапия и телегамматерапия); он обеспечивает возможность повторного лечения в случае рецидива опухоли и позволяет получить достаточно хороший функциональный и эстетический результат (полностью или частично сохранить функции век и исходную остроту зрения), что улучшает качество жизни больных опухолями кожи век даже на поздних стадиях заболевания. Эффективность такого лечения составляет 93% (рис. 7-9).
Наш опыт показывает, что не всегда на местах врач при наличии опухоли век принимает правильное решение о тактике лечения, не учитывая биологические особенности опухоли, ее распространенность в орбиту и глубину этого распространения, что приводит к рецидивам, метастазированию опухоли и уменьшает шансы на более благоприятный исход заболевания. При этом снижается возможность сохранения век (как защитного аппарата глаза, так и органа зрения), а порой и жизни больного.
Уникальной научно-практической разработкой отдела офтальмоонкологии стало применение электросварки биологических тканей, что позволило модифицировать целый ряд операций, снизив риск внутриоперационных и постоперационных осложнений, в частности при эндовитреальной хирургии увеальных меланом.
Помимо вопросов офтальмоонкологии в отделе осуществляется практическая и научная деятельность в области пластической и реконструктивной хирургии (пластика деформаций костных стенок орбиты, рубцовых деформаций кожи и конъюнктивы придаточного аппарата глаза, слезоотводящих путей, формирование опорно-двигательной культи после эвисцерации и энуклеации глазного яблока). Ведутся работы по совершенствованию диагностики и лечения продуктивных воспалительных процессов в орбите и эндокринной офтальмопатии, проведению дифференциальной диагностики при всех опухолеподобных процессах органа зрения.
Наряду с научно-практической деятельностью сотрудники отдела проводят организационно-методическую работу. По вопросам диагностики, лечения и реабилитации больных с новообразованиями органа зрения написаны 10 методических рекомендаций и информационных писем. В отделе регулярно проводятся курсы повышения квалификации по проблеме офтальмоонкологии, оказывается консультативная и хирургическая помощь на местах. Это способствует улучшению состояния проблемы офтальмоонкологии в Украине: более ранней и достоверной стала диагностика, повысилась квалификация врачей на местах, более своевременным и эффективным стало лечение опухолей органа зрения, его придатков и орбиты, что улучшило качество жизни больных и жизненный прогноз.
Вместе с тем нам все еще приходится сталкиваться с гипо- и гипердиагностикой злокачественных опухолей, неоправданными хирургическими вмешательствами, длительным наблюдением «созревания катаракты» при наличии внутриглазной опухоли, неадекватным и несвоевременным лечением, что приводит к тяжелому исходу опухолевого процесса.
Все это свидетельствует о недостаточной квалификации и онкологической настороженности семейных врачей и окулистов на местах. Требуется более ранняя достоверная диагностика опухолей, необходимо шире направлять на консультации и лечение в офтальмоонкологический центр больных с новообразованиями органа зрения, особенно в затруднительных случаях.
Медична газета «Здоров’я України 21 сторіччя» № 8 (477), квітень 2020 р.