6 липня, 2020
Офтальмологічні ускладнення цукрового діабету
 Цукровий діабет (ЦД) є однією з медико-соціальних проблем у всьому світі. За даними Всесвітньої організації охорони здоров’я, кількість хворих, які страждали на ЦД у 1980 році, становила 108 млн, а у 2014 році – 433 млн. Згідно з прогнозами експертів число пацієнтів, які хворіють на ЦД, подвоюється кожні 5 років. Наразі залишається актуальною проблема попередження та лікування ранніх і пізніх ускладнень діабету з боку органа зору, котрі суттєво погіршують якість життя та спричиняють незворотну втрату зору, а в деяких випадках і сліпоту. За статистикою, половина пацієнтів залишаються недіагностованими.
Цукровий діабет (ЦД) є однією з медико-соціальних проблем у всьому світі. За даними Всесвітньої організації охорони здоров’я, кількість хворих, які страждали на ЦД у 1980 році, становила 108 млн, а у 2014 році – 433 млн. Згідно з прогнозами експертів число пацієнтів, які хворіють на ЦД, подвоюється кожні 5 років. Наразі залишається актуальною проблема попередження та лікування ранніх і пізніх ускладнень діабету з боку органа зору, котрі суттєво погіршують якість життя та спричиняють незворотну втрату зору, а в деяких випадках і сліпоту. За статистикою, половина пацієнтів залишаються недіагностованими. 
Найчастішими ускладненнями ЦД з боку органа зору є:
- діабетична ретинопатія (ДР);
- катаракта;
- глаукома.
ДР – це мікроангіопатія, що проявляється оклюзією дрібних судин та їх патологічною проникністю. Серед дорослих пацієнтів втрата зору внаслідок ДР виникає у 8-15% випадків. У хворих з інсулінозалежним ЦД через 5-7 років після початку захворювання клінічно значущі симптоми проявляються в 15-20% випадків, через 10 років – у 50-60%, а через 30 років практично в усіх пацієнтів. При інсулінонезалежному ЦД у зв’язку з пізньою діагностикою ДР виявляють у 15-30% випадків, через 10 років – у 50-70%, а через 30 років майже в 90% хворих.
 Найважливішим фактором ризику ДР є гіперглікемія. Органом-мішенню в разі ДР є ендотелій судин; спостерігається збільшення проникності стінок судин, унаслідок чого організм починає створювати нові, що є ламкими, а це зумовлює інтраретинальні крововиливи, крововиливи у склоподібне тіло, утворення холодних ексудатів. Саме ці процеси є початком захворювання.
Найважливішим фактором ризику ДР є гіперглікемія. Органом-мішенню в разі ДР є ендотелій судин; спостерігається збільшення проникності стінок судин, унаслідок чого організм починає створювати нові, що є ламкими, а це зумовлює інтраретинальні крововиливи, крововиливи у склоподібне тіло, утворення холодних ексудатів. Саме ці процеси є початком захворювання.
ДР поділяється на такі стадії (табл. 1) (Kohner E., Porta M., 1991):
- непроліферативна чи фонова;
- препроліферативна – стадія клінічних провісників переходу захворювання в проліферативну форму;
- проліферативна – розповсюдження патологічних змін поверхнею сітківки чи за її межами.
Прояви хвороби
Підступність ЦД полягає в тому, що захворювання на ранніх стадіях може мати безсимптомний перебіг; зниження зору пацієнт не відзначає, проте хвороба вже діє. Скарги на погіршення зору виникають тоді, коли до процесу залучається макулярна ділянка, оскільки це саме та частина сітківки, що відповідає за центральний зір.
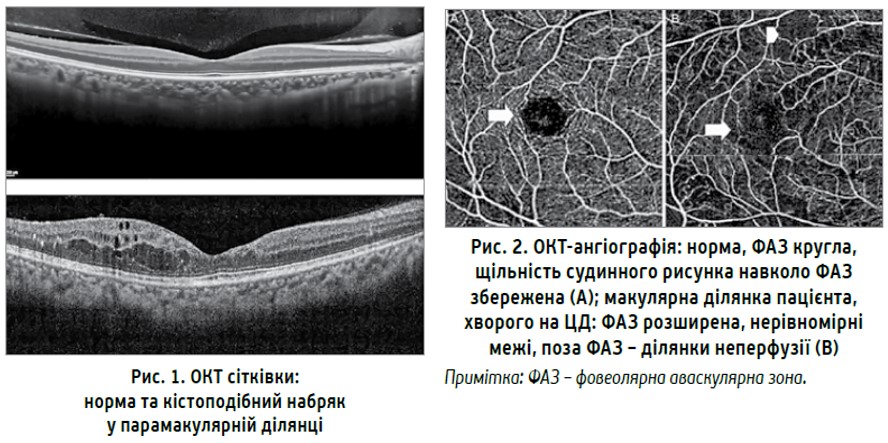
Діабетичний макулярний набряк є ще одним проявом ДР; це ускладнення виникає в третини хворих на ЦД, може з’явитися за будь-якої стадії ДР, характеризується появою плями перед оком, викривленням предметів, зниженням гостроти зору протягом певного терміну. Діагностувати макулярний набряк можна за допомогою оптичної когерентної томографії (ОКТ) сітківки, що показує товщину макулярної ділянки та зміни в її шарах (рис. 1).
Революцією ОКТ-діагностики є ОКТ-ангіографія, що дає змогу діагностувати стан судин, ділянки неперфузії, а також розширення макулярної аваскулярної зони, котра виступає критерієм ішемії сітківки (рис. 2).
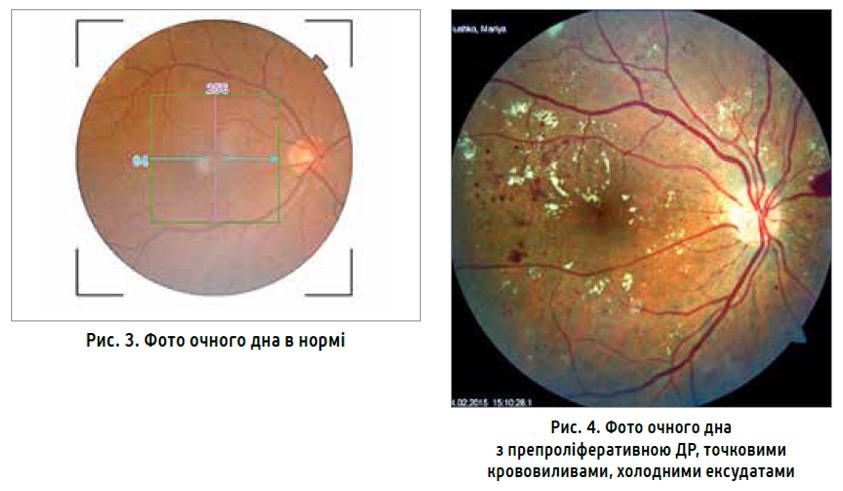
Ще одним методом діагностики ускладнень ЦД є фотографування очного дна за допомогою фундус-камери, що допомагає зрозуміти, які зміни наявні на очному дні, а також дає змогу проводити моніторинг захворювання. Додатковою перевагою цього методу є можливість демонстрації пацієнту змін на очному дні. За допомогою такого фото можна побачити точкові крововиливи, спостерігати динаміку їх змін. Кількість крововиливів >20 в одному квадранті сітківки є показанням до виконання панретинальної лазерної коагуляції сітківки для зупинення прогресування хвороби (рис. 3, 4).
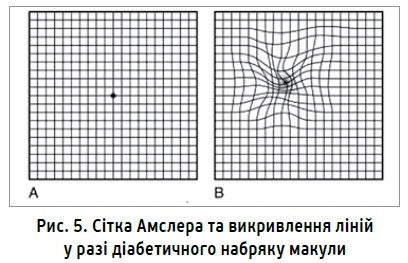 Для самостійного контролю змін власного зору хворі можуть використовувати сітку Амслера. Увагу слід звертати на рух ліній сітки, переривання чи викривлення котрих може вказати на ураження макули. У такому разі необхідно в найкоротші терміни звернутися до лікаря (рис. 5).
Для самостійного контролю змін власного зору хворі можуть використовувати сітку Амслера. Увагу слід звертати на рух ліній сітки, переривання чи викривлення котрих може вказати на ураження макули. У такому разі необхідно в найкоротші терміни звернутися до лікаря (рис. 5).
Іншими тривожними скаргами в пацієнтів із ЦД є:
- раптове зниження гостроти зору – може бути симптомом гемофтальму (крововилив у склоподібне тіло);
- скарги на випадіння поля зору – одна з ознак відшарування сітківки, що є показанням для виконання хірургічного втручання.
Слід пам’ятати, що саме профілактика та рання діагностика діабету є запорукою уникнення ускладнень та їх прогресування.
Згідно з рекомендаціями Американської діабетичної асоціації (стандарти медичної допомоги при ЦД 2020 року) необхідно оптимізувати контроль глікемії, артеріального тиску та ліпідів сироватки крові, щоби зменшити ризик або сповільнити прогресування ДР.
Скринінг
 Частота огляду хворих із ДР в офтальмолога залежить від стадії захворювання (табл. 2).
Частота огляду хворих із ДР в офтальмолога залежить від стадії захворювання (табл. 2).
Лікування
Непроліферативна ДР потребує спостереження та консервативного лікування. Необхідними заходами є відмова від куріння, уникнення ультрафіолетового випромінювання й застосування препаратів для покращення обмінних процесів у макулярній ділянці.
Одним із засобів лікування є вітамінно-мінеральний комплекс СлезаВіт, який містить у своєму складі лютеїн, зеаксантин та екстракт чорниці; саме ці складники є ключовими для покращення функціонування макулярної ділянки. При вживанні комплексу спостерігається збільшення щільності макулярного пігменту в здорових і хворих людей; це запобігає виникненню оксидантного стресу від впливу ультрафіолетового випромінювання. Також СлезаВіт містить селен, оксид цинку, сульфат міді та хром; уміст цих мікроелементів є важливим, оскільки вони беруть участь в обмінних процесах, допомагають контролювати апетит і потяг до солодкого, нормалізують вуглеводний обмін. Кратність прийому – 1 капсула 1 р/добу. Мінімальний курс триває 30 днів, у разі ДР уживання комплексу рекомендовано протягом 3 міс.
За наявності макулярного набряку рекомендовано інтраокулярне введення анти-VEGF-терапії кількістю 5 навантажувальних доз за схемою: 1 введення 1 р/міс. Наступні введення проводять залежно від динаміки змін у сітківці.
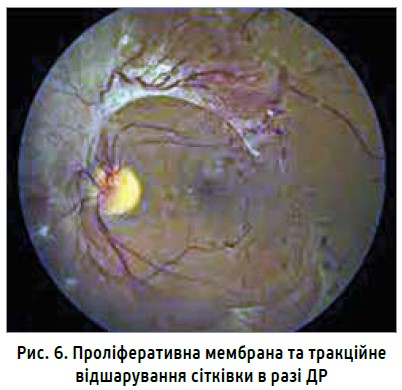 На проліферативній стадії ДР утворюються проліферативні мембрани (розростання сполучної тканини), котрі спричиняють натягування сітківки, що супроводжується крововиливами в склоподібне тіло та тракційними відшаруваннями сітківки (рис. 6), унаслідок чого відбувається значне зниження гостроти зору, що в деяких випадках зумовлює сліпоту. Ця стадія потребує виконання хірургічного втручання; суть операції полягає у видаленні новоутворених мембран.
На проліферативній стадії ДР утворюються проліферативні мембрани (розростання сполучної тканини), котрі спричиняють натягування сітківки, що супроводжується крововиливами в склоподібне тіло та тракційними відшаруваннями сітківки (рис. 6), унаслідок чого відбувається значне зниження гостроти зору, що в деяких випадках зумовлює сліпоту. Ця стадія потребує виконання хірургічного втручання; суть операції полягає у видаленні новоутворених мембран.
Одним із тяжких ускладнень проліферативної ДР є вторинна неоваскулярна глаукома, що виникає в 41% пацієнтів і має ознаки як відкритокутової, так і закритокутової глаукоми. Цей тип глаукоми пов’язаний із ростом новоутворених судин у райдужці та куті передньої камери, що зумовлено ішемією сітківки, внаслідок чого відбувається виділення судинного ендотеліального фактора росту судин (VEGF). Факторами ризику є тривала декомпенсація діабету та тривалість захворювання ≈10-15 років.
Лікування цього типу глаукоми має бути швидким та радикальним, оскільки неоваскулярна глаукома характеризується значним підвищенням внутрішньоочного тиску, циклітичними болями та швидким прогресуванням сліпоти в разі несвоєчасної терапії.
Лікувальні заходи при неоваскулярній глаукомі включають:
- гіпотензивні антиглаукомні препарати. За такого типу глаукоми частково чи повністю закривається кут передньої камери новоутвореними судинами. Варто зазначити, що застосування простагландинів є недоцільним, оскільки через сітку новоутворених судин увеосклеральний відтік є неможливим, а запалення, що є однією з ланок патогенезу, може посилитися. Використання β-адреноблокаторів та інгібіторів карбоангідрази є виправданим, оскільки механізм їхньої дії пов’язаний зі зменшенням секреції водянистої вологи. Одним із таких препаратів є Дорзамед (дорзоламід – інгібітор карбоангідрази), що має також нейропротекторну дію. Кратність інстиляцій препарату – 1 крапля 2 р/день. Іншим антигіпертензивним засобом є Норматин (тимолол – β-адреноблокатор) із дозуванням 1 крапля 2 р/день;
- інтравітреальне введення анти-VEGF-препаратів. Препарати цієї групи пригнічують ріст новоутворених судин і сприяють зменшенню ішемії.
За неефективності медикаментозного лікування необхідним є (в найкоротші терміни) виконання операції фільтрувального типу чи оперативне втручання з імплантацією дренажних систем (клапан Ahmed або Ex-Press).
Ще одним частим ускладненням ЦД є катаракта (помутніння кришталика). Її розвиток також зумовлює зниження гостроти зору. Більшість випадків прогресування цієї хвороби пов’язані з процесом старіння, проте ЦД спричиняє розвиток катаракти в більш ранньому віці.
Помутніння кришталика при ЦД
Кришталик не має судин, а його живлення здійснюється за рахунок вологи передньої камери. Якщо рівень цукру крові є некомпенсованим, то в передній камері він також буде вищим за норму. Водночас запускається процес перетворення глюкози на сорбітол, накопичення котрого створює гіперосмотичний ефект. Сорбітол спричиняє стрес ендоплазматичного ретикулуму, а це зумовлює вивільнення вільних радикалів, білків і помутніння кришталика. У результаті цих процесів гідропічні волокна кришталика дегенерують і розвивається катаракта.
Катаракта на ранніх етапах свого розвитку може перебігати безсимптомно; її перші прояви – зниження гостроти зору, сутінкового зору, погіршення відчуття контрастності кольорів.
Лікування катаракти
На ранніх стадіях можливе використання крапель для покращення метаболізму в кришталику, що зменшує швидкість прогресування катаракти. Одним із таких препаратів є Катаксол, адже в його складі присутній азапентацен, який зменшує порушення структури клітин волокон кришталика за рахунок активації протеолітичних ферментів у волозі передньої камери. Кратність інстиляцій – 1 крапля 3-5 р/добу.
Також слід пам’ятати про необхідність планових оглядів офтальмолога, уникнення ультрафіолетового випромінювання та включення до раціону продуктів, збагачених антиоксидантами та вітамінами. Можливий паралельний прийом вітамінно-мінеральних комплексів у таблетованому вигляді (СлезаВіт, World Medicine Ophthalmics).
Єдиний спосіб позбутися катаракти – оперативне лікування.
Золотим стандартом є ультразвукова факоемульсифікація; операція відбувається під місцевою анестезією, триває ≈15-20 хв, не потребує стаціонарного нагляду та є безшовною хірургією.
! Раннє виявлення ускладнень ЦД із боку органа зору здебільшого залежить від усвідомлення пацієнтами важливості регулярного обстеження очей (навіть у разі відсутності симптомів). Хворих слід проінформувати про те, що в них можуть бути відсутні скарги з боку очей або вони можуть мати хороший зір навіть при вже наявному захворюванні.
Медична газета «Здоров’я України 21 сторіччя» № 10 (479), травень 2020 р.