13 липня, 2020
COVID‑19 та психічне здоров’я: можливості допомоги
На початку червня 2020 року відбулася науково-практична онлайн-конференція «Оптимізація психофармакологічних підходів до лікування психічних та поведінкових розладів». Організаторами заходу виступили ГО «Асоціація неврологів, психіатрів та наркологів України» та ДУ «Інститут неврології, психіатрії та наркології НАМН України». Представляємо до вашої уваги огляд основних доповідей вебінару.
Психологія та психіатрія: актуальні проблеми сьогодення
Одну з найяскравіших доповідей «Що визначає порядок денний в дослідженнях шизофренії: концептуальні зрушення, технологічні досягнення або соціальні зміни» представив Майкл Девідсон (Тель-Авів, Ізраїль). Спікер розглянув такі питання, як біологічне (генетичне, спадковане) підґрунтя шизофренії, порушення дофамінергічного функціонування, формування анатомічних особливостей у структурах, як-то сіра речовина, гіпокамп, мигдалина та фронтальна кора. Також він зробив акцент на утрудненні проведення чіткого розмежування норми й патології при даній нозології та найголовніше – на підборі оптимальної терапії, адже й досі ставлення до доцільності та ролі антипсихотиків є суперечливим.
 Заступниця директора з наукової роботи, завідувачка відділу межової психіатрії Інституту неврології, психіатрії та наркології НАМН України (м. Харків), професорка, д. мед. н. Наталія Олександрівна Марута навела відмінності Міжнародної класифікації хвороб 11-го видання, привернула увагу до нових навичок, що зможуть бути реалізованими при застосуванні оновленої класифікації, та розкрила потенціал доступних можливостей у роботі лікаря.
Заступниця директора з наукової роботи, завідувачка відділу межової психіатрії Інституту неврології, психіатрії та наркології НАМН України (м. Харків), професорка, д. мед. н. Наталія Олександрівна Марута навела відмінності Міжнародної класифікації хвороб 11-го видання, привернула увагу до нових навичок, що зможуть бути реалізованими при застосуванні оновленої класифікації, та розкрила потенціал доступних можливостей у роботі лікаря.
Професор кафедри психології Національного медичного університету імені О.О. Богомольця, д. мед. н., психіатр, психотерапевт і клінічний психолог Олег Созонтович Чабан приділив увагу проблемі самоізоляції в ракурсі істотного психотравмувального фактора та тактиці її розв’язання. Не менш актуальних питань сьогодення стосувався виступ професорки кафедри медичної психології, психосоматичної медицини та психотерапії НМУ імені О.О. Богомольця, д. мед. н. Олени Олександрівни Хаустової. Ґрунтуючись на результатах власного спостереження, вона розкрила питання психічного здоров’я медичних працівників у період пандемії COVID‑19.
Організація допомоги пацієнтам із психічними та поведінковими розладами під час пандемії COVID‑19
Н.О. Марута зазначила, що доказової бази щодо використання психофармакологічних засобів у поєднані з антибіотиками, антивірусною та протималярійною терапією поки що не існує. Разом з тим, з огляду на інтеракційну взаємодію, метаболізм у системі цитохромів та можливий вплив на респіраторну функцію, препаратами вибору є (ISP, 2020):
1. Тіаприд (атиповий антипсихотик із групи заміщених бензамідів) – при гіперкінетичному делірії.
2. Арипіпразол – атиповий антипсихотик, що може бути охарактеризований таким чином:
- частковий агоніст дофамінових D2- і серотонінових 5-НТ1А-рецепторів, антагоніст 5-НТ2А-реце
 пторів;
пторів; - проявляє високу афінність до D2-/D3-, 5-НТ1А-/5-НТ2А-рецепторів, помірну афінність – до D4-, 5-НТ2С- і 5-НТ7-рецепторів, не має помітної афінності до мускаринових рецепторів;
- зменшує інтенсивність передачі імпульсу в дофамінергічних шляхах (переважно мезолімбічних і мезокортикальних);
- не блокує передачу імпульсу, як це роблять антагоністи D2-рецепторів (більшість антипсихотиків нового покоління);
- зменшує продуктивну симптоматику шизофренії, має антиманіакальний ефект;
- терапія пов’язана з нижчим ризиком розвитку гіперпролактинемії;
- асоційований з мінімальним набором ваги;
- використовується при збудженні, позитивних та негативних симптомах.
3. Галоперидол (типовий антипсихотик, похідне бутирофенону) – рекомендований за відсутності ризику подовження інтервалу QT, не рекомендований при поєднанні з хлорохіном/гідроксихлорохіном.
4. Бензодіазепіни не слід призначати пацієнтам із високим ризиком порушення дихання.
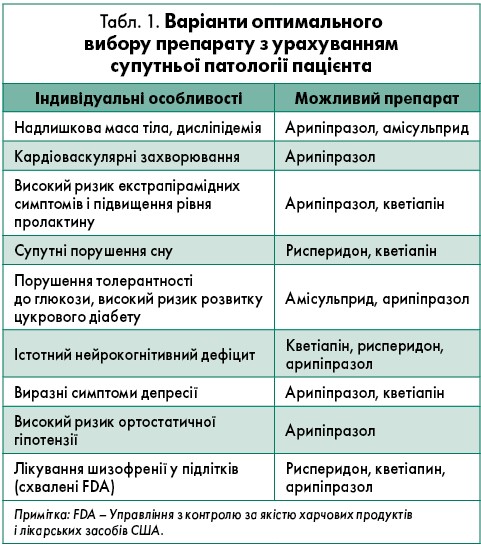
Приклади здійснення оптимального вибору препарату з урахуванням супутньої патології пацієнта представлені в таблиці 1.
Таким чином, виникнення нових проблем, пов’язаних із коронавірусною інфекцією, потребує оновлення стратегій лікування. Однак сталі постулати терапії є беззаперечними, а дані доказової медицини підтверджують ефективність та безпеку препаратів, які зарекомендували свою ефективність протягом декількох десятків років.
Первинний психотичний епізод: арсенал медикаментозної терапії
 Лікар-психіатр, завідувач відділенням первинного психотичного епізоду Харківської обласної клінічної психіатричної лікарні № 3, к. мед. н., Дмитро Олександрович Мангубі привернув увагу до проблеми поліпрагмазії, впливу на цитохроми печінки та ігнорування ризику несумісності при терапії первинного психотичного епізоду.
Лікар-психіатр, завідувач відділенням первинного психотичного епізоду Харківської обласної клінічної психіатричної лікарні № 3, к. мед. н., Дмитро Олександрович Мангубі привернув увагу до проблеми поліпрагмазії, впливу на цитохроми печінки та ігнорування ризику несумісності при терапії первинного психотичного епізоду.
Лікар рекомендував призначати такі схеми терапії залежно від клінічних ознак:
Перший епізод шизофренії (гостре психомоторне збудження): галоперидол + NaCl 0,9% 200 мл внутрішньовенно крапельно або галоперидол + діазепам внутрішньом’язово (в/м); можливо: аміназин в/м + кветіапін/рисперидон/оланзапін у таблетованій формі.
- Перший епізод шизофренії (маніфестний напад): амісульприд/рисперидон/арипіпразол/кветіапін/оланзапін/тригексифенідил; можливо: галоперидол + клозапін до 100 мг; рисперидон + клозапін до 50 мг; оланзапін + клозапін до 50 мг; кветіапін + клозапін; клопіксол + кветіапін/рисперидон/амісульприд/арипіпразол.
- Шизофренія з повторними епізодами (рецидив): рисперидон пролонгованої дії + рисперидон; можливо: флуфеназину деканоат / зуклопентиксолу деканоат / галоперидолу деканоат + арипіпразол/кветіапін/оланзапін.
- Шизофренія, резистентна до терапії: клозапін до 100 мг + арипіпразол. За словами спікера, встановлено значне зниження частоти негативних симптомів, а також нижчі рівні пролактину і тригліцеридів у пацієнтів, яким було призначено цю комбінацію.
Д.О. Мангубі зазначив, що рисперидон зустрічається майже в кожній схемі, що зумовлено високою ефективністю та безпекою застосування даного антипсихотичного засобу. Для спрощення процедури приймання рекомендовано використовувати питний розчин рисперидону – препарат Ерідон® («Асіно»), який характеризується беззаперечними превагами при порівнянні з таблетованими формами (Currier et al., 2001):
- пропорційніший вплив атипового антипсихотика на всі кластери симптоматики шизофренії;
- більш раннє настання ефекту;
- зниження ризику розвитку екстрапірамідної симптоматики (тремор, дистонія).
Соціальна ізоляція та депресія: навчання подоланню кризи при пандемії COVID‑19
 О.О. Хаустова присвятила доповідь одній з основних проблем коронавірусної інфекції – невизначеності та непередбачуваності, що створюють більш напружене середовище. Це може призвести до збільшення кількості психологічно дезадаптованих пацієнтів (Zandifar, Atefeh, 2020). Лікарі різних спеціальностей зіткнулися з фактом індукції та/або модуляції соматичних проявів на тлі тривоги та депресії. Так, в австралійському популяційному дослідженні підтверджено, що клінічно значуща задишка (≥2 балів за шкалою виразності задишки, mMRC) була пов’язана з депресією, тривожністю та співіснуючою тривожністю/депресією (Currow et al., 2020).
О.О. Хаустова присвятила доповідь одній з основних проблем коронавірусної інфекції – невизначеності та непередбачуваності, що створюють більш напружене середовище. Це може призвести до збільшення кількості психологічно дезадаптованих пацієнтів (Zandifar, Atefeh, 2020). Лікарі різних спеціальностей зіткнулися з фактом індукції та/або модуляції соматичних проявів на тлі тривоги та депресії. Так, в австралійському популяційному дослідженні підтверджено, що клінічно значуща задишка (≥2 балів за шкалою виразності задишки, mMRC) була пов’язана з депресією, тривожністю та співіснуючою тривожністю/депресією (Currow et al., 2020).
На думку доповідачки, пандемія COVID‑19 сформулювала підґрунтя для реалізації таких актуальних завдань:
- Оцінка факторів ризику (збентежені одинокі люди віком ≥50 років, які щойно втратили роботу та «переповнені» наслідками економічних і соціальних проблем).
- Відмежування психопатології від непатологічного дистресу. Насправді, під час кризи брак тривоги є аберантим – на відміну від паніки, вона допомагає зберігати пильність та є корисною у даному контексті. Психіатри відокремлюють тривожні стани, які є нормальними (тобто мотивувальними), від патологічних (тих, що паралізують і є непродуктивними). Скарги на «депресію» після великих життєвих негараздів можуть стати патологічними, якщо вони тягнуть за собою апатію, відчай чи ангедонію, а не тільки розчарування.
- Визначення доцільності короткочасної психофармакотерапії за технічно «непатологічних» симптомів, як-то безсоння або страх;
- Консультування щодо вірогідних побічних явищ, пов’язаних із застосуванням психотропних препаратів, які можуть підвищити ризик ускладнень COVID‑19 (Goldberg, 2020). Це, зокрема, ймовірні рідкісні мієлосупресивні ефекти карбамазепіну, вальпроатів та антипсихотиків, а бензодіазепіни можуть нести загрозу диханню за виразної тривоги у пацієнтів із COVID‑19 з фульмінантними легеневими симптомами.
- Урахування переваг психотропних препаратів, що можуть мати важливі противірусні та імуномодулювальні ефекти. Так, галоперидол у низькому наномолярному діапазоні зв’язується з рецепторами Sigma‑1/-2, з якими взаємодіє білок SARS-CoV‑2 Nsp6, а вальпроєва кислота інгібує моноклональні антитіла HDAC2 з афінністю 62 мкМ (Nicol et al, 2020; Gordon et al, 2020).
- Використання технік розслаблення та контрольованого дихання у межах підтримувальної допомоги при задишці соматичної та психогенної етіології, призначення бензодіазепінів за потреби (заспокійливі засоби та опіоїди можуть спричинити пригнічення дихання, але застосування не слід припиняти) (NICE, 2020).
- Застосування тесту на когнітивні порушення і делірій (4-А тест, 4АТ).
- Визначення оборотних причин тривоги, делірію та збудження (гіпоксія, затримка сечі, закреп тощо), а також доцільності призначення бензодіазепінів. Терапевтичну тактику представлено в таблиці 2 (NICE, 2020).
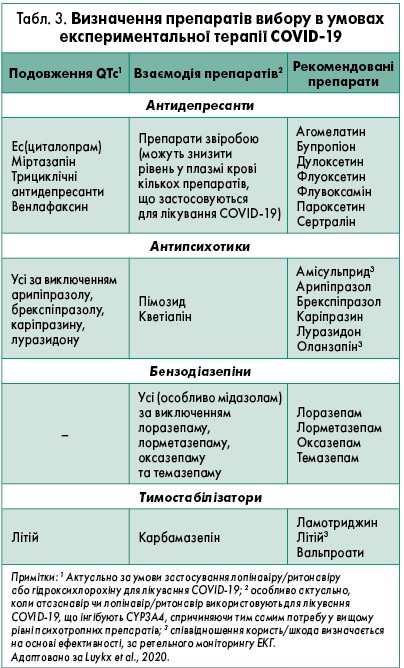
- Враховування переносимості та мінімальної взаємодії з P450 противірусних препаратів, а також їхню комбінацію з антидепресантами (циталопрам, есциталопрам тощо), антипсихотичними засобами (оланзапін) та вальпроатами (Zhang et al., 2020). Додаткові дані щодо одночасного застосування противірусних та психотропних ліків наведені в таблиці 3.
Результати прицільного порівняння 21 антидепресанту при терапії дорослих з великим депресивним розладом свідчать, що агомелатин, амітриптилін, есциталопрам, міртазапін, пароксетин, венлафаксин та вортіоксетин є ефективнішими за інші препарати даної групи. Водночас агомелатин, циталопрам, есциталопрам, флуоксетин, сертралін та вортіоксетин переносяться краще за інші антидепресанти (Cipriani et al., 2018). Таким чином, беззаперечними лідерами є есциталопрам і пароксетин – селективні інгібітори зворотного захоплення серотоніну (СІЗЗС), що є зіставними за профільними якостями.
Втім, за словами О.О. Хаустової, есциталопраму (Есцитам®, «Асіно») притаманна важлива відмінність – препарат є алостеричним інгібітором зворотного захоплення серотоніну, що зв’язується як з первинним ортостеричним, так і з алостеричним сайтом рецептора (для пароксетину це також характерно, але меншою мірою; інші СІЗЗС майже не здатні до зв’язування з алостеричним сайтом). Це зумовлює швидший початок клінічного ефекту есциталопраму (Wade, Andersen, 2006; Sanchez et al., 2014).
Тривога та депресія у структурі психосоматичних захворювань
 Завідувачка кафедри психіатрії, наркології, медичної психології та соціальної роботи Харківського національного медичного університету, д. мед. н., професорка Ганна Михайлівна Кожина акцентувала увагу на взаємозв’язку тривоги, депресії та дисрегуляції гіпоталамо-гіпофізарної системи. Це може бути зафіксовано за допомогою підвищення рівня адрено-кортикотропного гормону й кортизолу та проявляється у вигляді симпато-парасимпатичної дерегуляції, збільшення ризику шлуночкових аритмій, зменшення варіабельності серцевого ритму. Додатково спостерігається зростання агрегаційної активності тромбоцитів, внаслідок чого має місце порушення регуляції тонусу судин, підвищення ризику мікротромбозів і емболій, атеросклерозу тощо.
Завідувачка кафедри психіатрії, наркології, медичної психології та соціальної роботи Харківського національного медичного університету, д. мед. н., професорка Ганна Михайлівна Кожина акцентувала увагу на взаємозв’язку тривоги, депресії та дисрегуляції гіпоталамо-гіпофізарної системи. Це може бути зафіксовано за допомогою підвищення рівня адрено-кортикотропного гормону й кортизолу та проявляється у вигляді симпато-парасимпатичної дерегуляції, збільшення ризику шлуночкових аритмій, зменшення варіабельності серцевого ритму. Додатково спостерігається зростання агрегаційної активності тромбоцитів, внаслідок чого має місце порушення регуляції тонусу судин, підвищення ризику мікротромбозів і емболій, атеросклерозу тощо.
Таким чином, наявність тривоги, депресії, ангедонії та астенії є вагомим підґрунтям для розгляду можливості призначення СІЗЗС. Особливу увагу було приділено есциталопраму (препарату Есцитам®, «Асіно»), якому притаманні:
- Широкий спектр ефективності щодо всіх видів депресивних розладів.
- Швидка редукція тривожно-депресивної симптоматики. Доведено, що есциталопрам зменшує прояви симптомів тривоги за шкалою тривоги Гамільтона (HAM-A) з першого тижня та депресії за шкалою Монтгомері – Асберг для оцінки депресії (MADRS) із другого тижня.
- Низький рівень лікарської взаємодії.
- Здатність поліпшувати когнітивні показники хворих.
- Можливість стабілізації циклу сон – неспання (Tom et al., 2010).
- Унікальна дія на показник глікозильованого гемоглобіну (HbA1С): на тлі приймання есциталопраму відзначено статистично та клінічно значиме зниження рівня HbA1С у хворих на цукровий діабет за сприятливої переносимості препарату, при цьому підвищення ваги не було (Старостіна та співавт., 2017).
- Властивість знижувати частоту вазомоторних пароксизмів.
- Ефективність при лікуванні гострої фази депресивного розладу, тривалій підтримувальній терапії та запобіганні рецидивам.
Підготувала Маргарита Марчук
UA-ERID-PUB-062020-008
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 2 (53) 2020 р.



