14 липня, 2020
Ефективність ін’єкційних антипсихотиків тривалої дії при лікуванні пацієнтів із розладами шизофренічного спектра у реальних клінічних умовах
Шизофренія – тяжкий хронічний психічний розлад, що чинить негативний вплив на суспільство та створює значний соціально-економічний тягар для системи охорони здоров’я загалом. Це зумовлено раннім початком хвороби, її хронічною природою з розвитком частих рецидивів та госпіталізацій. V. Latorree et al. проаналізували ефективність терапії ін’єкційними антипсихотиками тривалої дії (LAI) порівняно з пероральними препаратами за частотою госпіталізацій, невідкладних та планових звернень до лікаря протягом 10-річного періоду в популяції пацієнтів із розладами шизофренічного спектра (РШС). Пропонуємо до вашої уваги огляд результатів, опублікованих у виданні PLoS ONE (2020; 15 (3): e0230051).
Шизофренія, на яку страждає 1% загальної популяції, характеризується довгостроковим впливом на соціальне та професійне функціонування пацієнтів. Терапія даного розладу включає поєднання медикаментозних, психологічних та психосоціальних втручань. Економічні наслідки шизофренії, пов’язані з сукупністю прямих і непрямих витрат на хворобу, є значущими (Kane et al., 2013). До прямих належать видатки, пов’язані зі стаціонарним та амбулаторним лікуванням, тривалим доглядом, вартістю медикаментів тощо. Непрямі ж асоційовані з втратою працездатності осіб із шизофренією та членів їхніх сімей (Offord et al., 2013). Для підвищення якості медичної допомоги та зниження витрат на лікування оптимізація клінічних процесів має першорядне значення (Anyanwu et al., 2003).
Недотримання режиму антипсихотичної терапії є одним із основних факторів, що спричиняють підвищення частоти рецидивів шизофренії (Novick et al., 2010). Близько 60% осіб із шизофренією не прихильні до такого лікування вже на перших етапах хвороби; найімовірніше, що дана тенденція зберігається і надалі (Offord et al., 2013). У більшості настанов щодо лікування шизофренії йдеться про необхідність поліпшення комплаєнсу як стратегії зниження витрат та частоти госпіталізацій (Leucht et al., 2012).
Аналіз результатів систематичного огляду та метааналізу 25 досліджень із дзеркальним дизайном (порівняння контрольного періоду зі спостережним) за участю пацієнтів із шизофренією показав значущу перевагу антипсихотиків LAI над пероральними засобами у запобіганні госпіталізаціям (Kishimoto et al., 2013). У випробуванні S. Cheung et al. (2017), проведеному в Японії, така терапія сприяла зменшенню повторних госпіталізацій та невідкладних звернень до лікаря. У шведському дослідженні J. Tiihonen et al. (2017) проаналізували дані 29 823 пацієнтів із шизофренією з метою оцінки ризику повторних госпіталізацій та неефективності лікування. Автори виявили, що клозапін та антипсихотики LAI асоціювалися з найліпшою профілактикою рецидивів. Однак на результати могло вплинути те, що більшість випробувань були проведені у контрольованих умовах, та оцінювали лише показник повторної госпіталізації.
Зважаючи на можливі причини викривлення даних у дослідженнях із дзеркальним дизайном, як-от систематичні похибки, природний перебіг хвороби та часовий ефект, їх слід інтерпретувати з обережністю. Проте популяція учасників у таких випробуваннях найкраще підходить для оцінки лікування антипсихотиками LAI у рутинних клінічних умовах (Kishimoto et al., 2013). Саме тому V. Latorre et al. поставили першочергову мету визначити ефективність ліків з точки зору контролю терапевтичних процесів при веденні пацієнтів із РШС, які в реальних клінічних умовах перейшли із застосування антипсихотиків перорально на LAI-форми.
Матеріали й методи дослідження
Дизайн дослідження та вибірка учасників
V. Latorree et al. (2020) провели обсерваційне ретроспективне натуралістичне дослідження із дзеркальним дизайном (включення паралельної групи активного контролю не передбачене, натомість оцінювалися дані кожного пацієнта окремо). Був визначений час (Ч0), коли відбулося переведення з лікування пероральними антипсихотиками на LAI. Всі пацієнти підписали інформовану згоду на обробку особистих даних та їхнє використання у межах дослідження. З огляду на натуралістичний дизайн, отримані результати були обсерваційними, і дослідники жодним чином на них не впливали.
Автори проаналізували дані хворих, які отримували лікування антипсихотиками LAI у п’ятьох громадських центрах Департаменту психічного здоров’я м. Барі (Італія) з липня 2007 по червень 2017 рр. Критеріями виключення були: діагностовані РШС за критеріями DSM‑5 менш ніж за рік до Ч0; супутнє лікування антипсихотиками LAI; наявність розладу, викликаного вживанням психоактивних речовин, або розумової відсталості; суттєва зміна життєвої ситуації за рік до і після Ч0. Усі пацієнти отримували пероральні антипсихотики впродовж року до Ч0 та LAI-форми рік після цієї часової межі.
Терапевтичні заходи й кінцеві точки
Автори фіксували демографічні характеристики всіх пацієнтів, включених у дослідження, як-от вік, стать, рівень освіти, діагностика й субдіагностика РШС, тривалість хвороби станом на Ч0 та її вплив на кінцеві точки, використання пероральних медикаментів до й після Ч0. Для всіх хворих було зібрано інформацію щодо типу лікування антипсихотиками LAI (зокрема, першого чи другого покоління), його ефективності, частоти госпіталізацій, термінових і запланованих звернень за період року до Ч0 та року після нього.
Із загальної кількості (n=207) 60% становили чоловіки (середній вік – 47,9 року, середня тривалість хвороби – 15,8 року) з діагнозом шизофренії (48%), РШС (30%) чи інших психотичних розладів (22%). Усього 49% пацієнтів перебували на монотерапії антипсихотиками LAI. Станом на Ч0 68% учасників отримували антипсихотики LAI другого покоління: паліперидон (27,5%), рисперидон (22,2%), арипіпразол (13,5%), оланзапін (4,8%) і 32% – першого: галоперидол (14%), флуфеназин (11,6%), зуклопентиксол (4,8%), перфеназин (1,4%).
Основні кінцеві точки дослідження включали такі, як:
- частота госпіталізацій;
- загальна кількість госпіталізацій,
- частота випадків надання невідкладної допомоги;
- загальна частка термінових звернень до лікаря, пов’язаних із тяжкістю стану пацієнта.
Статистичний аналіз
За даними попереднього аналізу, антипсихотики LAI та покоління препаратів, імовірно, значущо впливають на клінічні наслідки. Тому для глибшої оцінки були застосовані непараметричні тести. За допомогою теста МакНемара вивчали вплив антипсихотиків LAI на надання невідкладної допомоги й частоту госпіталізацій, теста Вілкоксона – загальну кількість останніх та амбулаторних відвідувань і невідкладних звернень до й після Ч0. U-критерій Манна – Вітні слугував для порівняння відмінностей між антипсихотиками 1-го та 2-го поколінь за 4 залежними змінними. Метод Холма – Бонферроні використовували для оцінки впливу терапії на первинні кінцеві точки.
Результати дослідження
Порівняння впливу антипсихотиків LAI та пероральних форм
Згідно з аналізом, антипсихотичне лікування продемонструвало значущий ефект на всі кінцеві точки. Терапія антипсихотиками LAI значною мірою впливала на частоту госпіталізацій, випадків надання невідкладної допомоги та загальну кількість екстрених звернень, меншою – на загальну частоту госпіталізацій та не впливала на загальну частку запланованих амбулаторних відвідувань. Після переведення з пероральних антипсихотиків на LAI-форми загальна кількість госпіталізацій різко зменшилася зі 187 (0,90 на пацієнто-років) до 20 (0,10 на пацієнто-років), за даними тесту Вілкоксона. Окрім того, після зміни терапії достовірно знизилися частота госпіталізацій (із 61,8 до 5,3%) і звернень, що потребували невідкладної допомоги (з 66,7 до 24,2%), за тестом МакНемара, а також екстрених візитів (із 337 до 106) за тестом Вілкоксона. Кількість планових амбулаторних відвідувань, навпаки, зросла (з 6,4 до 9,1) (рисунок).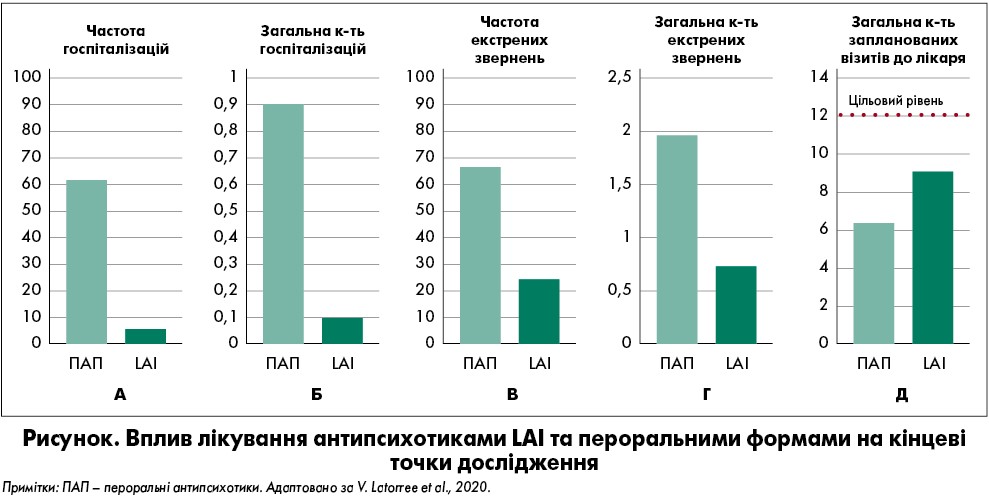
Відповідно до тесту Вілкоксона, загальна кількість госпіталізацій суттєво зменшилася при лікуванні антипсихотиками LAI першого та другого поколінь порівняно з терапією пероральними формами. Частота госпіталізацій також була значно нижчою при застосуванні антипсихотиків LAI першого і другого поколінь, ніж пероральних засобів. До того ж достовірно скоротилася частота екстрених звернень при лікуванні антипсихотиками LAI першого і другого поколінь порівняно з пероральними за результатами тесту Вілкоксона. Крім того, цей метод показав, що частота звернень, які потребували невідкладної допомоги, була значно нижчою при використанні антипсихотиків LAI першого і другого поколінь, ніж пероральних. Частка планових амбулаторних відвідувань достовірно збільшилася при лікуванні антипсихотиками LAI першого і другого поколінь порівняно з пероральними за даними тесту Вілкоксона (з 5,0 до 10,4 та з 7,0 до 8,5 на пацієнто-рік відповідно).
Порівняння лікування антипсихотиками LAI першого та другого поколінь
LAI другого покоління виявилися значно ефективнішими, ніж першого, щодо всіх первинних кінцевих точок, за винятком станів, що потребували невідкладної допомоги. Зменшення кількості госпіталізацій було достовірнішим при застосуванні антипсихотиків LAI другого покоління порівняно з першим (зі 137 до 16 та з 50 до 4 відповідно). Частота госпіталізацій також значно знизилася при терапії антипсихотиками LAI другого покоління, ніж першого (з 68,8 до 6,4% та з 47,0 до 3% відповідно). Екстрених візитів стало суттєво менше при використанні антипсихотиків LAI другого, ніж першого покоління (кількість знизилася з 263 до 90 та з 74 до 16 відповідно). Частота випадків, що потребували невідкладної допомоги при лікуванні антипсихотиками LAI першого та другого поколінь, знизилася несуттєво (з 59,1 до 13,6% та з 70,2 до 29,1% відповідно). До того ж після зміни терапії статистично значущої різниці між антипсихотиками LAI обох поколінь щодо планових амбулаторних відвідувань не зафіксовано. Отримані дані були підтверджені результатами нещодавно опублікованих досліджень (Pilon et al., 2017; Marcus et al., 2015).
Обговорення
Отримані результати, підкріплені наявними даними літератури, показали, що ефективність антипсихотичного лікування є вищою при застосуванні LAI. Нова концепція, застосована дослідниками, передбачала орієнтування на оптимізацію клінічних процесів та ресурсів охорони здоров’я за допомогою терапії LAI з точки зору не лише частоти госпіталізацій, але й кількості екстрених та планових звернень, які рідко враховуються у випробуваннях, присвячених ефективності антипсихотиків (Kishimoto et al., 2013). Також було показано, що за всіма основними кінцевими точками використання антипсихотиків LAI пов’язане зі зниженням частоти госпіталізацій та звернень до лікарів через невідкладні випадки, а кількість запланованих амбулаторних візитів значуще зросла (Tiihonen et al., 2017; Alphs et al., 2014). Це свідчить, що терапія антипсихотиками LAI асоційована із кращим розподілом медичних ресурсів у галузі психічного здоров’я, збільшенням уваги до потреб пацієнтів та часу, приділеного психосоціальним втручанням, як це запропоновано в низці міжнародних рекомендацій (Fiorillo et al., 2014; Pompili, Fiorillo, 2018; NICE, 2014).
Певні обмеження у дослідженні могли вплинути на результати; основне з них – дзеркальний дизайн, проте цей вибір підтриманий низкою інших дослідників, що використовували таку основу у своїх роботах (Kane et al., 2013; Pilon et al., 2017; Marcus et al., 2015; Vincent et al., 2017; Di Lorenzo et al., 2019). Однак варто зауважити, що в цьому випробуванні були вперше поєднані: ретроспективний, натуралістичний та дзеркальний дизайн, аналіз даних із медичних карт для порівняння історії хвороби кожного пацієнта до та після лікування антипсихотиками LAІ, а також оцінка загальної кількості екстрених та запланованих амбулаторних відвідувань (Tiihonen et al., 2017).
Висновки
Дослідники дійшли висновків, що зменшення кількості рецидивів у осіб із шизофренією, які отримують лікування антипсихотиками LAІ, зокрема другого покоління, поліпшує прогноз і знижує психологічне навантаження, пов’язане з госпіталізаціями, а також тягар хвороби для пацієнтів та їхніх родин. Підвищення частоти запланованих візитів корелює з поліпшенням комплаєнсу, мотивації хворого залучатися до комплексних методів лікування та профілактики повторних госпіталізацій (Lee et al., 2015). Як наслідок, ефективніший терапевтичний альянс може бути успішним підходом у запобіганні рецидивів шизофренії (Day et al., 2005; McCabe et al., 2013). Важливо, що терапія антипсихотиками LAІ сприяє суттєвій економії коштів з огляду на значуще зниження частоти госпіталізацій та екстрених візитів до лікаря (Vincent et al., 2017). Таким чином, застосування антипсихотиків LAI слід розглядати як економічно ефективний підхід до лікування пацієнтів із шизофренією в реальних клінічних умовах.
Підготувала Олена Коробка
CP-158090
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 2 (53) 2020 р.


